探讨经阴道超声对剖宫产瘢痕处妊娠的诊断价值
2020-09-26蔡春梅
蔡春梅
(宿迁市妇产医院 江苏 宿迁 223800)
剖宫产瘢痕处妊娠作为剖宫产术后远期并发症之一,主要指对患者完成剖宫产手术后需要再次妊娠时,在前次剖宫产切口瘢痕处出现胚胎或者受精卵着床现象,在孕周逐渐增加情形下,剖宫产术后子宫瘢痕妊娠患者会表现出于子宫肌层呈现出绒毛渗透情况,存在较高概率表现出大出血、子宫破裂等情况,并且部分患者需要实施子宫切除,对患者生命安全造成严重危及[1]。对剖宫产瘢痕处妊娠患者在进行诊断期间,彩色多普勒超声检查方式获得有效运用,能够就妊娠着床情况以及子宫切口瘢痕位置进行认真观察,具体检查期间以经阴道超声为主[2]。本次研究将
针对剖宫产瘢痕处妊娠患者探析经阴道超声方法运用可行性,以实现剖宫产瘢痕处妊娠患者顺利早期诊治。
1 资料与方法
1.1 一般资料
选取入住我院2017年1月—2020年5月的50例剖宫产瘢痕处妊娠(CSP)患者为研究对象,年龄区间为21岁~43岁,平均为(29.52±3.52)岁;孕次区间为1次~5次,平均为(2.29±0.13)次;产次区间为1次~4次,平均为(1.85±0.15)次;孕周区间为5w~11w,平均为(8.19±1.13)w;纳入标准:①患者子宫下段剖宫产史;②患者具有停经史;③患者血人绒毛膜促性腺激素(HCG)水平呈现出一定程度升高;④宫腔内、宫颈及附件区未见明显孕囊回声;⑤子宫前壁瘢痕处孕囊回声、混合性回声。
1.2 方法
对所有剖宫产瘢痕处妊娠患者于临床合理展开阴道彩色多普勒超声检查。
设定5~7.5MHz探头频率。将膀胱排空后,患者采取截石位,套入避孕套以及耦合剂准备工作后,将超声探头放入患者阴道内,常规多角度、多切面扫查,仔细观察子宫形态、大小、宫腔,尤其是子宫疤痕处回声以及附件区回声,腹盆腔有无积液。孕囊位置、形态、大小以及内部回声情况、周围血流等展开对应分析,就孕囊与瘢痕之间距离、瘢痕妊娠处子宫肌层厚度进行测量,合理进行图像储存。个别患者因宫颈较长以及盆腔肠腔气体干扰严重,可嘱其双手握拳放臀部下方以使臀部抬高及(或)腹部加压的方法,更清晰显示图像。也可以结合经腹部彩色多普勒超声检查,综合分型分析。
1.3 观察指标
观察剖宫产瘢痕处妊娠(CSP)患者超声分型与手术、病理结果相对比。
2 结果
对所有剖宫产瘢痕处妊娠(CSP)患者通过阴道彩色多普勒超声检查:
属于CSP超声分型法I型22例,手术病理21例,如图1;属于CSP超声分型法II型20例,手术病理21例,如图2;属于CSP超声分型法III型8例,手术病理8例,如图3。诊断准确率96%(48/50)。
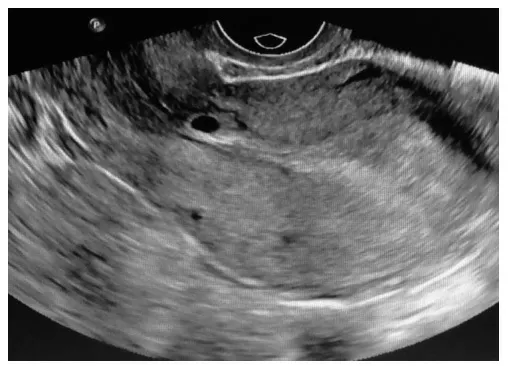
图1 为CSP超声分型法I型
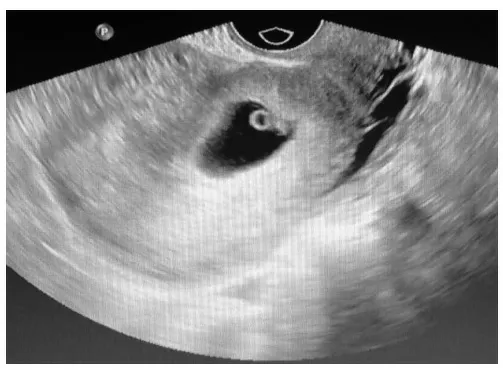
图2 为CSP超声分型法II型

图3 为CSP超声分型法III型
3 讨论
对于分娩孕妇而言,诸多女性因为对恐惧感惧怕以及剖宫产技术日渐成熟,使得剖宫产手术应用率呈现出显著增加,但是剖宫产手术实施使得瘢痕妊娠风险呈现出一定程度增加,并且剖宫产瘢痕妊娠未获得有效诊治后,往往会呈现出胎盘植入、凶险性前置胎盘以及子宫破裂、阴道大出血等系列现象[3],严重可危及生命。
近年来在剖宫产率逐渐提升情形下,剖宫产瘢痕处妊娠(CSP)发病率也呈现出一定程度增加,当前就其发病机制未获得统一答案,诸多分析同人工流产以及剖宫产等对子宫内膜造成损伤存在相关性[4]。对于剖宫产瘢痕处妊娠(CSP)患者而言,表现出特殊病情特点,于早期呈现出较大诊断难度。如果未对诊断及时性做出保证,诸多患者难以获得显著预后效果,并且对其生命安全以及身心健康会造成严重威胁。更为严重会表现出生育能力丧失现象,对此采取有效方法对剖宫产瘢痕处妊娠患者实施诊断,使其早期诊断准确率获得提升意义显著[5]。
彩色多普勒超声凭借可重复性好、无创、价格低廉等系列优势,于剖宫产瘢痕处妊娠诊断中获得广泛运用。具体应用期间,以经腹超声检查以及经阴道超声检查运用较为常见,临床诸多推荐经腹彩色多普勒超声检查,其对于瘢痕妊娠范围、子宫肌层厚度以及孕囊血供情况能够进行有效观察[6]。但是因为肥胖以及肠气等系列因素影响,往往对最终结果准确率造成影响,存在较高率概率表现出误诊现象。而经阴道彩色多普勒超声检查运用,呈现出较高图像分辨率,对于超声图像能够清晰获得,并且检查结果对于腹壁以及长期等系列影响可以充分避免,就患者子宫内部情况能够做到清晰以及直观观察,就病灶附近子宫肌壁厚度能够做到精确探查,对病灶以及子宫将膜层间距离进行有效测量,就病灶同子宫腔以及子宫颈之间关系可以进行有效分析,从而对剖宫产瘢痕处妊娠早期诊断提供有效信息。
剖宫产瘢痕处妊娠(CSP)为<12W孕囊种植于剖宫产后子宫瘢痕处的妊娠,亦是异位妊娠的类型之一。
CSP按病理生理分内生型和外生型。内生型胚囊植入浅,胚囊往宫腔方向发展,亦可发展为宫内活胎,甚至足月分娩。可能增高前置胎盘和(或)胎盘植入的风险性。外生型胚囊植入深,胚囊往膀胱方向发展,子宫前壁亦会外凸,肌层菲薄甚至消失。
CSP超声分型法,根据肌层厚度及胚囊是否凸向膀胱分为I、II、III型。
I型:孕囊部分位于瘢痕处,可大部分位于宫腔内;孕囊常可变形、拉长、下端可成锐角;孕囊前缘距子宫浆膜层间距变薄,厚度≥3mm;CDFI:瘢痕可探及低阻血流。II型:孕囊部分位于瘢痕处,可部分位于宫腔内;孕囊常明显变形、拉长、下端成锐角;孕囊前缘距子宫浆膜层间距明显变薄,厚度<3mm;CDFI:瘢痕处血供可较丰富,探及低阻血流。III型:孕囊植入瘢痕处,往膀胱方向轻度或明显外凸;孕囊常明显变形;孕囊前缘距子宫浆膜层间距明显变薄,厚度<3mm;CDFI:瘢痕处血供较丰富,可探及低阻血流,RI:0.4~0.5。III型(包块):往往为流产或术后表现,位于瘢痕处的混合回声包块,可往膀胱方向膨出;包块(膀胱侧)距子宫浆膜层间距明显变薄,甚至消失;CDFI:包块周边可探及较丰富血流信号,为低阻血流。
本次研究发现,对所有剖宫产瘢痕处妊娠患者经手术及病理诊断后发现,属于CSP超声分型法I类22例,属于CSP超声分型法II类20例,属于CSP超声分型法III类8例。经阴道彩色多普勒超声检查对CSP超声分型法准确率高。其有效运用,能够将诊断效能有效提升,对于剖宫产瘢痕处妊娠分型能够获得明确答案,从而对剖宫产瘢痕处妊娠分型诊断以及治疗方案研究提供有力依据。
综上所述,经阴道彩色多普勒超声方法有效运用,可对剖宫产瘢痕处妊娠患者疾病类型加以明确,最终为剖宫产瘢痕处妊娠患者顺利早期诊治做出充分保证。
