腹腔镜技术在不同出生体重新生儿十二指肠梗阻中的应用研究
2020-09-18胡书奇吕成杰韩一江赵晓霞赖登明钭金法黄寿奖
胡书奇 吕成杰 韩一江 赵晓霞 赖登明 马 东 王 鹏 陈 锐 秦 琪 钭金法 黄寿奖
十二指肠梗阻是新生儿常见疾病之一,其病因较复杂,包括环状胰腺、肠旋转不良、空肠隔膜或闭锁等,发病率约1/2 500,占所有新生儿肠梗阻的50%左右[1]。1995年,Van等[2]率先报道了利用腹腔镜技术治疗儿童肠旋转不良。2001年,Bax等[3]报道利用腹腔镜技术完成十二指肠菱形吻合术治疗新生儿十二指肠闭锁,之后国内外陆续出现类似报道,腹腔镜技术开始逐渐应用在新生儿疾病中。与开腹手术相比,腹腔镜手术具有手术创伤小、术后疼痛轻、手术视野更清晰、术后肠功能恢复较早、腹部粘连少等优点。因此,腹腔镜手术是新生儿腹部手术的较好选择[4,5]。近年来,单部位腹腔镜技术治疗新生儿十二指肠梗阻开始陆续被报道,腹腔镜技术在新生儿十二指肠梗阻中的应用越来越广泛,其安全性与可行性越来越得到人们的认可[6-9]。
但是,不同出生体重的新生儿组织器官耐受性有所不同,尤其是低出生体重儿与极低出生体重儿,腹腔镜手术治疗这类十二指肠梗阻患儿的安全性与可行性如何、CO2人工气腹的建立对这类患儿的呼吸循环以及酸碱平衡的影响如何、术中哪些因素需要特别注意等问题值得深入探讨与研究。本研究拟通过分析比较不同出生体重十二指肠梗阻新生儿腹腔镜手术治疗过程中的临床资料,为腹腔镜手术治疗新生儿十二指肠梗阻的安全性和可行性提供更多参考依据。
材料与方法
一、一般资料
回顾性分析浙江大学医学院附属儿童医院新生儿外科2017年6月至2019年6月收治的42例因十二指肠梗阻采取腹腔镜手术治疗的新生儿病例资料。按照不同体重情况分为3组,其中低出生体重组16例(男4例,女12例),出生体重为(2 023.43±198.37)g;极低出生体重组6例(男4例,女2例),出生体重为(1 271.67±286.21)g;正常出生体重组20例(男10例,女10例),出生体重为(3 100±223.51)g。该研究为回顾性研究,已通过浙江大学医学院附属儿童医院临床研究伦理委员会审查。
二、麻醉方法
患儿进入手术室后,予面罩吸氧,静脉注射丙泊酚1~3 mg/kg、力月西0.1 mg/kg、芬太尼3~5 μg/kg、罗库溴氨0.6~0.9 mg/kg麻醉诱导,之后行气管插管,术中予七氟烷维持麻醉,术中气道压为15~20 cmH2O,呼吸频率25~30次/分,呼吸比1∶2,术中吸入氧分数(FiO2)为30%~40%。
三、手术方法
患儿术前常规禁食,胃肠减压,开塞露塞肛,补液。麻醉方式均为气管插管全麻,手术方式包括传统三孔法和经脐单部位腹腔镜技术。传统三孔腹腔镜技术:在左下腹反麦氏点做3~5 mm切口,穿刺进入,置入5 mm穿刺针及腹腔镜探查,然后在直视下分别在右中腹及右下腹穿刺置入3 mm套管,气腹压力4~6 mmHg;经脐单部位腹腔镜技术:沿脐轮5点位置、1点位置、9点位置三处作切口,5 mm套管置于5点位置,3 mm套管置于1点和9点两处。
四、观察指标
比较三组患儿术中血压、心率、血氧饱和度、气腹建立前及术中动脉血气、手术时间、术中体温、体温波动幅度、出血量、出血量/体重、术后气管插管拔管时间、初次喂养到全量喂养所需时间。
五、统计学方法
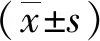
结 果
一、术中监测指标
比较正常出生体重组、低出生体重组、极低出生体重组3组数据,发现术中出血量(F=0.1,P=0.905)、手术时间(F=0.636,P=0.535)、术后拔管时间(F=1.244,P=0.299)、术中体温(F=1.303,P=0.283)差异无统计学意义;出血量/出生体重(F=5.681,P=0.007)、“0-all”喂养时间(F=11.638,P<0.001)、术中体温波动(F=18.09,P<0.001)差异有统计学意义。详见表1。
二、血气分析结果
表2至表4分别列出了不同出生体重组患儿T0和 T1两个时间点的血气变化。CO2气腹建立后,每组患儿pH值均降低,PaCO2均上升,其变化趋势一致。在正常出生体重组,与气腹前相比,气腹建立后pH值(t=5.327,P<0.001)、PaCO2(t=-6.174,P<0.001)、PaO2(t=4.06,P=0.001)、SBE(t=2.314,P=0.032)差异有统计学意义(P<0.05)。在低出生体重组,与气腹前相比,气腹后pH值(t=4.788,P<0.001)、PaCO2(t=-4.302,P=0.001)差异有统计学意义(低出生体重组有2例术前血气数据丢失,故最后纳入统计的人数为14例)。在极低出生体重组,气腹前后血气各项指标差异无统计学意义(P>0.05)。
3组患儿中,CO2气腹建立前后血气指标变化值差异均无统计学意义(P>0.05),见表5。

表3 低出生体重组十二指肠梗阻新生儿气腹建立前后血气变化(x±s)Table 3 Blood gas analysis changes before and after pneumoperitoneum in neonates of duodenal obstruction with low birth weights(x±s)项目例数T0T1t值P值pH值147.45±0.087.34±0.11 4.788<0.001PaCO21433.82±7.0944.68±12.17-4.022 0.001PaO214124.46±38.62112.47±28.93 1.629 0.127SO21498.70±0.6998.46±0.78 0.878 0.396HCO-31422.66±2.0922.29±2.66 0.892 0.389SBE14(-0.13)±1.87(-1.9)±4.01 1.738 0.106

表4 正常出生体重组十二指肠梗阻新生儿气腹建立前后血气变化(x±s)Table 4 Blood gas analysis changes before and after pneumoperitoneum in neonates of duodenal obstruction with very low birth weights(x±s)项目例数T0T1t值P值pH值67.34±0.137.28±0.09 0.7660.478PaCO2636.33±6.7049.47±14.27-1.6510.160PaO26119.67±50.01119.13±39.78 0.0150.989SO2698.01±1.5598.52±0.78-0.6180.564HCO-3622.55±2.322.98±3.14-0.2750.794SBE6(-1.32)±1.94(-2.81)±3.97 0.7170.506

表5 不同出生体重十二指肠梗阻新生儿CO2气腹建立前后血气指标变化值Table 5 Changes of blood gas indices before and after establishing CO2 pneumoperitoneum in neonates of duodenal obstruction with different birth weights(x±s)分组例数ΔpHΔPaCO2ΔPaO2ΔSO2ΔHCO-3ΔSBE正常出生体重组20(-1.10)±0.0817.41±12.61(-18.48)±20.350.02±0.41(-0.50)±2.13(-2.45)±4.74低出生体重组14(-0.11)±0.0910.86±10.10(-11.99)±27.55(-0.24)±1.00(-0.36)±1.53(-1.77)±3.81极低出生体重组6(-0.06)±0.1913.13±19.48(-0.53)±87.980.48±1.920.43±3.86(-1.5)±5.12F值-0.4661.0850.5031.1670.3920.151P值-0.6310.3480.6090.3230.6790.861
讨 论
一、体温、出血量的监测在不同出生体重新生儿腹腔镜手术中的价值
低出生体重儿和极低出生体重儿在进行腹腔镜手术时,风险往往会比正常足月儿高。但是根据本文回顾性研究的结果,低出生体重组和极低出生体重组患儿的术中体温、术中失血量、手术时间及术后拔管时间差异均无统计学意义,提示只要掌握好指征,做好充分准备,在不同出生体重新生儿中实施腹腔镜手术是安全可行的。
由于小儿体重较低,总血容量少于成人,同样的出血量对小儿影响更大,尤其是低出生体重儿,相同出血量占总血容量的比例更为突出。术中即使少量的出血,对小儿来说也是不可忽视。虽然3组患儿术中出血量差异没有统计学意义,但出血量/体重差异有统计学意义。这说明对于极低出生体重儿而言,相同的出血量其占体重的比值更高,提醒我们针对极低出生体重儿和低出生体重儿,更应重视术中出血的控制。
除此之外,术中体温的管控至关重要,术中体温与术后并发症密切相关,有研究指出,术中体温每下降1℃,术后并发症的风险就增加5%[10]。为防止术中低体温的发生,可以选用加温气腹机。本研究结果提示,虽然三组患儿术中体温差异没有统计学意义,但是极低出生体重儿术中体温波动幅度与低出生体重儿还是存在显著差异,极低出生体重儿体温调节能力更差,受外界环境温度以及应激变化影响更大,体温波动幅度也就更大,所以术中温度监控应该更积极。而对于患儿术中低体温出现的几个时间点,我们仔细做了核对,发现消毒后、注水检查远端肠管通畅性时、腹腔冲洗后这几个时间点患儿的体温处于整个体温波动的波谷,我们采取的针对措施是提前加热消毒液,用温生理盐水冲洗,尽量保证患儿术中体温不低于35℃,另外可以全程使用加温毯或者保温垫。有研究指出,在全身麻醉的情况下,使用暖风机进行体外加热可以补偿1~2℃体温下降的损失。特别是在较长时间的腹腔镜手术中,额外的增温和加湿的充气可以更好地维持体温,避免手术后半段时间体温过低。体温控制可以减少术后伤口感染,减轻术后疼痛,还可以缩短患者的住院时间,具有重要的经济意义[11]。
二、不同出生体重十二指肠梗阻新生儿术后喂养情况的差异
与正常出生体重十二指肠梗阻新生儿相比,低出生体重与极低出生体重十二指肠梗阻患儿进食后容易出现喂养不耐受的情况。本研究中,低出生体重儿与极低出生体重儿从开奶到全量喂养的时间明显比正常出生体重儿长,这种差距在极低出生体重儿身上体现得更加明显,原因可能是极低出生体重儿胃肠道的分泌、消化吸收、动力及免疫功能极不成熟,胃肠喂养更不易耐受。有研究指出,食管pH监测发现75%的极低出生体重儿存在着胃食管反流,主要原因在于食管括约肌发育不成熟,胃排空减缓[12]。当然,三组患儿不仅仅是体重上存在差异,心肺功能、消化功能等也存在显著不同,且十二指肠梗阻中,肠旋转不良、隔膜闭锁等手术时间上可能相差较大,此外不同原因造成的梗阻其术后进食时间也不同。
三、CO2气腹对呼吸的影响
腹腔镜手术必须采用气腹,目前临床上使用最多的就是CO2气腹。因为CO2是机体代谢的产物,且CO2在组织内弥散系数高,容易被组织细胞和血液吸收[13]。 而新生儿腹壁薄,呼吸偏快,更容易吸收CO2,随着CO2气腹在新生儿外科的开展,CO2对于新生儿呼吸和血流动力学方面的影响逐渐受到人们重视[14]。
CO2气腹、增加的腹腔内压和CO2吸收可能会增加血液中的PaCO2,从而引起许多病理生理变化。首先,肺顺应性降低,血流动力学随之发生实质性变化。其次,一系列的应激反应被诱导,表现为受刺激的交感系统和儿茶酚胺的释放[15]。本研究显示,在腹腔镜CO2气腹术中,新生儿多项指标较基线值有明显变化,气腹开始后,SaO2变化不明显,但pH明显降低,PaCO2明显升高,在极低出生体重组没有统计学意义,这可能与该组病例数相对较少有关。
气腹压力不仅可影响呼吸,而且会影响血流动力学。气腹压力对血流动力学的影响主要取决于它对腹腔内器官及下腔静脉内储存的血液的“驱血作用”和阻止外周静脉血流返回心脏的“阻血作用”二者动态平衡的结果[16]。胡博等[17]研究指出气腹压力的增加与腹腔容积的扩大并不存在线性相关,5 mmHg的气腹压力能使腹腔容积增加约35%,而10 mmHg的气腹压力仅增加约11%的腹腔容积。然而腹腔压力的提高对于呼吸的影响却很大,持续的腹部高压也可能导致膈疝、膈膜穿孔、气胸、皮下和纵隔肺气肿。肌肉松弛剂可以降低腹内压,增加腹内容量,并在低腹压下容纳大量的CO2。因此,在本研究中,患儿的气腹压力保持在4~6 mmHg。人造气腹后PaCO2明显升高,但整个过程中未观察到低氧血症,手术过程中吸入氧浓度一般在30%~40%,患儿的PaO2维持尚可,对于新生儿而言,不适合纯氧吸入,容易造成视网膜病变。
本文选取的新生儿十二指肠梗阻中,先天性肠旋转不良、环状胰腺等手术时间上可能相差较大,且每组病例数不多,故本研究存在一定的局限性。但是,腹腔镜技术本身仅仅是一项技术,应用于新生儿(特别是低出生体重儿和极低出生体重儿)也是安全可行的,这与肖尚杰等研究结果一致[18]。术前做好充分准备(纠正酸中毒和维持电解质平衡)、术中关注其出血量、加强体温监测、将腹压控制在较低范围内、在麻醉过程中适当调整呼吸和循环指标,这些措施是保证新生儿腹腔镜手术麻醉安全的关键。
