PredictorTM风险评估软件在子痫前期高危人群预测中的价值探析
2020-09-15杜佳丽戚亚兰
杜佳丽 戚亚兰
【摘 要】 目的:對PredictorTM风险评估软件采用的子痫前期预测模型进行外部确认,评估其临床使用价值。方法:选取本院收治的有子痫前期高危因素的孕妇,于孕11~15+6周测定平均动脉压(MAP)、血清妊娠相关蛋白A(PAPP-A)、胎盘生长因子(PLGF),通过PredictorTM风险评估软件预测子痫前期高风险孕妇共109例,分为研究组A和研究组B,研究组A为51例,采用规范化口服阿司匹林干预;研究组B为58例,规范产检未进行阿司匹林干预。同时纳入同期检测的低风险孕妇115例作为对照组,比较三组高危因素、子痫前期发生率及相关妊娠结局指标。结果:研究组孕前高血压和年龄>35岁的发生率分别为5.5%和11.9%,显著高于对照组的0.0%和2.6%(P<0.05)。研究组A子痫前期发生率和早产率分别为7.8%和2.0%,均显著低于研究组B的22.4%和15.5%(P<0.05)。对照组子痫前期发生率、早产率、剖宫产率分别为0.9%、1.7%和30.4%,均显著低于研究组B的22.4%、15.5%和53.4%(P<0.05)。结论:PredictorTM风险评估软件应用于有子痫前期高危因素的孕妇,可有效地筛查出高风险孕妇,并行及早干预,可以有效降低子痫前期的发生和由此带来的不良妊娠结局。
【关键词】 子痫前期;高危因素;PredictorTM风险评估软件;阿司匹林
[Abstract] Objective:The pre-eclampsia predictive model for early pregnancy using PredictorTM risk assessment software was externally validated to assess its clinical value. Methods:Pregnant women with pre-eclampsia risk factors were enrolled in our hospital. Mean arterial pressure (MAP), serum pregnancy-related protein A (PAPP-A), placental growth factor (PLGF) were measured at 11~15+6 weeks of pregnancy, and PredictorTM was used. Risk assessment software predicted 109 pre-eclampsia high-risk pregnant women, divided into study group A and study group B, study group A was 51 cases, standardized oral aspirin intervention; study group B was 58 cases, standardized production test did not perform aspirin intervention . At the same time, 115 low-risk pregnant women were included in the control group during the same period, and the risk factors of pre-eclampsia and related pregnancy outcomes were compared among the three groups. Results:The incidence of pre-pregnancy hypertension and age >35 years in the study group was 5.5% and 11.9%, respectively, which were significantly higher than the control group at 0.0% and 2.6% (P<0.05). The incidence and premature rate of preeclampsia in study group A were 7.8% and 2.0%, respectively, which were significantly lower than 22.4% and 15.5% of study group B (P<0.05). The incidence of preeclampsia, premature rate, and cesarean section in the control group were 0.9%, 1.7%, and 30.4%, respectively, which were significantly lower than 22.4%, 15.5%, and 53.4% of study group B (P<0.05).Conclusion: PredictorTM risk assessment software is applied to pregnant women with high risk factors of pre-eclampsia. It can effectively screen high-risk pregnant women and intervene in early intervention, which can effectively reduce the incidence of pre-eclampsia and the resulting adverse pregnancy outcome.
[Key words]Preeclampsia;High risk factors;PredictorTM risk assessment software;Aspirin
子痫前期是妊娠期特有疾病,容易导致不良的母胎结局[1]。子痫前期的发病率在2%~8%[2],严重威胁母胎安全,全球范围内每年因为子痫前期导致的胎儿和新生儿死亡超过50万例,孕产妇死亡超过7万例[3]。子痫前期病情可以在没有任何预兆的情况下迅速恶化,因此,早期预测、早期预防、早期治疗显得尤为重要[4]。以往采用临床指征来诊断确诊子痫前期,但已错过了子痫前期的最佳干预时间,Akolekar等的研究结果表明孕早期联合外周血中妊娠相关血浆蛋白A(PAPP-A)与胎盘生长因子(PLGF)水平,可有效预测子痫前期的发生风险,并对高风险人群在16周之前进行小剂量阿司匹林干预,可以使子痫前期造成早产的风险降低89%,可大大降低不良妊娠结局的发生率[5]。并由国际产前诊断委员会主席Howard Cuckle教授利用该预测模型开发出PredictorTM风险评估软件,应用于子痫前期的早期预测和早期预防。本研究对2017年11月至2019年2月收治并通过PredictorTM风险评估软件预测的126例子痫前期高风险孕妇中的部分孕妇进行口服阿司匹林预防子痫前期,现就预测价值及预防干预效果报道如下。
1 资料與方法
1.1 一般资料
选取2017年11月至2019年2月于本院就诊,建围产期保健册、规范产检的孕妇,筛查有子痫前期高危因素的孕妇共1066例,于孕11~15+6周测定外周血PAPP-A、PLGF数值及平均动脉压(MAP),并通过风险评估引擎报告围产期子痫高风险病例126例、低风险940例。将其分为两组,研究组A 63例,定期产检、采用规范化口服阿司匹林干预;研究组B 63例,定期产检,适当增加产检次数,未进行阿司匹林干预。追踪随访至分娩结束,排除随访期间信息获取不全或丢失的17例,其中研究组A 12例,研究组B 5例,最终信息获取完整者109例。另外,在940例低风险孕妇中随机选取120例作为对照组,未进行阿司匹林干预,对照组随访期间信息获取不全或丢失5例,最终纳入115例。研究组A 51例,平均年龄(28.1±4.6)岁,平均体质指数(23.0±4.1)kg/m2;研究组B 58例,平均年龄(27.5±4.2)岁,平均体质指数(24.6±4.7)kg/m2;对照组平均年龄(27.6±4.4)岁,平均体质指数(23.8±4.2)kg/m2。三组孕妇一般资料比较差异无统计学意义(P>0.05),随访成功丢失比例亦无统计学差异(P>0.05),具有可比性。
1.2 方法
妊娠早期本院产科门诊就诊,孕11~15+6周建卡,评估孕妇的子痫前期高危因素:高龄(年龄>35岁)、肥胖(BMI≥24kg/m2)、子痫前期病史及家族史(母亲或姐妹)、胚胎移植术后,本次妊娠为多胎妊娠、首次怀孕、妊娠间隔时间≥10年以及孕早期收缩压≥130mmHg或舒张压≥80mmHg,妊娠合并内科疾病(高血压、慢性肾炎、糖尿病),符合上述条件1条及以上则通过PredictorTM风险评估软件预测子痫前期发病风险,采取孕妇外周血2mL,测定PAPP-A和PIGF,联合双臂MAP及孕产史,筛查出高风险组病例126例。
PredictorTM是一款基于国际产前诊断权威专家、国际产前诊断学会前主席Howard Cuckle教授开发的Bayesian Algorithm贝叶斯算法,将孕妇信息和血清样本指标检测结果导入系统,通过基础风险计算、标记物(PLGF、PAPP-A、MAP)MOM值参与风险计算、基础风险联合各个标记物风险以及其他相关校准因子计算总风险结果。
研究组A于妊娠早期,最晚不超过妊娠20周开始服用低剂量阿司匹林,拜阿司匹林(拜耳医药保健有限公司,分装,规格:100mg/片),100mg/d,服药至孕36周,或者至终止妊娠前5~10d停用[1]。
1.3 随访及观察指标
所有孕妇定期产检、监测血压、血尿常规及肝肾功能,统计追踪病例并比较两组孕妇子痫前期的发病率、分娩孕周、剖宫产率、妊娠结局、早产、胎盘早剥、产后子痫、胎儿生长受限及新生儿出生体质量等指标。
1.4 统计学方法
应用SPSS 19.0统计软件进行数据处理,计数资料以率(%)表示,组间比较采用2×2卡方检验,但有单元格数字小于5时,取连续校正卡方值;计量数据以(±s)表示,采用独立样本t检验,进行t检验前先进行方差齐性检验,即F检验。信度标准选择α=0.05。P<0.05为差异具有统计学意义。
2 结果
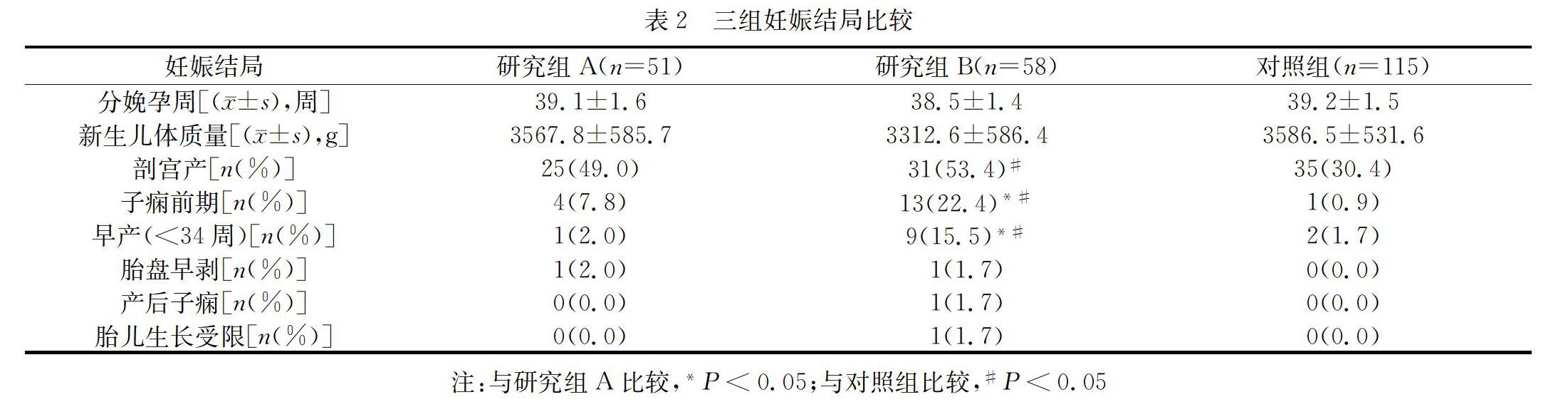
2.1 研究组与对照组子痫前期高危因素对比
研究组子痫前期高危因素发生率均较对照组高,其中孕前高血压,年龄>35岁的发生率显著高于对照组(P<0.05),其他高危因素因为发生率很低,样本量小。所以两组间差异没有统计学意义(P>0.05)。详见表1。
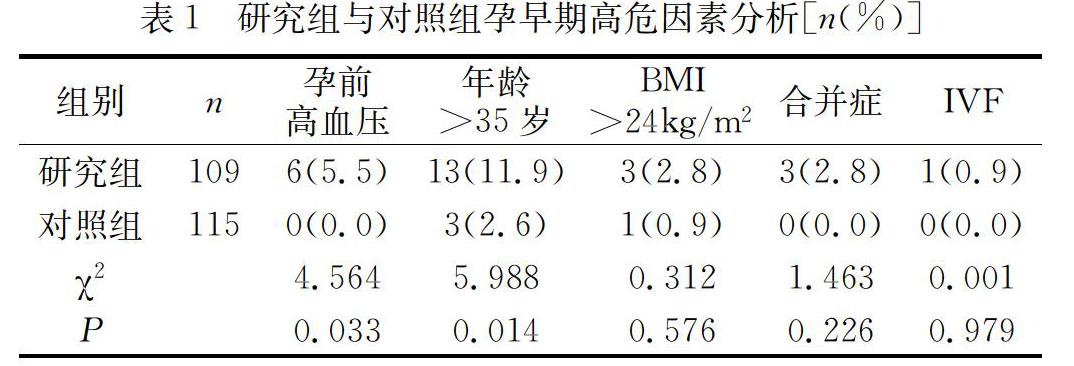
2.2 三组妊娠结局比较
研究组A子痫前期发生率、早产率分别为7.8%和2.0%,均显著低于研究组B的22.4%和15.5%,两组差异具有统计学意义(P<0.05)。另外,两组分娩孕周、剖宫产率、新生儿体质量、胎盘早剥、产后子痫、胎儿生长受限等指标差异不具统计学意义(P>0.05),其中分娩孕周、剖宫产率、新生儿体质量、产后子痫、胎儿生长受限等指标研究组A有优于研究组B的趋势。详见表2。
对照组子痫前期发生率、早产率、剖宫产率分别为0.9%、1.7%和30.4%,均显著低于研究组B的22.4%、15.5%和53.4%,两组差异具有统计学意义(P<0.05)。同样两组分娩孕周、新生儿体质量、胎盘早剥、产后子痫、胎儿生长受限等指标差异不具统计学意义(P>0.05),其中分娩孕周、新生儿体质量、胎盘早剥、产后子痫、胎儿生长受限等指标研究组B有差于对照组的趋势。详见表2。
3 讨论
子痫前期是指孕20周以后新发高血压,同时伴有新发蛋白尿或者原有蛋白尿加重或者出现其他脏器功能障碍的妊娠期特有疾病,病理变化表现为全身小血管痉挛、内皮损伤及局部缺血,是母体、胎盘、胎儿等多方面因素共同作用的结果[6]。子痫前期严重危害母胎健康并影响妊娠结局,指南推荐早预测、早干预、早治疗[7]。对于子痫前期的预测一直是学术研究的热点,现有的研究主要基于孕妇的高危因素、血清学生化指标、多普勒超声检查及平均动脉压等物理检查指标,而以上因素的联合预测被证实更有效[2]。Akolekar等在孕妇孕产史基础上,联合血清指标,MAP和子宫动脉搏动指数,运用英国胎儿基金会最先进的子痫前期评估模型可预测出93%以上的子痫前期[5],本研究利用该预测模型开发出PredictorTM风险评估软件,用于子痫前期的早孕期预测,已通过外部单中心临床研究验证该模型的有效性。
另外,大量研究表明,小剂量阿司匹林可扩张血管、抗炎作用阻断血栓素形成、降低血管活性物质敏感性和周围循环阻力,促进孕妇组织灌注的改善[8]。因此近年来新观点认为,妊娠早期使用阿司匹林可预防子痫前期,同时降低早产、宫内发育迟缓发病风险,对新生儿体质量有一定增加作用[9]。
本研究结果表明,研究组子痫前期高危因素发生率均较对照组高,其中孕前高血压,年龄>35岁的发生率显著高于对照组(P<0.05)。这与众多关于子痫前期高危因素分析的研究结果一致,孕前高血压、高龄是子痫前期的高危因素[10]。研究组A子痫前期发生率、早产率分别为7.8%和2.0%,均显著低于研究组B的22.4%和15.5%,两组差异具有统计学意义(P<0.05)。对照组子痫前期发生率、早产率、剖宫产率分别为0.9%、1.7%和30.4%,均显著低于研究组B的22.4%、15.5%和53.4%,两组差异具有统计学意义(P<0.05)。研究结果表明该模型预测的高风险人群发生子痫前期以及不良妊娠结局的风险高于模型预测的低风险人群,而该模型预测的高风险人群通过积极规范的口服阿司匹林干预后发生子痫前期以及不良妊娠结局的风险会降低,与国外大样本多中心的臨床研究结果一致[11]。
综上所述,对妊娠早期孕妇首先进行高危因素评估,然后行PredictorTM风险评估,进一步筛查出子痫前期高风险人群,并于妊娠早期(最晚不超过20周)开始规范化口服阿司匹林进行预防,可以有效降低子痫前期的发生和由此带来的不良妊娠结局。
参考文献
[1] 谢幸,孔北华,段涛.妇产科学(第9版)[M].北京:人民卫生出版社,2018:83-86.
[2] 胡静,陈沂,高劲松.早孕期联合筛查预测子痫前期[J].中华围产医学杂志,2017,20(01):2-6.
[3] 吴琳琳,周欣,牛建民.《妊娠期高血压疾病:国际妊娠期高血压研究学会分类?诊断和管理指南(2018)》解读[J].中国实用妇科与产科杂志,2018,34(07):758-763.
[4] 廖媛,刘兴会,谭婧,等.建立子痫前期不良结局风险预警模型的初步研究[J].四川大学学报(医学版),2018,49(05):114-119.
[5] Akolekar R,Syngelaki A,Poon L,et al.Competing risks model in early screening for preeclampsia by biophysical and biochemical markers[J].Fetal diagnosis and therapy,2013,(33):8-15.
[6] 徐丛剑,华克勤.实用妇产科学(第4版)[M].北京:人民卫生出版社,2018:162-166.
[7] Brown M A,Magee L A,Kenny L C,et al.The hypertensive disorders of pregnancy:ISSHP classification,diagnosis & management recommendations for international practice[J].Pregnancy Hypertension,2018,72(01):24-43.
[8] 郭惠萍,沈丽丹.孕早期小剂量阿司匹林干预对预防子痫前期的意义[J].临床和实验医学杂志,2019,18(03):287-290.
[9] 姚硕,吴焕,余艳红.妊娠早中期服用阿司匹林对子痫前期高危人群预防作用的系统性评价[J].Journal of SoutHern Medical University,2015,35(06):868-873.
[10]庄彩霞,刘俊涛,高劲松.中国人群子痫前期发病率和临床危险因素分析[J].生殖医学杂志,2019,28(04):336-341.
[11]Nicolaides K H,et al.Aspirin versus placebo in pregnancies at high risk for preterm preeclampsia[J].The New England Journal of Medicine,2017,377:2399-2400.
