Roux-en-Y吻合方案对腹腔镜全胃切除术消化道重建患者疗效及安全性的影响
2020-09-08
(济源市第二人民医院 普外科,河南 济源 459000)
近年来腹腔镜辅助或完全腹腔镜下胃癌根治术已广泛用于胃癌临床治疗,同时随着胃中上部癌或进展期癌发病率的不断升高,全胃根治性切除术的应用亦越来越普及。有研究表明,全胃根治性切除术后消化道重建方式是影响胃癌患者术后生活质量的关键因素[1]。以往全胃根治性切除术中多采用Roux-en-Y吻合方案进行消化道重建,但相当部分患者术后可出现食物襻排空异常及RY滞留综合征,给术后康复及总体生活质量带来不利影响[2]。与常规Billroth-II加Braun吻合比较,国外学者最先提出Uncut Roux-en-Y吻合的操作要点主要基于前者操作上,在Braun吻合口与胃肠吻合口之间阻断输入襻[3]。相关研究证实Uncut Roux-en-Y吻合能够有效降低全胃根治性切除术后RY滞留综合征发生风险,但腹腔镜下Uncut Roux-en-Y吻合报道相对较少,亦缺乏与常规Roux-en-Y间的比较研究[4]。本研究旨在探讨常规Roux-en-Y吻合方案与Uncut Roux-en-Y吻合方案对行腹腔镜全胃切除术消化道重建患者疗效及安全性的影响,为后续吻合方案的选择提供参考。
1 资料和方法
1.1 一般资料
回顾性选择济源市第二人民医院2013年1月至2017年12月间收治的行腹腔镜全胃切除术消化道重建患者共154例,其中102例采用常规Roux-en-Y吻合方案的患者设为对照组,52例采用Uncut Roux-en-Y吻合方案的患者设为观察组。方案经伦理委员会批准,且患者及家属知情。两组一般资料比较,差异无统计学意义(P>0.05)。
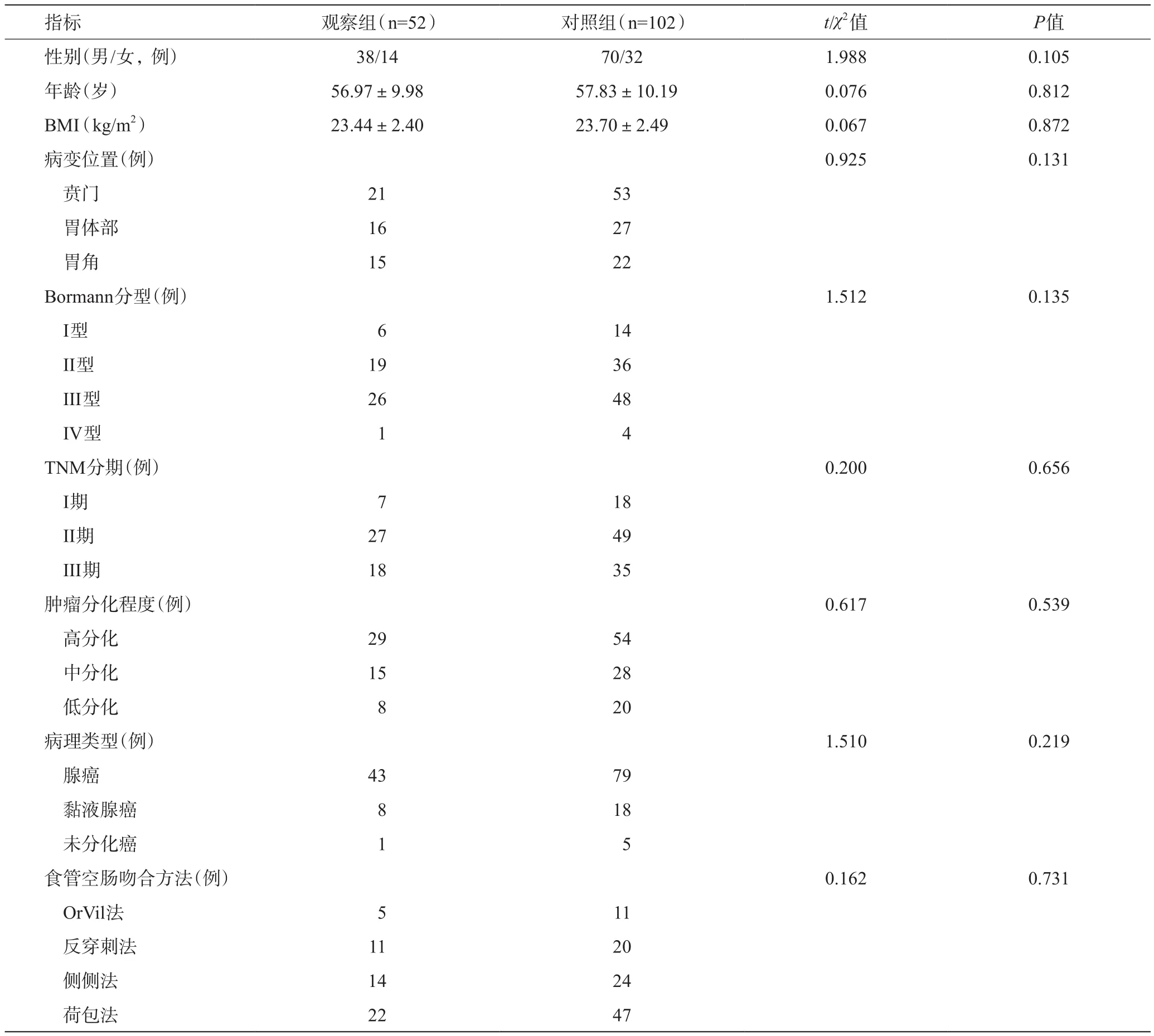
表1 两组患者一般资料比较
1.1.1 纳入标准:(1)经内镜病理活检确诊胃癌;(2)TNM分期为I~III期[5];(3)肿瘤浸润深度T2~T4a[5];(4)符合腹腔镜胃癌根治术指征;(5)年龄18~75岁。
1.1.2 排除标准:(1)合并远处转移或腹腔转移;(2)大出血或穿孔导致急诊手术;(3)既往接受放化疗;(4)合并其他系统恶性肿瘤;(5)其他手术禁忌证;(6)精神系统疾病;(7)临床资料不全。
1.2 治疗方法
患者术前均平卧分腿位,全身麻醉下于脐下缘切开(切口长度1 cm左右)置入Trocar建立气腹(压力约12~13 mmHg);再分别于左腋前线肋缘下1 cm(主操作孔)、右腋前线肋缘下2 cm(辅助操作孔)、左右锁骨中线脐上2 cm(辅助操作孔)置入Trocar,其中术者站于左侧,助手站于右侧,而扶镜者则站于两腿间;行远端胃癌D2淋巴结清扫,由胃大弯侧向胃小弯侧清除,离断十二指肠后保留约1/3残胃。对照组采用常规Roux-en-Y吻合方案,即在Treitz韧带15 cm左右处采用超声刀离断远侧肠壁肠系膜,其中远端空肠提于左上腹,并在远端空肠和残胃大弯侧后壁各作一小孔,以直线切割吻合器完成胃空肠侧侧吻合,并在共同开口中点将两端牵引线提起牵拉至“一”字形,闭合胃肠共同开口。继续于近端空肠和远端空肠系膜对侧各作一小孔,完成空肠侧侧吻合,闭合共同开口。观察组采用Uncut Roux-en-Y吻合方案,即于Treitz韧带20 cm左右,远端空肠、残胃大弯侧后壁及对系膜缘处分别作一小孔;提起空肠后将腔内直线切割吻合器置入残胃和空肠吻合口处,再于共同开口中点提起牵引线至“一”字形,闭合共同开口;再分别于胃肠吻合口25 cm左右,远端空肠和10 cm左右近端空肠对系膜缘处各作一小孔,完成侧侧Braun吻合,关闭共同开口;最后于胃肠吻合口近端5 cm左右处闭合空肠(图1~3)。

图1 胃空肠吻合
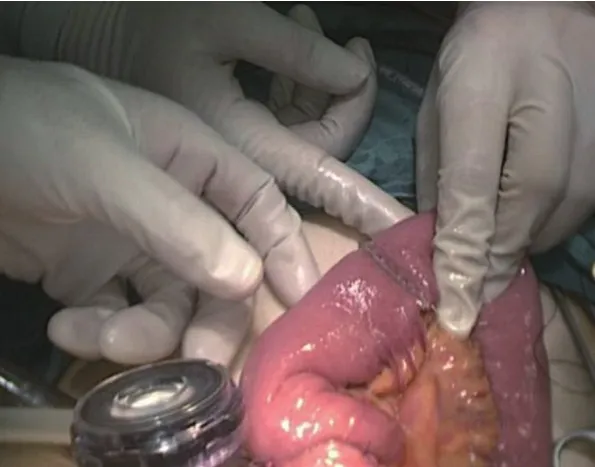
图2 Braun吻合
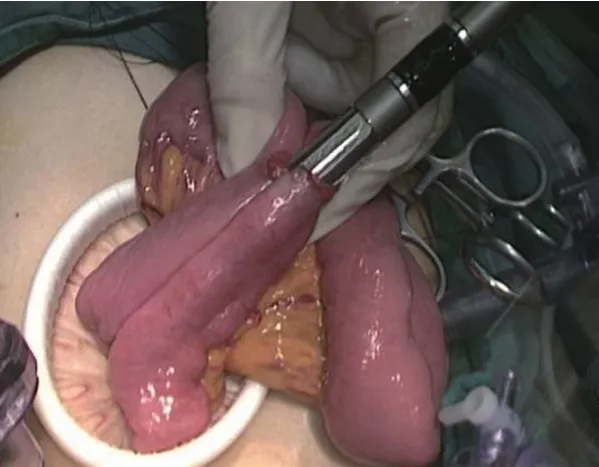
图3 空肠吻合
1.3 观察指标
(1)术中临床指标包括手术时间、消化道重建时间及手术出血量,其中手术时间指从切皮到关腹时间;消化道重建时间指首个胃肠道吻合起至全部胃肠道吻合结束时间;(2)术后临床指标包括术后肛门排气恢复时间、术后恢复进食时间、住院费用及术后住院时间;(3)术后并发症类型包括吻合口出血、吻合口狭窄、吻合口溃疡、食物襻排空异常、反流性食管炎、倾倒综合征及RY滞留综合征;其中吻合口狭窄指术后超过4周仍可见明显胃潴留症状,需行胃镜下扩张治疗;食物襻排空异常指术后10 d仍需放置胃管;反流性食管炎指术后12周胃镜检查可见食管中重度炎症改变;倾倒综合征指术后常规摄入软食后反复出现心慌、手抖、出汗及头晕症状,同时排除罹患糖尿病;RY滞留综合征指术后12周后仍可见反复发作进食后上腹饱胀不适、疼痛、恶心呕吐等症状,同时排除上消化道其他病变;(4)检测术前和术后BMI、HGB、ALB及TP水平,检测仪器采用Roche公司Cobas 3000型全自动生化分析仪;(5)随访记录患者生存情况,计算累积生存率。
1.4 统计学分析
数据分析选择SPSS 24.0软件;其中计量资料采用t检验,以(±s)表示;计数资料采用χ2检验,以%表示;采用Kaplan-Meier进行生存曲线,比较采用Log-Rank法;检验水准为α=0.05。
2 结果
2.1 两组术中临床指标比较
两组手术时间和消化道重建时间比较,差异无统计学意义(P>0.05);观察组手术出血量少于对照组,差异有统计学意义(P<0.05)。见表2。
2.2 两组术后临床指标比较
观察组术后肛门排气恢复时间少于对照组,差异有统计学意义(P<0.05);两组术后恢复进食时间、住院费用及术后住院时间比较,差异无统计学意义(P>0.05)。见表3。
2.3 两组术后并发症发生率比较
两组吻合口出血、吻合口狭窄、吻合口溃疡、反流性食管炎及倾倒综合征发生率比较,差异无统计学意义(P>0.05);观察组术后食物襻排空异常和RY滞留综合征发生率均低于对照组,差异有统计学意义(P<0.05)。见表4。
2.4 两组营养指标比较
两组手术前后BMI、HGB、ALB及TP差值比较,差异无统计学意义(P>0.05)。见表5。
2.5 两组随访生存情况比较
对照组术后中位随访时间44.0个月(6~56个月),术后死亡40例;观察组术后中位随访时间50.0个月(6~54个月),术后死亡17例;两组随访生存情况比较,差异无统计学意义(P>0.05)。生存曲线见图4。

表2 两组术中临床指标比较
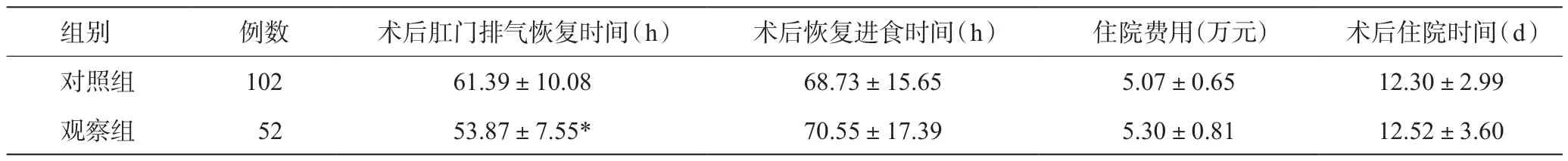
表3 两组术后临床指标比较
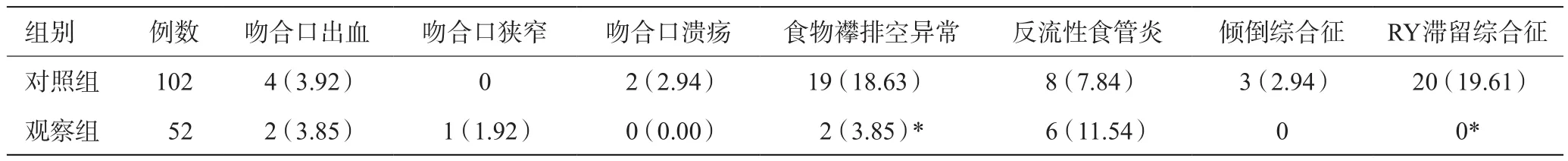
表4 两组术后并发症发生率比较[例(%)]

表5 两组手术前后营养指标差值比较
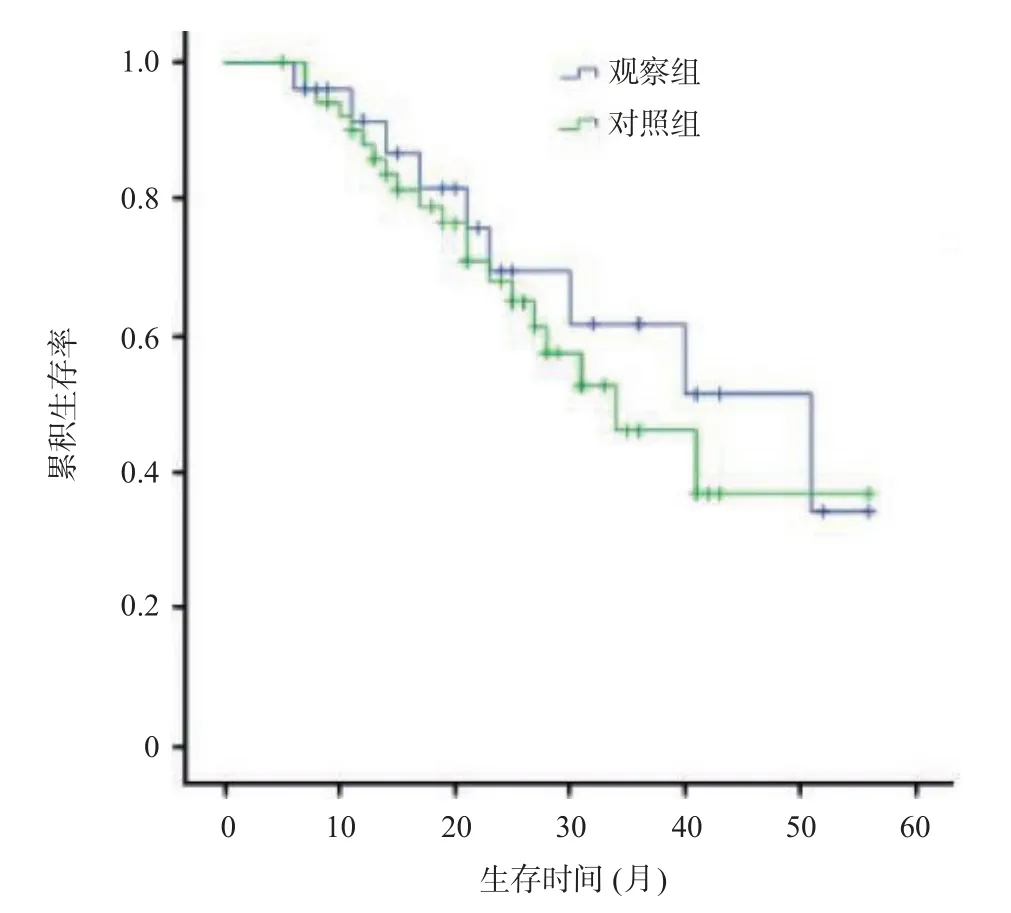
图4 Kaplan-Meier生存曲线
3 讨论
3.1 胃癌患者消化道重建手术吻合方案的局限性
全胃根治性切除术是目前胃癌临床治疗重要手段之一,可通过有效切除原发病灶和清除区域淋巴结达到根治目的,同时术中消化道重建还能够保证消化道连续性及基本消化吸收能力[6]。以往开腹远端胃癌根治术因医源性创伤较大、术后并发症发生率高,术后恢复进程较为缓慢,严重影响生活质量及康复进程[7]。近年来腹腔镜微创术式开始被广泛用于远端胃癌根治术治疗,可获得与开腹术式相近淋巴结清扫效果,且安全性令人满意,但腹腔镜微创术对于肥胖人群,因上腹部较小、消化道重建时暴露难度大、手术视野清晰度较差、且需较大强度吻合口牵拉,一定程度上增加术后并发症发生风险[8]。随着治疗理念改变及患者对于医疗质量要求不断提高,胃癌患者治疗已由单纯延长生存时间向提高远期生活质量转变,而这亦使得消化道重建逐渐成为医学界关注的热点问题。Billroth I式吻合具有操作简便、安全性佳等优势,可保留消化道正常解剖结构,保证胃肠吸收功能;但近胃体肿瘤患者应用易出现吻合口张力高、切缘不够等问题,不推荐用于幽门管位置体积较大肿瘤[9]。Billroth II式吻合使用范围相对广泛,可在保证胃癌根治性切除同时降低吻合口张力,但其改变消化道正常生理状态,术后胃瘫综合征、吻合口感染等并发症发生率居高不下,严重影响日常生活质量[10]。
3.2 Uncut Roux-en-Y吻合方案术后并发症发生率低
目前Roux-en-Y吻合已成为胃癌患者消化道重建推荐方案之一。该方案能够部分改变消化道生理结构,减少胃蛋白酶和胃酸分泌量,加快胃排空,预防碱性反流,降低术后残胃炎和胆汁反流发生风险[11]。已有研究显示[12],Roux-en-Y吻合方案可有效降低因幽门环丧失和迷走神经切断所致反流性食管炎发生风险,而这一优势使其越来越受到外科医师青睐。但术后上腹部饱胀不适、食欲不振、恶心呕吐等多种症状,使得RY滞留综合征发生率可达30%~40%,给日常生活工作带来极大不便[13]。为有效降低患者常规Roux-en-Y吻合术后RY滞留综合征发生风险,国外学者提出在Billroth II+Braun吻合基础上,不行近端空肠离断而仅完成闭合,即Uncut Roux-en-Y吻合方案;此类吻合方案因不离断近端空肠,可有效保留空肠结构连续性和完整性,预防空肠异位起搏点形成,进而有效缓解胃肠道运输功能紊乱症状发生[14]。有报道显示[15],Uncut Roux-en-Y吻合术后患者胃排空延迟和RY滞留综合征发生率,相较于常规Roux-en-Y吻合方案显著下降。本研究中,观察组术后食物襻排空异常和RY滞留综合征发生率均显著低于对照组,进一步证实以上观点。
3.3 Uncut Roux-en-Y吻合方案围手术期临床指标、营养指标及随访生存优势明显
本研究中观察组手术出血量显著少于对照组;观察组术后肛门排气恢复时间显著快于对照组,提示Uncut Roux-en-Y吻合方案用于行腹腔镜全胃切除术消化道重建患者在降低医源性损伤和促进术后早期排气方面具有优势,与部分学者报道结论相符[16]。笔者认为Uncut Roux-en-Y吻合过程无需离断空肠,可有效降低空肠系膜血管弓破坏程度,从而显著降低术中出血量;同时不离断空肠还能避免胃肠逆蠕动所致功能紊乱,减轻小肠手术创伤,这对于加快肠道功能恢复进程及促进肛门排气具有重要意义[17]。本次研究结果中,两组手术前后BMI、HGB、ALB及TP差值比较,差异无统计学意义,说明非离断式Roux-en-Y吻合方案应用并未增加行腹腔镜全胃切除术消化道重建患者营养不良发生风险。同时两组术后随访6~55个月后,对照组和观察组分别死亡40例,17例;两组随访生存情况比较差异无统计学意义,则进一步证实行腹腔镜全胃切除术消化道重建患者行Uncut Roux-en-Y吻合方案后可获得与行常规Roux-en-Y吻合方案相近生存获益。
3.4 Uncut Roux-en-Y吻合术操作更加简便易行
近年来随着腹腔镜器械设备优化完善及腹腔镜操作熟练度提高,越来越多胃癌根治术在腹腔镜下完成,并已成为胃肠外科发展主流趋势[18]。国内外诊疗指南已制定腹腔镜胃周游离、淋巴结清扫及病灶切除等方面操作规范;其中腹腔镜下消化道重建方式与术后消化道功能恢复密切相关[19]。本研究采用Uncut Rouxen-Y吻合术无需离断Treitz韧带下20 cm处空肠及系膜操作,可有效保证肠道连续性,降低手术操作复杂程度;术者在腹腔镜下吻合操作视野良好,操作更加简便易行。
3.5 经验总结
笔者总结Uncut Roux-en-Y吻合临床实践经验如下:(1)空肠闭合点应距食管空肠吻合口2 cm最佳,距离过近可能导致吻合口狭窄或血供不良发生,距离过远食物可能在闭合点和吻合口间发生嵌顿;(2)闭合点宜采用闭合器闭合或亦丝线环扎空肠管壁且保证松紧适度,进而避免十二指肠液反流或肠管坏死发生;其中闭合器推荐采用6排缝钉闭合器,术后基本无反流或再通现象出现[20]。
4 小结
综上所述,行腹腔镜全胃切除术消化道重建患者采用Uncut Roux-en-Y吻合方案可有效减少手术出血量,加快术后胃肠功能恢复,降低术后食物襻排空异常和RY滞留综合征发生风险,且未影响营养状态和生存情况,价值优于常规Roux-en-Y吻合方案。但因纳入样本量不足、单一中心、无长期随访及非随机对照设计等制约,所得结论仍需更深入临床研究确认。