腹腔镜开窗引流术与B超引导下穿刺硬化术治疗肝囊肿的疗效对比
2020-09-08
(上海中医药大学附属曙光医院 肝胆外科,上海 201203)
肝囊肿是临床常见的肝脏良性疾病,可单发或者多发,小的囊肿多数无明显症状,只需定期观察随访;较大的囊肿(直径>5 cm)可出现右上腹饱胀、隐痛等症状,囊肿伴有出血或者感染时可出现发热、腹痛、黄疸等症状,需要进行治疗。既往治疗方法有肝囊肿切除术、部分肝叶切除术等。开腹肝囊肿开窗引流术损伤较大,随着微创技术的发展,目前临床常用的治疗方法为腹腔镜肝囊肿开窗引流术和B超引导下肝囊肿穿刺引流+硬化剂治疗[1-2]。本研究比较两种治疗方法的临床效果。
1 资料和方法
1.1 一般资料
回顾性分析上海中医药大学附属曙光医院2013年1月至2018年1月收治的168例肝囊患者,其中男78例,女90例,年龄35~87岁;囊肿直径5~17 cm;单发囊肿90例,多发囊肿78例。行腹腔镜开窗引流术82例(腹腔镜开窗引流组),B超引导下穿刺硬化术86例(B超引导下穿刺硬化组)。两组患者年龄、性别、囊肿直径比较,差异无统计学意义(P>0.05),详见表1。腹腔镜开窗引流组患者术前经上腹部CT诊断,术后病理证实为单纯性肝囊肿;B超引导下穿刺硬化组所有患者术前经上腹部CT诊断,B超穿刺时再经B超诊断,同时根据引流出清亮囊液可以明确诊断。
1.2 治疗方法
腹腔镜肝囊肿开窗引流术组:患者全身麻醉、气管插管后,采取头部抬高30°左右,向左侧倾斜30°左右,消毒铺巾后建立气腹,气压维持在12 mmHg,1.0 cm Trocar置入脐部下缘2.0 cm处,置入镜头;将1.0 cm Trocar置入剑突下,0.5 cm Trocar置入右锁骨中线肋缘下2.0 cm处,探查肝囊肿情况。用电勾将囊壁切开,吸尽囊液后利用超声刀将囊壁切开,用抓钳将囊肿提起,用超声刀沿囊壁外侧缘将囊壁切除,囊壁边缘电凝止血,囊肿内壁通过电凝棒烧灼,生理盐水冲洗创面,确保无胆瘘以及出血后放置负压引流管。
B超引导下肝囊肿穿刺硬化组:患者取平卧位或者左侧卧位,穿刺点以囊肿离皮肤最近并有一定厚度的肝组织,又避开邻近脏器和大血管、胆管的部位为最佳。术区皮肤碘伏消毒、铺巾,用2%利多卡因5~10 mL穿刺点附近浸润麻醉,用尖刀片在进针点做一宽约0.3~0.4 cm切口,在超声实时引导下用7 Fr的Skater 引流套管针穿刺,穿刺时嘱患者屏气,穿刺针快速穿刺进入囊腔中央或囊腔下1/3处,退出针芯,将套管留置于囊肿内,并固定,外接三通,抽吸囊液,留样做生化和细菌培养,常规送脱落细胞检查排除肿瘤性病变。抽尽囊液后生理盐水反复冲洗囊腔,至抽出液澄清。将乳化的聚桂醇空气泡沫注入囊腔,保留1/5~1/3体积囊液量,总量≤50 mL。术后拔出套管。术中严密观察患者生命体征,密切观察囊肿及周围变化情况。术后观察30 min,无出血和不适后送回病房。卧床休息6 h。嘱患者适当翻身,使硬化剂与整个囊壁充分接触。
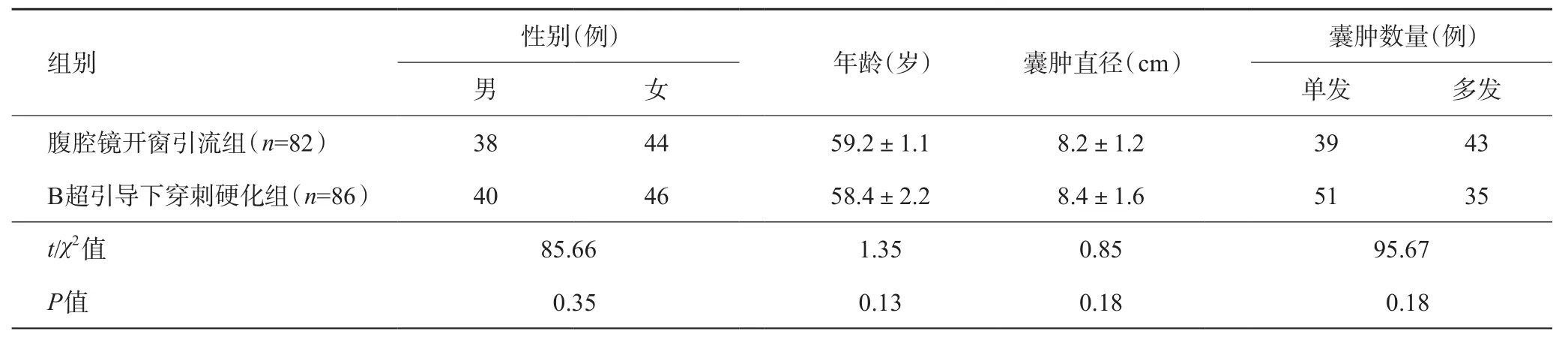
表1 两组术前一般资料
1.3 观察指标
记录并比较两组手术时间、出血量、术后下床时间、住院时间、住院费用、并发症发生情况。术后1、3、6、12月复查肝脏B超,精确测量囊肿大小,并与治疗前比较,进行疗效评定。治愈:囊肿完全消失;显效:囊肿缩小≥50%;有效:囊肿缩小25%~50%之间;无效:囊肿缩小小于25%,无变化或增大。总有效率为治愈率、显效率和有效率之和。
1.4 统计学分析
2 结果
腹腔镜肝囊肿开窗引流组手术顺利,无中转开腹手术患者;手术时间25~45 min,术中出血量10~20 mL。术后放置负压球引流时间平均3.2 d。无胆瘘、腹腔感染、术后出血等严重并发症。B超引导下肝囊肿穿刺硬化组穿刺成功率100%,操作时长24~50 min,出血量极少,术后无腹腔出血或感染、胆瘘。两组患者手术时间、出血量、住院时间无统计学差异(P>0.05)。术后下床时间B超引导穿刺硬化组时间较短,两组有统计学差异(P<0.05)。两组无明显严重并发症出现,无统计学差异(P>0.05)。见表2。
术后12个月,腹腔镜开窗引流组效果较好,差异有统计学意义(P<0.05)。腹腔镜开窗引流组治愈率(囊肿完全消失)较B超引导穿刺硬化组高(79.27%vs65.12%),总有效率也更高,见表3。
3 讨论
肝囊肿起源于肝内迷走胆管,或因肝内胆管和淋巴管在胚胎期的发育障碍所致,以多发肝囊肿多见。临床上通过B超、CT或MRI可确诊,MRCP还可以明确囊肿与胆管的关系。囊肿增大(直径≥5 cm),出现症状则需要治疗。目前主要的治疗方法是囊肿穿刺硬化术和手术肝囊肿开窗引流术。
腹腔镜肝囊肿开窗引流术安全有效,出血、胆瘘等并发症少,本组患者无明显大的并发症出现。目前主要适用于直径大于5 cm,囊肿位于肝表面,浅部囊壁距肝表面小于1 cm,囊肿不与肝内胆管相通的肝囊肿。尤其适用合并有胆囊结石、胆囊息肉需同时手术治疗者[3]。但是不适用一些有腹部手术史、腹腔粘连严重,囊肿位置较深,肝表面看不到囊壁的患者,或者不能耐受全身麻醉的患者。由于腹腔镜手术需全身麻醉,患者需麻醉复苏,下床活动时间明显较B超引导下穿刺硬化组要长,但治愈率明显高于对照组(P<0.05)。这主要是由于手术完整去除了游离囊壁,开窗大,同时烧灼囊壁边缘,囊肿不易再闭合,避免了囊肿复发。为了将复发率降到最低,尽量将游离囊壁彻底切除,必要时可以将大网膜填塞在囊腔里。而且手术同时可将看到的多个囊肿开窗,而穿刺硬化一次往往只能治疗一个囊肿,而且囊壁内皮细胞很难百分百被破坏,所以部分囊肿会复发,治愈率相对低,尤其是对一些巨大肝囊肿(直径大于10 cm),穿刺硬化治疗效果更差一些。
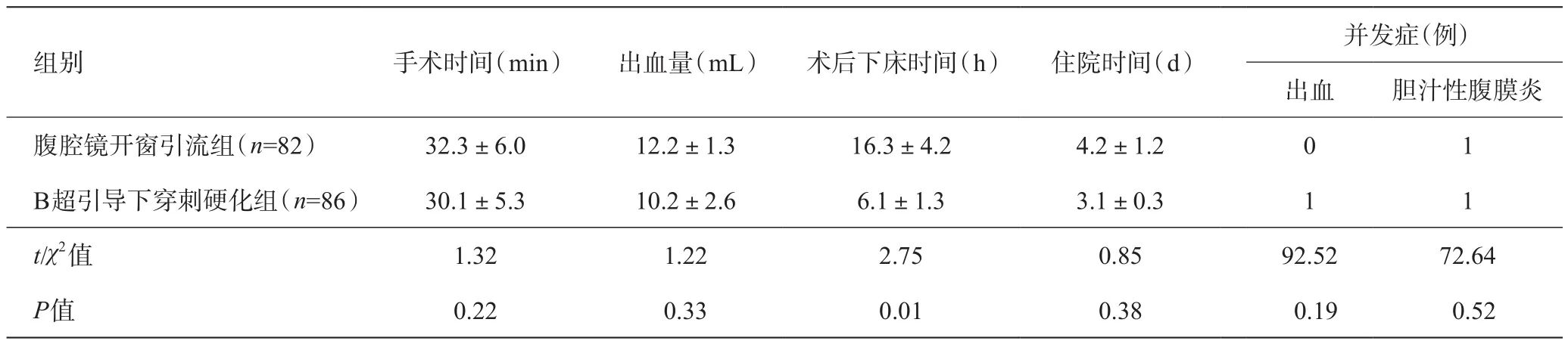
表2 两组术后临床数据比较
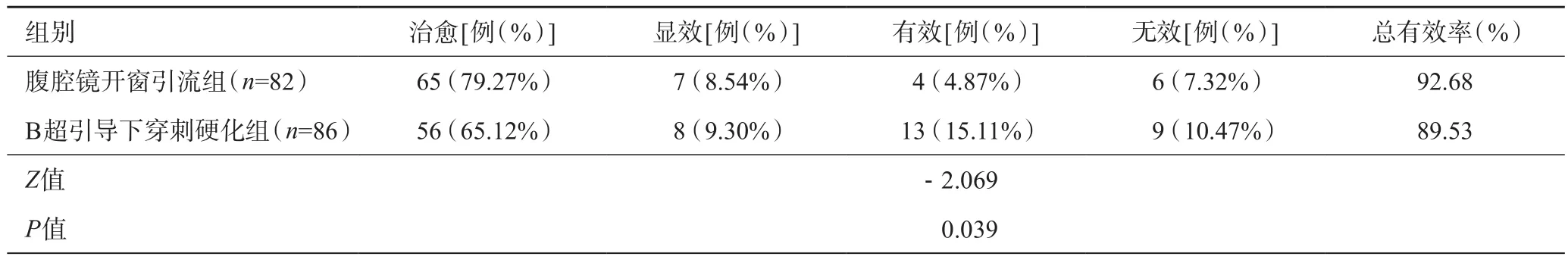
表3 术后12个月后两组治疗效果比较
B超引导下肝囊肿穿刺硬化术无需全身麻醉,只需要局部麻醉,对心肺功能要求低,尤其适合一些高龄、心肺功能差,无法耐受全身麻醉、基础疾病多的患者。一些靠近膈顶(VII、VIII段)的囊肿,若行腹腔镜开窗引流术,囊壁易再闭合,术后复发率相对较高,也可行穿刺硬化术。传统的硬化剂无水乙醇效果好[4],但部分患者不能耐受局部刺激反应,并出现心悸、头晕等醉酒样症状,从而影响了其临床使用。聚桂醇是一种新型的血管硬化剂,其能够使囊肿内壁具有分泌功能的内皮细胞 出现无菌性炎症,发挥粘连以及闭合囊腔的作用,创伤小、过敏反应低、无刺激性、恢复快,在临床中得到广泛应用[5]。
综上所述,腹腔镜开窗术和B超引导下穿刺硬化术对肝囊肿治疗都安全有效。两者各有优势,腹腔镜开窗术患者治愈率(囊肿完全消失)更高;而B超引导下穿刺硬化术无需全麻,更适合高危患者,术后患者能早期下床活动。