耳内镜下耳屏软骨环-软骨膜修补术联合bFGF滴眼液治疗鼓膜穿孔的疗效分析
2020-09-04梁文玉
梁文玉
鼓膜在声音传导中起着重要的作用,其性状透明且薄,容易被外界直接或间接的损伤(针戳伤、掌击以及爆炸性气流冲击)破坏导致鼓膜穿孔,为一种耳鼻咽喉科的常见疾病[1]。目前临床常用的显微镜下鼓膜修补术是一种传统的主要鼓膜修补治疗方法,一定程度可以改善患者鼓膜破损情况,但也存在众多弊端,如创伤大、耗时长,而且患者预后差[2]。耳内镜(Otoendoscope)为耳科治疗和检查的重要工具,因能观察到显微镜下难以探查的窦腔,受到很多医师的重视[3]。bFGF是一种多功能细胞生长因子,作用于鼓膜穿孔处可以改善局部血运,使穿孔鼓膜内外层生长,促进穿孔愈合[4]。本研究选取96例鼓膜穿孔患者,探讨耳内镜下耳屏软骨环-软骨膜修补术联合bFGF滴眼液治疗的鼓膜愈合率及安全性。
1 资料与方法
1.1 一般资料 选取2017年1月~2018年12月在本院就诊的96例鼓膜穿孔患者,随机分为联合组与常规组,各48例。常规组男26例,女22例;平均年龄(28.4±15.9)岁;其中左耳28例,右耳20例。联合组男30例,女18例;平均年龄(28.1±15.7)岁;其中左耳26例,右耳22例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 常规组 患者接受显微镜下鼓膜修复术治疗[4]。全身麻醉 (全麻 )起效后,作耳后切口,后切开皮肤慢慢深入,分离显露并切取合适大小颞肌筋膜,晾干备用。分离外耳道皮片,显露外耳道前上棘,修薄耳道皮片,置入牵开器,磨除突出的鼓鳞裂骨质,在显微镜下充分暴露视野,取颞肌筋膜(内贴法)植入与残存鼓膜贴覆,筋膜复位后缝合耳后切口,无菌敷料及绷带包扎切口。
1.2.2 联合组 患者采用耳内镜下耳屏软骨环-软骨膜修补术联合bFGF滴眼液治疗[5],手术操作:先期制备耳屏软骨-软骨膜,全麻起效后,将耳镜通过外耳道进入,采用显微小钩针切开并分离穿孔边缘,将穿孔边缘上皮组织及纤维环撕脱,形成新鲜创面。探查鼓室,依据穿孔大小修剪移植物,内置法修补鼓膜,锤骨柄放置于软骨板楔形切口。此外,将明胶海绵贴片边缘送向鼓膜,每日外耳道后滴入bFGF滴眼液(珠海亿胜生物制药有限公司,国药准字 S19991022)1~2 滴 /次,保证明胶海绵湿润。
1.3 观察指标及判定标准
1.3.1 手术情况 包括术中出血量、手术时间。
1.3.2 苏醒时疼痛情况及鼓膜治愈率 采用VAS[6]评定苏醒时疼痛情况,0分为无痛,10分为剧痛难忍。鼓膜未见穿孔,捏鼻鼓气后鼓膜被鼓起,耳听诊管检查无漏气声者为鼓膜治愈,否则为未愈。
1.3.3 听力恢复情况 采用丹麦Madsen纯音测听仪检查患者的纯音听阈值,以此判定听力恢复情况。
1.3.4 不良反应发生情况 不良反应包括鼓膜内陷、鼓膜粘连、创面渗血、耳道感染,评价两者安全性。
1.4 统计学方法 采用SPSS22.0统计学软件进行数据统计分析。计量资料以均数±标准差(±s) 表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组手术情况及苏醒时疼痛情况比较 联合组术中出血量少于常规组,手术时间短于常规组,苏醒时VAS评分低于常规组,差异有统计学意义(P<0.05)。见表1。
表1 两组手术情况及苏醒时疼痛情况比较(±s)
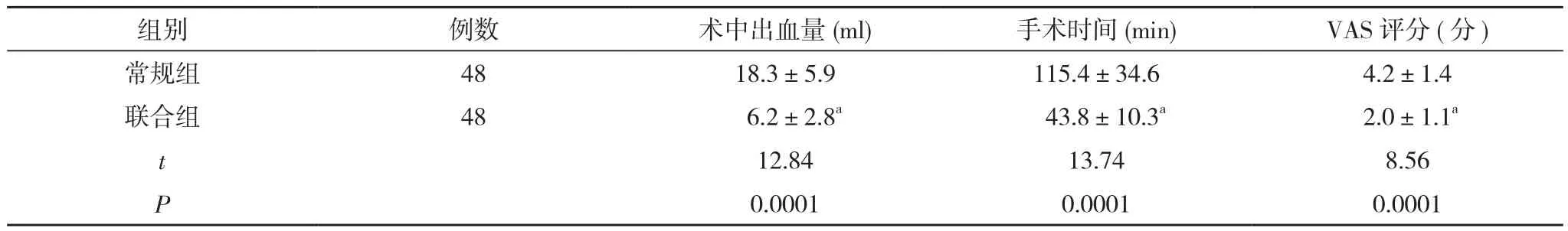
表1 两组手术情况及苏醒时疼痛情况比较(±s)
注 :与常规组比较,aP<0.05
组别 例数 术中出血量(ml) 手术时间(min) VAS评分(分)常规组 48 18.3±5.9 115.4±34.6 4.2±1.4联合组 48 6.2±2.8a 43.8±10.3a 2.0±1.1a t 12.84 13.74 8.56 P 0.0001 0.0001 0.0001
2.2 两组听阈情况及鼓膜治愈率比较 联合组听阈值、鼓膜治愈率均高于常规组,差异有统计学意义(P<0.05)。见表 2。
2.3 两组不良反应发生情况比较 联合组不良反应发生率显著低于常规组,差异有统计学意义(P<0.05)。见表3。
表2 两组听阈情况及治愈率比较 (±s,%)
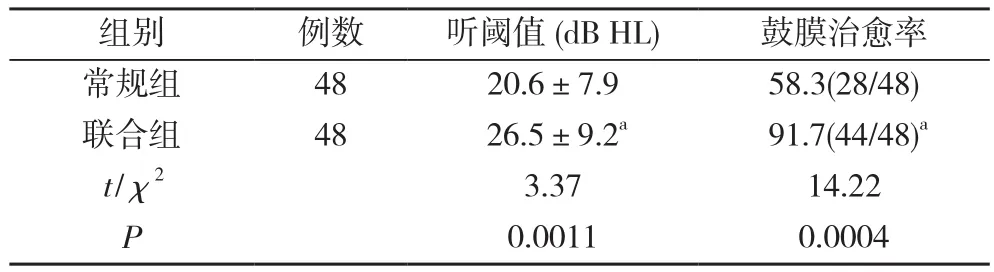
表2 两组听阈情况及治愈率比较 (±s,%)
注 :与常规组比较,aP<0.05
组别 例数 听阈值(dB HL) 鼓膜治愈率常规组 48 20.6±7.9 58.3(28/48)联合组 48 26.5±9.2a 91.7(44/48)a t/χ2 3.37 14.22 P 0.0011 0.0004
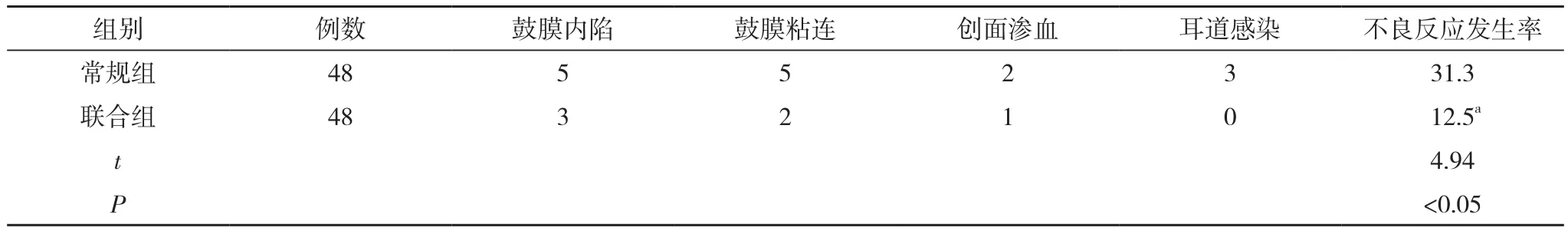
表3 两组不良反应发生情况比较(n,%)
3 讨论
3.1 鼓膜穿孔治疗方法分析 鼓膜穿孔传统的治疗方法是保持外耳道的干燥,等待鼓膜自发愈合。但70%以上患者不能自愈,该类患者只有通过侵入性手术进行治疗,目前临床常用的修复方式为鼓膜修补或鼓室成形术,可以有效恢复鼓膜,改善听力,还可降低中耳炎症。根据鼓膜修补材料与穿孔鼓膜的关系可以分为内置法、外置贴补法及夹层法,其中自体材料(如筋膜)及组织工程材料(如脱细胞真皮基质)均可用于鼓膜修复。郑迎春等[7]对大、中、小鼓膜穿孔患者采用明胶海绵贴补法治疗,该手段安全有效,且简便实惠。杨启梅等[8]行耳内镜下耳屏软骨-软骨膜鼓膜修补术治疗鼓膜穿孔患者可获得较好的愈合率,显著优于显微镜组。bFGF是一种作用广泛的生长因子,其可以促进多种细胞参与损伤修复,也被称为“创伤激素”,濮礼春[9]应用bFGF明胶海绵进行治疗的外伤性鼓膜穿孔患者,具有促进鼓膜生长、加速穿孔愈合的作用。
3.2 耳内镜下软骨环-软骨膜修补术联合bFGF滴眼液在鼓膜穿孔中的应用分析 与显微镜相比,耳内镜拥有明亮的光源、放大清晰的术野、细而长的镜杆、多种角度探查同一个解剖结构等特点。此外,软骨环-软骨膜复合体取自耳屏或耳甲腔软骨,该修补材料凹面覆有软骨膜,具有较强的机械稳定性,有效抵抗中耳内外的压力变化。本研究选取96例鼓膜穿孔患者,探讨耳内镜下软骨环-软骨膜修补术联合bFGF治疗的临床效果,研究结果显示,联合组治疗后术中出血量少于常规组,手术时间短于常规组,苏醒时VAS评分低于常规组,差异有统计学意义(P<0.05)。此外,联合组治疗后听力情况优于常规组,鼓膜治愈率显著高于常规组,不良反应发生率显著低于常规组,差异有统计学意义(P<0.05)。bFGF具有促进细胞增殖、分化、成熟及损伤修复和再生的作用,并采用明胶海绵作为bFGF的载体,无毒性,不会引起人体不良反应,且使鼓膜上皮层和黏膜层容易愈合,有利于穿孔愈合。
综上所述,耳内镜下软骨环-软骨膜修补术联合bFGF滴眼液治疗鼓膜穿孔可改善手术情况,患者疼痛感低,鼓膜治愈率高,安全性得到认可,值得进一步研究及推广。
