腹腔镜下单孔完全腹膜外结扎法与单切口腹内缝扎法治疗小儿腹股沟疝并发症的比较*
2020-09-01王春燕李贵斌
刘 扬 王春燕 邱 云 王 利 李贵斌
(天津市第五中心医院小儿外科,天津 300450)
腹股沟疝(inguinal hernia, IH)是小儿最常见的外科疾病之一,先天性腹膜鞘状突未闭是发病的解剖基础,腹内压增高是诱发因素。小儿腹股沟斜疝的发病并非由于腹壁肌肉薄弱所致,因此,大部分患儿只需行疝囊高位结扎即可达到良好的预后效果。随着微创外科技术的进步,腹腔镜辅助疝囊高位结扎术式不断涌现,并向不解剖疝囊、不遗留缝隙的疝内环缺损外结扎术发展[1]。近年来,单一部位腹腔镜手术成为治疗小儿腹股沟斜疝的主流术式[2],其中以单孔腹腔镜疝钩针法完全腹膜外内环结扎术和经脐单切口腹腔镜下内环缝扎术开展最为广泛,术后均可达到相同的隐瘢痕外观,但对2种术式术后并发症的对比研究报道较少。本研究对我科2种术式治疗341例腹股沟斜疝患儿术后复发及并发症进行比较,旨在评估2种术式的临床效果,为腹腔镜治疗小儿腹股沟疝的术式选择提供参考。
1 临床资料与方法
1.1 一般资料
2013年7月~2017年7月我院小儿外科完成腹腔镜手术治疗小儿腹股沟斜疝362例,病例选择标准:①术前彩超检查和术中腹腔镜探查均明确腹股沟斜疝诊断,且疝环口直径<15 mm;②腹股沟斜疝未处于急性嵌顿期,不需急症手术;③非滑动性疝;④无其他伴随疾病需联合手术。符合病例选择标准341例。男306例,女35例。年龄8~67个月(中位年龄29个月)。均因腹股沟区可复性肿物就诊。术前充分告知手术方案及风险,术者结合家属意愿选择手术方式,213例采用疝钩针在经脐单孔腹腔镜下行腹膜外内环结扎术(腹膜外结扎组),128例在腹腔镜下通过经脐单切口多通道套管行内环缝扎术(腹内缝扎组)。2组一般资料比较差异均无显著性(P>0.05),有可比性,见表1。

表1 2组一般资料比较
1.2 方法
1.2.1 手术器械 疝钩针:腹膜外结扎组采用的可注水式双钩疝钩针[3],穿刺部分为双套管针,长15 cm,外鞘套管直径1.5 mm,尖端钝圆类似硬膜外穿刺勺状针,便于钝性分离后腹膜与精索和输精管间隙,钩针前端1/3向斜面弯成弧形利于沿内环腹膜外潜行。内置注射针可推出的前端针芯背侧设计2个凹槽。前方沟槽开口向前用于钩挂结扎线送入腹腔暂留置腹内,间隔5 mm后方的沟槽开口向后便于钩挂腹内预留结扎线。后端手持部分鞘内装有弹簧,方便钩挂结扎线后自动弹回嵌入挂牢。尾端呈蝶形中空,可连接注射器注水分离。
1.2.2 手术方法
手术均由同组小儿外科医师完成。
1.2.2.1 单孔腹膜外结扎术 采用经脐单孔腹腔镜监视下疝钩针法完全经腹膜外结扎技术关闭内环口。患儿气管插管全麻,取仰卧头低足高体位,脐部置入5 mm trocar,建立CO2气腹,压力设定为10 mm Hg。腹腔镜探查腹腔、两侧内环及腹股沟疝情况,于内环体表腹横纹处用尖刀片刺破皮肤,疝钩针钩挂对折2-0丝线后经皮肤穿刺孔穿刺腹壁达内环口前壁腹膜外。先沿内环口内侧紧贴腹膜外分离潜行,拨离输精管与前面腹膜分开越过(女性患儿在子宫圆韧带下方越过),必要时注水辅助分离。在输精管与精索血管间穿透后腹膜入腹6~8 cm,推出针芯使钩挂丝线与疝钩针脱离,将折叠线暂留在腹内,将疝钩针缓慢退至内环前壁腹膜外,随即再将疝钩针沿内环口外侧腹膜外潜行,剥离精索血管紧贴腹膜越过,从后腹膜预置结扎线穿刺点进入腹腔,推出钩针芯,钩挂住预置线环回缩卡牢,将腹内预置双线回到腹膜外间隙,经前腹壁穿刺通道带出体外结扎关闭内环,线结埋置于腹壁肌层下、内环口前壁腹膜外间隙,完全腹膜外结扎疝囊。查无出血后,撤除气腹和trocar,缝合脐部切口(图1)。
1.2.2.2 单切口腹内缝扎术 腹腔镜下采用经脐单切口多通道套管腹腔内缝合结扎技术关闭内环口。麻醉及体位均同腹膜外结扎术。沿脐环取弧形手术切口入腹,长约1.2 cm。置入单切口多通道套管(Triport),建立CO2气腹(压力10 mm Hg)。腹腔镜探查两侧内环情况。操作通道放入持针器及抓钳,腹腔镜监视下用2-0带线缝针顺时针环形连续缝合内环口处腹膜1周,收紧缝线,镜下打结关闭内环,剪断结扎线,经Triport取出缝针,逐层缝合脐部切口。对男性患儿在操作中需注意避开输精管及精索血管。
1.3 术后随访
术后通过门诊复诊、电话及微信方式进行随访和资料收集。每6~12个月复查一次彩超,评估患侧复发及男性患儿睾丸发育情况。
1.4 观察指标
线结反应、鞘膜积液形成或疝复出、对侧异时疝(metachronous contralateral hernia,MCH)、腹股沟血肿等。
1.5 统计学处理
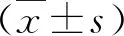
2 结果
341例患儿均顺利完成手术,无术中并发症发生。腹膜外结扎组术后中位随访35个月(24~42个月),术区线结异物反应3例,患侧鞘膜积液形成1例(术后20个月患侧阴囊出现可复性囊性肿物),MCH 1例(术后2年对侧腹股沟区出现可复性肿物,彩超证实斜疝诊断)。腹内缝扎组术后中位随访47个月(28~60个月),术区腹股沟局部血肿2例,患侧鞘膜积液形成2例(分别于术后22、34个月患侧阴囊出现可复性囊性肿物),1例术后6个月患侧腹股沟区再发可复性包块,见表2。上述复发4例均经彩超检查证实诊断后再次行腹腔镜手术探查(图2),行腹腔镜下单孔腹膜外结扎术,于原结扎线结近端再次结扎内环腹膜,随访至今均未再复发。2组术后并发症发生率差异无显著性(P=0.621),见表2。2组术后术区均无肉眼可见瘢痕,所有男性患儿术后随访无一例出现医源性隐睾或睾丸萎缩。
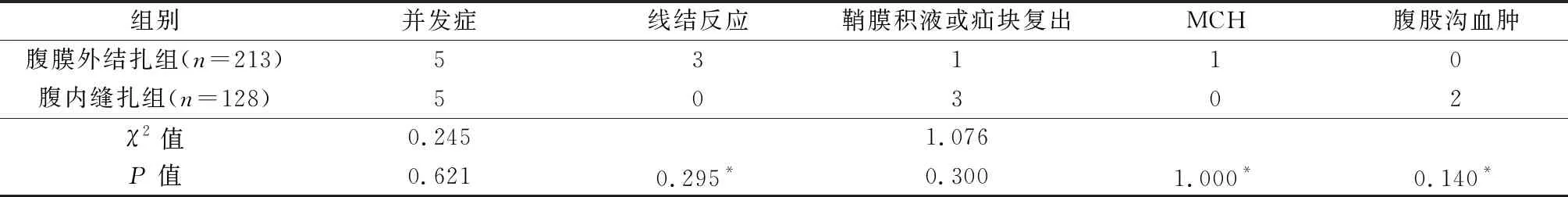
表2 2组术后并发症比较
3 讨论
腹腔镜疝囊高位结扎术相较于传统术式具有复发率低、操作简单、创伤小、恢复快等优点[4],特别是对合并对侧鞘状突未闭(contralateral patent processus vaginalis,CPPV)的患儿可一并手术,有效避免MCH的发生。常规腹腔镜手术需在腹腔内完成内环口的缝合结扎,1995年Takehara等[5]首先提出腹腔镜经皮腹膜外内环结扎术(laparoscopic percutaneous extraperitoneal closure,LPEC)理念,突破腹腔镜手术必须在腹腔内进行操作的思维陈规,使腹腔镜治疗腹股沟疝重新回归到完整结扎内环腹膜的手术原则。随着单部位腹腔镜技术的成熟,腹腔镜穿刺孔也局限于脐部这一天然瘢痕上,愈后无可见瘢痕,对机体影响更小[6,7],且对于巨大疝同样安全有效[8]。目前,国内外广泛开展的单部位腹腔镜疝囊高位结扎术主要有单孔腹腔镜疝钩针法完全腹膜外内环结扎术与经脐单切口腹腔镜下内环缝扎术。两者技术要点有所不同,前者是在经脐腹腔镜监视下采用带线疝钩针经皮刺入腹膜外层,潜行游离结扎疝内环腹膜[9];后者是在脐部单切口内置入Triport,导入腹腔镜镜头及操作器械,用带线缝针环形连续缝扎内环口处腹膜。2种术式对腹壁创伤均不大,术后均可达到相同的隐瘢痕外观。

图1 单孔腹腔镜疝钩针法完全腹膜外内环结扎术 A.可注水双钩疝钩针;B.带线疝钩针沿内环口内侧腹膜外分离潜行,越过输精管后将折叠线暂留在腹内;C.疝钩针沿内环口外侧越过精索血管后自原腹膜穿刺点进入腹腔,钩挂预置线环带出体外;D.完全腹膜外结扎疝囊 图2 腹内缝扎组1例复发后再次手术术中所见:内环缝扎线圈完整,位于内环口外上方的腹膜外层,且内环口处腹膜出现2处缺损
单孔腹膜外结扎术相较于单切口腹内缝扎术的优势主要表现在:①操作更安全,副损伤发生率低。腹膜外结扎术中采用尖端钝圆的勺状钝性针头钝性剥离腹膜,不易损伤输精管、精索血管及髂血管,术后血肿发生率低,特别是借助水分离技术使游离血管更加安全;腹内缝扎术术中使用的带线缝针细小而尖锐,镜下缝合时可能会刺伤输精管、精索血管或内环口前壁内侧腹壁下血管支,导致出血。本研究腹膜外结扎组术后无腹股沟区血肿,腹内缝扎组有2例,均表现为术后24 h内腹股沟区皮下肿胀淤青,考虑为缝针刺入过深伤及血管所致,予以热敷、理疗等处理,术后3周血肿完全吸收消失。我们总结经验教训,在镜下腹内缝扎时薄而浅的缝合腹膜,使缝针在腹膜外薄层潜行,避开可见血管,有助于减少副损伤的发生,但仍无法完全避免。②内环腹膜结扎完整,复发率低。术后疝复发可表现为鞘膜积液形成和疝复出,原因包括巨大疝、腹膜结扎不全、线结意外滑脱等[10]。腹膜外结扎术中要求丝线始终于腹膜外间隙潜行,且疝钩针送线与出线时腹膜刺入点必须一致,保证在腹膜外层完整结扎内环腹膜,避免遗留间隙;缝针缝合腹膜时无法保证出针点与下一针进针点完全重合,特别是在紧贴输精管和精索血管进出针时,为防止副损伤可能会出现“跳针”现象,不可避免遗漏腹膜间隙,进而可能导致术后复发。腹膜外结扎组1例术后20个月患侧阴囊出现可复性囊性肿物,术后复发率0.5%(1/213);腹内缝扎组2例分别于术后22、34个月患侧阴囊囊性肿物复出,1例术后6个月患侧腹股沟区可复性包块,复发率2.3%(3/128)。上述复发4例均经彩超证实诊断后再次行腹腔镜手术探查,腹膜外结扎组1例复发术中见鞘突管位于原结扎线圈中间,考虑为线结松弛所致,可能与患儿腹壁脂肪较厚致体外打结时线结未能扎紧有关;腹内缝扎组3例复发再次手术时均见缝线线圈位于内环口上方的腹膜外层,线圈完整无松弛,内环口处出现一个或多个新的鞘突管道(图2),考虑为缝扎时遗漏的腹膜间隙增大后形成,最终导致复发。复发4例均再次行腹腔镜下单孔腹膜外结扎术,于原结扎线结近端再次结扎内环腹膜,随访至今均未再复发。此外,在单孔腹膜外结扎术中,我们改良了打结方式,将2根单线交替牵拉至皮下后再打结扎紧内环,未再出现复发病例。
单孔腹膜外结扎术的相对不足主要表现在:①线结异物反应发生率略高。该术式要求疝钩针进出针在同一腹壁通道内完成,并将线结埋置于腹膜外间隙层,这样不易结扎腹壁组织,异物反应轻微,如果将线结留置于皮下层或肌层,可能会出现较为明显的异物巨细胞浸润和纤维化[11]。本研究腹膜外结扎组术后出现线结异物反应3例,均发生于术式开展初期,患儿均较瘦弱,3例线结反应分别发生于术后3、4、8周,其中1例术区局部轻微红肿,皮下触及触痛硬结,理疗热敷后缓解,最终形成皮下瘢痕结节,随访至今无再发红肿,另2例于穿刺点皮下逐渐形成异物肉芽肿,在破溃排出线结后自愈。上述3例随访至今均无术后复发,说明线结反应刺激腹膜炎性增生,并不影响内环口腹膜愈合。究其原因可能因线结较大且患儿腹壁薄弱,线结未能完全埋置于肌层下的腹膜外间隙所致。此后我们将双线结扎改为2根单线分别结扎,减小单个线结的体积,并在结扎后反复提拉术区腹壁肌肉,确保将线结埋藏入腹膜外间隙层,未再出现线结反应病例。在腹内缝扎术中,由于线结完全留置于腹腔内,对皮肤无异物刺激,不会出现皮下线结反应。②探查CPPV不如腹内缝扎术确切。腹腔镜手术是诊断CPPV的金标准,敏感性为99.4%、特异性为99.5%[12],每21例CPPV中就有l例可能发生MCH需要治疗[13],因此,手术探查并治疗是有必要的。但一些不明显的腹膜纵裂或被皱襞掩盖的CPPV有时难以发现,在单切口腹内缝扎术中借助抓钳展开、提拉检查,可有效避免漏诊,而在单孔腹膜外结扎术中无抓钳辅助,增加CPPV漏诊可能。本研究腹膜外结扎组出现1例MCH,表现为术后2年对侧腹股沟区出现可复性肿物,彩超证实斜疝诊断,考虑为CPPV漏诊所致,再次行单孔腹膜外结扎术后治愈。此后,我们改良单孔腹膜外结扎术中CPPV的探查步骤,采用“一探、二拉、三挤”的三步探查法(即镜头挑拨深入探查、轻拉睾丸、挤按阴囊观察溢液及气泡)探查,对不明显的腹膜纵裂或可疑CPPV者均一并结扎处理,未再发生MCH。
本研究结果显示:①腹腔镜下单孔完全腹膜外结扎术与单切口腹内缝扎术均是安全可行的隐瘢痕手术,腹壁创伤小,预后美观;②2种术式术后并发症发生率无统计学差异。与单切口腹内缝扎法对比,单孔完全腹膜外结扎法结扎效果更加可靠,操作更安全,但术后线结反应及对侧异时疝的发生率略高,随着术者技术水平的提高及经验的积累,术后并发症可明显减少,值得临床推广应用。
