胆管癌栓脱落致急性胰腺炎ERCP治疗:1例报道并文献复习
2020-08-26李兴佳韩志宏
李兴佳,龚 彪,吕 婵,韩志宏
上海中医药大学附属曙光医院 1.消化科;2.病理科,上海 201203
病例患者,男,67岁,2周前因过食油腻出现右上腹不适,伴身目黄染、乏力,皮肤瘙痒,偶感恶心呕吐,无发热,2011年肿瘤复发再次于当地医院行射频治疗,2017年再次复发,在当地医院行2次介入治疗+粒子放疗。查体:全身皮肤黏膜轻度黄染,腹平软,腹壁无曲张静脉,无胃肠型。右上腹可见陈旧手术疤痕。右上腹轻压痛,无反跳痛、肌卫和包块。实验室检查:血常规:白细胞:8.00×109L-1,中性粒细胞%:91.1%↑,淋巴细胞%:4.4%↓,嗜酸粒细胞%:0.2%↓,红细胞:4.30×1012L-1,血红蛋白:140 g/L,血生化:淀粉酶:3 123 U/L↑,葡萄糖:10.2 mmol/L↑,总胆红素:210.8 μmol/L↑,直接胆红素:122.5 μmol/L↑,间接胆红素: 88.3 μmol/L↑,丙氨酸氨基转移酶:203 U/L↑,天门冬氨酸氨基转移酶:95 U/L↑,碱性磷酸酶:151 U/L↑,γ-谷氨酰基转肽酶:353 U/L↑,总胆汁酸:124.9 μmol/L↑。上腹部CT:肝左叶术后,肝脏内可见条状及结节状致密影。肝门部可见略低密度影,胆囊体积尚可,胆囊壁稍增厚伴欠光整,双肾可见类圆形低密度灶,界清。胰腺饱满,伴周围少许脂肪间隙模糊。余肝缘光整,肝裂未见增宽,肝内胆管未见扩张;脾脏不大,密度均匀。胆总管无明显扩张。双肾形态、大小未见异常。腹膜后未见明显肿大淋巴结,腹腔内未见积液。诊断:(1)肝左叶术后,肝内条状及结节状致密影,考虑介入治疗后改变。(2)肝门部略低密度影,胆囊壁稍增厚伴欠光整。(3)双肾多发囊肿。(4)胰腺稍饱满伴周围少许渗出性改变,胰腺炎?MRCP提示:胆总管下端偏心性充盈缺损,考虑结石可能(见图1~2)。
患者以右上腹痛伴身目黄染2周入院,实验室检查结果显示肝功能明显异常,总胆红素升高,血淀粉酶、脂肪酶升高,影像学检查胰腺炎可能。初步诊断考虑胆源性胰腺炎可能,予以抑制胰酶分泌、保肝降酶、抑酸护胃及补液支持,但患者症状未明显改善,于2018年12月6日行ERCP,术中食管未见异常,胃未见异常,十二指肠球部见一直径约0.6 cm溃疡,表面白苔,周边黏膜充血水肿,乳头饱满,颗粒型开口,切开刀插入乳头,导丝超选进入胆管,注入30%碘克沙醇少许,胆管显影,透视下肝外胆管无扩张,胆总管下端腔内见絮状物及充盈缺损,肝门区见巨大充盈缺损,直径约1.5 cm,右肝内胆管轻度扩张,呈软藤征表现,胆囊显影,胰管未显影,行胆管内超声检查提示:右后叶肝内胆管扩张,直径7.2 mm,肝门区见低回声病灶,范围10.4 mm×7.9 mm,胆管壁正常结构消失,胆总管正常。检查结论:肝门部胆管腔内低回声病灶(胆管癌栓)(见图3~4)。即时行乳头大切开,球囊取出大量癌栓及坏死组织,止血夹封闭乳头创面,留置鼻胆引流管于右肝内胆管。检查结论:乳头内癌栓崁顿并肝门胆管充盈缺损(胆管癌栓Ⅳ型);左肝切除术后(见图5~11)。术后胆管内组织示坏死组织,其中见少许异型上皮细胞,倾向低分化腺癌。结合临床病史及免疫组化结果CK pan(+)、CD10(+)、AFP(-)、Hep(-)、GPC3(-)、CDX-2(-)、TTf-1(-)、Pax-8(-),提示为肝细胞癌(见图12~14)。
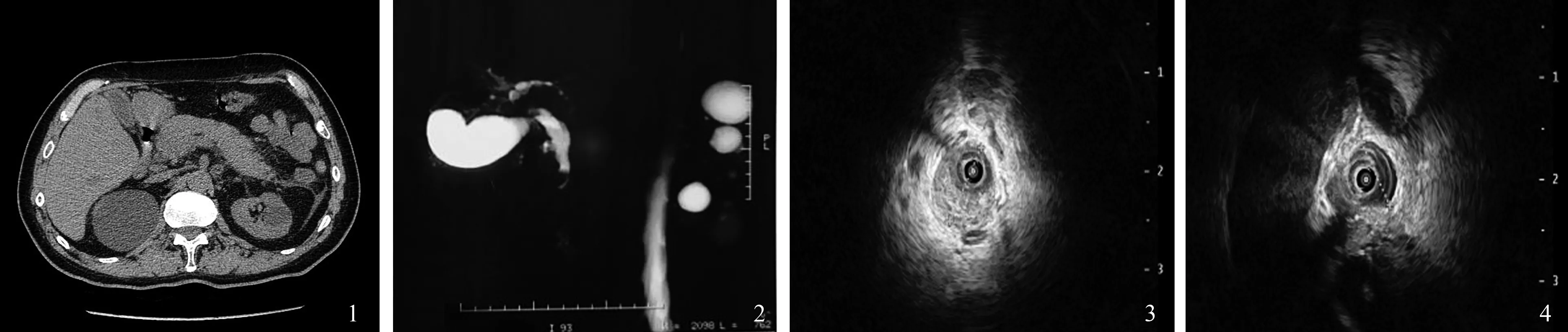
图1 上腹部CT:胰腺稍饱满伴周围少许渗出性改变;图2 MRCP:胆总管下端偏心性充盈缺损,考虑结石可能;图3 胆管内超声检查:肝门部胆管腔内低回声病灶,范围10.4 mm×7.9 mm,胆管壁正常结构消失;图4 右后叶肝内胆管扩张,直径7.2 mm

图12 HE染色(放大100倍);图13 HE染色(放大400倍):胆管内组织示坏死组织,其中见少许异型上皮细胞,倾向低分化腺癌;图14 免疫组化:CK pan(+)、CD10(+)、AFP(-)、Hep(-)、GPC3(-)、CDX-2(-)、TTf-1(-)、Pax-8(-),提示为肝细胞癌
患者第1次行ERCP术后1 d血淀粉酶便恢复正常(淀粉酶:49 U/L),鼻胆管引流退黄1个月后复查肝功能:总胆红素:59.5 μmol/L↑,直接胆红素:28.8 μmol/L↑,间接胆红素:30.7 μmol/L↑,丙氨酸氨基转移酶:39 U/L,天门冬氨酸氨基转移酶:39 U/L,碱性磷酸酶:91 U/L,γ-谷氨酰基转肽酶:100 U/L↑,总胆汁酸:2.4 μmol/L,后再次入院行ERCP+探条扩张术+射频治疗+取栓术+内镜下胆管金属支架置入术(EMBE)+内镜下鼻胆管引流术(ENBD):肝门区见膨胀性充盈缺损,直径约1.5 cm,右肝内胆管扩张,呈软藤征表现,左肝管部分显影(左肝术后表现),胆囊显影未见异常,胰管未显影,8.5F探条扩张后,导入射频导管,分两段行10焦耳90 s射频治疗,射频治疗后球囊取出大量癌栓及坏死组织,即时留置8.5F的10 mm×60 mm波科无覆膜金属支架于右后叶肝内胆管,近端位于胆总管,在金属支架腔内留置鼻胆引流管于右肝内胆管(见图15~18)。1个月后随访,患者未再出现腹痛、黄疸等症状。
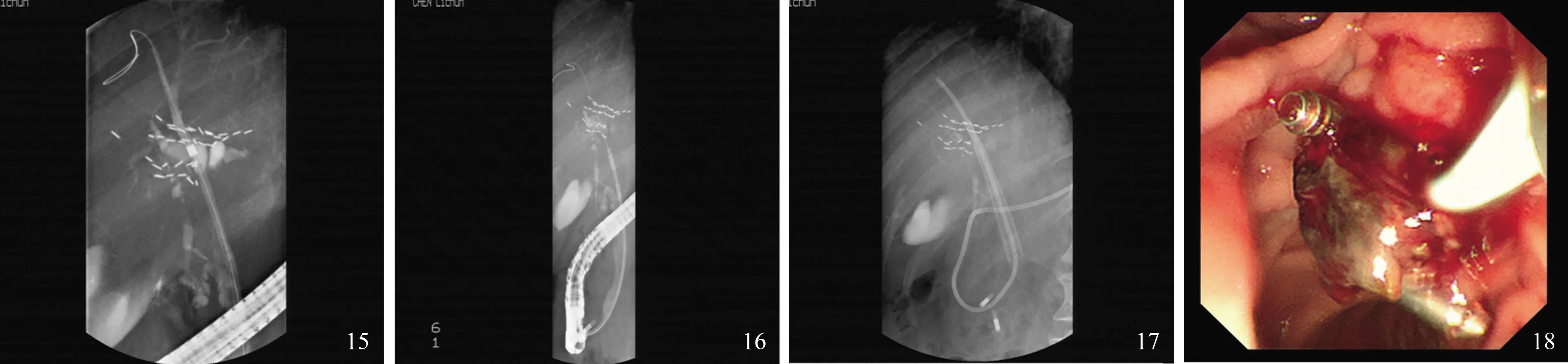
图15 肝门区见膨胀性充盈缺损,8.5F探条扩张;图16 10焦耳90 s射频治疗;图17 留置8.5F的10 mm×60 mm波科无覆膜金属支架于右后叶肝内胆管,近端位于胆总管,在金属支架腔内留置鼻胆引流管于右肝内胆管;图18 球囊取出大量癌栓及坏死组织
讨论患者以梗阻性黄疸伴急性胰腺炎为主要临床表现入院,首先考虑胆源性胰腺炎可能大,形成胰腺炎及黄疸最有可能的原因是胆总管结石嵌顿、十二指肠乳头病变等。虽然患者在上腹部CT中未提示胆总管内明显的充盈缺损,但肝内胆管出现轻度扩张及急性胰腺炎的影像表现,高度提示壶腹部病变可能,考虑到患者有原发性肝癌的病史,且在影像学上表现为肝门区狭窄,肝内胆管轻度扩张;肝门部胆管实性占位可能。MRCP提示胆总管下端偏心性充盈缺损,考虑结石可能。除胆总管下端结石嵌顿外,不能不考虑BDTT存在可能,且Ⅳ型胆管癌栓极易引起黄疸及急性胰腺炎发生。因此,该患者有行ERCP的指征,从而直观地显示胆管梗阻的部位和狭窄程度,有些情况下,通过侧视镜可观看到胆管出血及嵌顿于十二指肠的BDTT,且可以同时行病理取材,有助于明确诊断。
原发性肝癌在发生、发展过程中易侵犯脉管系统形成癌栓,其中BDTT的发生率为 2%~9%[1],由于我国原发性肝癌患者基数大,临床上伴 BDTT 的患者也较为常见,BDTT 沿肝内胆管向肝门部胆管侵犯甚至到达胆总管,从而阻塞胆总管导致梗阻性黄疸、胆道出血、胆源性胰腺炎等,使肝癌患者全身情况恶化,生存期缩短。BDTT 的形成与原发性肝癌的侵犯密不可分,同时BDTT 也制约着原发性肝癌患者的治疗效果。目前临床常用的Ueda分型将BDTT分为以下4型[2]:Ⅰ型:胆管癌栓位于二级以上胆管;Ⅱ型:胆管癌栓延伸至一级胆管;Ⅲa 型:胆管癌栓延伸至肝总管;Ⅲb 型:胆管癌栓以转移瘤的方式在肝总管生长;Ⅳ型:肝癌破裂出血至胆总管孤立癌栓。由分型可以看出,Ⅰ型和Ⅱ型BDTT未完全侵犯至肝总管,故此类患者临床上很少有黄疸;Ⅲ和Ⅳ型 BDTT 侵犯至肝总管或胆总管,临床上患者通常有梗阻性黄疸,甚至孤立性癌栓脱落嵌顿在十二指肠乳头开口可造成胰管高压,继而引发胰腺炎,本病例就是类似情况。
胆管癌栓引起机械性梗阻的原因:(1)肿瘤沿着胆管生长,并向远端延伸,形成肿块阻塞肝外胆管;(2)部分肿瘤组织自近端胆管腔内生长出脱落,进入远端胆管引起梗阻,继发化脓性胆管炎或胰腺炎;(3)肿瘤出血,部分或完全阻塞胆管引起梗阻,最终梗阻的部位可能临近肿瘤侵犯处或相距很远,其取决于胆管和碎片的大小[3]。
临床诊断原发性肝癌伴 BDTT 主要依赖于影像学检查:(1)超声检查时,位于肝外胆管内的 BDTT主要为低回声和实质回声,也会出现胆管扩张的特征;超声诊断 BDTT 能够提示肝内有实质性肿块,考虑原发性肝癌,同时胆管内有充盈缺损,其胆管壁较为光滑;内镜超声诊断 BDTT 可以通过 BDTT 呈息肉状、无乳头状、基底较窄与胆管癌相鉴别[4];彩色多普勒超声可以发现 BDTT中的彩色血流信号,提示 BDTT 中有肿瘤血管性供血提供营养。(2)CT检查为原发性肝癌伴BDTT最为常用的诊断方式之一。BDTT 在 CT 下显示伴有原发性肝癌原发灶的情况下,可见胆管内低密度或等密度灶;增强扫描可见 BDTT在动脉期早期强化,门静脉期仍保持强化;CT 中可见胆管内特别是肝外胆管内明显的充盈缺损,同时阻塞部位远端胆管可见较为明显的扩张[5]。若BDTT 孤立出现,肝内未见明显的原发灶,在增强CT下出现上述强化特征,临床上需要结合甲胎蛋白(AFP)升高来与胆管癌相鉴别。(3)MRI 对原发性肝癌伴 BDTT的诊断更为准确。BDTT在 T1WI 期可见原发灶和癌栓呈中长T1或等长T1信号,而在 T2WI 期BDTT 显示低于胆汁强度的信号,但高于原发性肝癌原发灶的信号,可见明显高亮的胆管内低信号充盈缺损。目前MRCP 也较为常见,膨胀性充盈缺损影为BDTT 的典型表现,如果肝内发现典型的原发性肝癌原发病灶,胆管内出现条索样早期强化的充盈缺损,远端胆管扩张,胆管壁无增厚时要考虑为 BDTT[6]。ERCP诊断准确率在90%以上,与MRCP相似,其影像学表现也类似于MRCP。能直观地显示胆管梗阻的部位和狭窄程度,有些情况下,通过侧视镜可观看到胆管出血及嵌顿于十二指肠的胆管癌栓,且可以同时行病理取材,有助于明确诊断[7]。
该疾病的诊疗难点是胆管癌栓,当癌栓位于胆管主干造成肝外胆管梗阻时,临床往往表现为黄疸、腹痛、发热,影像学检查提示胆管内占位,实验室检查提示胆红素(直接胆红素为主)、碱性磷酸酶(ALP)及糖类抗原(CA)19-9 升高,与胆管原发性肿瘤或胆管炎症性疾病临床表现相似,鉴别较困难。
对于已不具备手术条件的胆管癌栓患者可用减黄手术进行治疗或是进行外科手术前的术前减黄。目前临床运用较为合理的治疗方法为内镜下乳头括约肌切开术(EST)+经内镜胆道内支架置入术(ERBD)+肝动脉栓塞化疗(TACE),ERBD是目前较为常用的减黄手段[8-9]。通过ERCP,在内镜下切开壶腹部括约肌且插入超滑导丝进行球囊扩张,并沿导丝释放支架。且十二指肠乳头的切开有利于脱落的癌栓经胆道排出,是现阶段微创减黄手术中最常用的。如果患者胆管梗阻的同时合并有胆管感染或术中胆道出现出血,则应当先放置鼻胆管引流,待黄疸程度减轻、炎症得到控制及出血情况稳定后再放入支架。
对于类似患者,已行肝叶切除且肝内肿瘤复发、无法再行肝切除+BDTT 摘除术的患者,可行单纯取栓术,以解除黄疸、改善肝功能,提高患者生存质量。由于绝大多数癌栓与胆管壁无紧密粘连,癌栓易被取出,但取栓后 BDTT 根部出血是手术中的棘手问题。如今采用的胆管内射频治疗联合胆管支架植入,可有效地烧灼灭活残留癌栓及预防术后出血的发生。
