全方位密集运动训练联合核心稳定性训练在神经内科老年缺血性脑卒中患者早期康复治疗中的应用效果研究
2020-08-17范芸庄任徐景谈雪梅方罡
范芸,庄任,徐景,谈雪梅,方罡
本研究创新点:
(1)治疗人群的有效扩大。全方位密集运动训练通常用于儿童脑瘫的治疗和康复中,可以增加患儿正确本体感觉输入,但对于成年人疾病治疗的报道极少,特别是运用于脑卒中患者的治疗。(2)治疗疾病的精准定位。本体感觉障碍在脑卒中患者中非常常见,而本体感觉的恢复对于脑卒中的康复意义重大,一直以来是治疗和康复的重点和难点,全方位密集运动训练可以有效针对本体感觉进行精准化治疗和康复。(3)有效夯实脑卒中康复的基础。平衡能力是脑卒中康复的主要基础指标,脑卒中患者存在多种基础平衡障碍,且形成原因复杂,而本研究将全方位密集运动训练融入脑卒中患者核心稳定性训练中,积极改善患者平衡能力,为传统核心稳定性训练提供了新的技术支持。(4)治疗安全性优异。全方位密集运动训练过程中,可对患者进行四周全方位保护,无摔倒跌伤风险,让操作者全身心投入到患者的治疗中,而无需过多关注跌倒等事件发生。
目前,脑卒中已成为威胁人体生命健康的主要脑血管疾病,其中缺血性脑卒中占全部脑卒中的70%以上,而80%以上的缺血性脑卒中幸存患者因肢体残疾而导致生活不能自理[1]。LANGHORNE等[2]进行的系统评价结果显示,神经内科早期介入康复治疗可以降低20%以上的脑卒中致残率。因此,早期介入康复治疗已逐渐成为脑卒中管理中不可缺少的环节。脑卒中偏瘫患者早期多伴有躯干不稳、腱反射对称性减低等躯干姿势控制和平衡能力问题,表现为不能保持坐立位的平衡、躯干倾斜等,严重阻碍患者早期康复治疗的开展与进程。核心稳定性训练是目前解决脑卒中患者躯干控制异常的主要方法,然而相较于中青年脑卒中患者,老年缺血性脑卒中患者的运动与平衡控制能力更差,核心肌力降低更为明显,躯干姿势不对称性更为严重,这些显然增加了核心稳定性训练的难度。全方位密集运动训练(ITP)是在太空衣、全方位动态3D运动器具基础上结合各种现代治疗技术的一种综合运动训练系统,其核心治疗工具是太空衣,且太空衣是目前唯一公认可以给予患者正确本体感觉输入治疗的器具,而本体感觉正确输入是人体核心稳定性的重要影响因素。目前,ITP在欧美国家脑性瘫痪儿童康复治疗中运用较多,其可明显改善患儿的肌力与平衡能力[3-4]。本研究将ITP联合核心稳定性训练技术运用于神经内科老年缺血性脑卒中患者的早期康复治疗中,并与单纯核心稳定性训练比较,观察ITP联合核心稳定性训练对老年缺血性脑卒中患者上、下肢运动功能及躯体平衡功能、步行步态的影响,以期为优化老年缺血性脑卒中患者早期康复治疗方案提供科学依据。
1 对象与方法
1.1 研究对象 选取2019年1—11月常州市德安医院神经内科收治的老年缺血性脑卒中患者46例。采用随机数字表法将患者分为ITP组与对照组,各23例。纳入标准:(1)首发脑卒中,符合《中国急性缺血性脑卒中诊治指南2018》[5]中的临床诊断与分型标准,并通过影像学检查明确诊断;(2)年龄60~79岁,发病时间2~6周,美国国立卫生研究院卒中量表(NIHSS)评分≤20分;(3)伴有单侧肢体偏瘫,Holden步行能力分级Ⅰ~Ⅳ级;(4)病情基本稳定,无进展,意识清楚。排除标准:(1)合并骨折、关节炎、骨结核及其他类型的骨关节疾病者;(2)合并脑创伤、恶性肿瘤、全身性感染、脏器衰竭、深静脉血栓、肺栓塞及其他严重疾病或并发症者;(3)伴有智力障碍、视听障碍、言语障碍者。本研究获得常州市德安医院伦理委员会的批准,所有患者及其家属签署了知情同意书。
1.2 治疗方法
1.2.1 早期常规康复干预 成立由神经内科医生牵头,康复治疗师、神经内科专科护士、康复专科护士等成员组成的早期康复团队,在患者病情基本稳定并经团队全面评估后开展早期康复干预。两组患者早期常规康复干预包括:正确的抗痉挛体位摆放;帮助患者进行肢体被动活动以维持其正常的关节活动范围,在此基础上促进肌力逐步恢复,从而使关节能够主动活动;体位转移、站立、迈步、行走训练;根据不同情况采用常见治疗技术如Bobath技术、Rood疗法等进行治疗。
1.2.2 核心稳定性训练 对照组在常规康复干预的基础上循序渐进地给予核心稳定性训练,具体如下:(1)骨盆控制练习。患者先取仰卧位,帮助其进行骨盆左、右旋转练习;再取坐位,进行骨盆前、后、左、右4个方位的倾斜控制练习,15 min/次。(2)躯干控制练习。指导患者进行腹式呼吸,帮助腹肌收缩;同时进行仰卧位下的单、双桥训练,条件允许下可以进行躯干旋转练习;指导患者进行Bobath握手翻身训练;指导患者进行上肢协调运动,可以借助巴氏球进行躯干的多角度控制训练。15 min/次。(3)核心肌群肌力练习。①促进患者进行腹内、外斜肌收缩,以提高肌力。②进行仰卧起坐以提高腹直肌肌力,同时进行骨盆前后摆动平衡练习。③患者取俯卧位,保持屈膝伸髋位置,进行臀大肌肌力耐力训练;条件允许下可指导患者进行俯卧位下竖脊肌收缩练习。④单、双桥交替训练:练习过程中要帮助患者根据肌力改善情况进行开、闭链运动互相转换,以产生功能性活动。训练强度应循序渐进,不宜过大过快,15 min/次。(4)平衡站立练习。患者站立于平衡软垫上进行身体平衡训练,可以逐渐增加训练难度,一般先由双足睁眼站立练习过渡到双足闭眼站立练习,条件允许下再进行健侧单足睁眼站立练习,最后进行健侧单足闭眼站立练习,少数患者若患侧支撑力足够,可进行患侧单足睁眼站立练习,最后进行患侧单足闭眼站立练习,10 min/次。(5)平衡球半桥练习。指导患者站立于平衡球上,尽量完成半桥规定动作,如患者早期平衡能力不好,可循序渐进地练习,先将患者健侧下肢置于平衡球面,患侧下肢则先置于稳定固定床面,10 min/次。以上训练1次/d,6次/周,共治疗4周。
1.2.3 ITP联合核心稳定性训练 ITP组穿戴太空衣、利用全方位动态运动器具进行与对照组相同的核心稳定性训练,具体如下:患者穿戴好太空衣,治疗师调节弹力连接带让患者头颈部位、躯干骨盆部位以及髋、膝、踝等多处关节得到稳定的支持与连接;患者进行训练时,在ITP系统内,根据患者体型挑选匹配的安全保护带,如裆部承托带、腰部弹力保护带等,安全保护带通过弹力绳与全方位密集网架连接,以妥善保护患者;当然,针对不同练习计划任务,弹力绳连接密集网架的方向和强度也要做出相应调整(ITP由南京以诺寰球电子科技有限公司提供)。
1.3 质量控制 两组患者康复时机、康复计划由康复团队综合评估而定,康复项目的实施以及治疗前后功能评估均由非团队成员的中级及以上职称治疗师以盲法的形式完成。
1.4 观察指标
1.4.1 基线资料 收集患者基线资料,包括性别、年龄、病程、NIHSS评分、肢体偏瘫部位、Holden步行能力分级。
1.4.2 上、下肢Fugl-Meyer评定量表评分 治疗前与治疗4周后,分别采用Fugl-Meyer评定量表评估患者上、下肢运动功能,其中上肢Fugl-Meyer评定量表共33个条目,总分66分;下肢Fugl-Meyer评定量表共17个条目,总分34分;总分越高提示患者肢体运动功能越好[6]。
1.4.3 Berg平衡量表评分 治疗前与治疗4周后,分别采用Berg平衡量表评估患者的躯体平衡功能,该量表共有14个条目,每个条目评分为0~4分,总分范围为0~56分,总分越高表示患者躯体平衡功能越好[7]。
1.4.4 三维步态参数 治疗前与治疗4周后,分别采用三维步态分析系统评估患者步行步态,该系统包括了传感器与分析软件,评估时传感器绑定在患者左右胫骨的内侧、左右股骨的外侧、骶骨以及两侧脚背,患者常规直线步行12 m,实时采集患者肢体关节活动各种数据,同步传输至系统进行实时分析。三维步态参数包括步态时空参数(步幅、步速以及步频)、下肢关节运动参数(踝关节最大跖屈度、踝关节最大背屈度、膝关节最大屈伸度、髋关节最大屈伸度)、步态时间参数(患侧支撑相、患侧摆动相、双支撑相)。
1.5 统计学方法 采用SPSS 20.0统计学软件分析数据。呈正态分布或近似正态分布的计量资料以(x ±s)表示,两组间比较采用独立样本t检验,组内治疗前后比较采用配对t检验;计数资料以相对数表示,组间比较采用χ2检验,等级资料比较采用秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组基线资料比较 两组性别、年龄、病程、NIHSS评分、肢体偏瘫部位、Holden步行能力分级比较,差异无统计学意义(P>0.05,见表1)。
2.2 两组治疗前后上、下肢Fugl-Meyer评定量表评分比较两组治疗前上、下肢Fugl-Meyer评定量表评分比较,差异无统计学意义(P>0.05);ITP组治疗后上、下肢Fugl-Meyer评定量表评分大于对照组,差异有统计学意义(P<0.05)。对照组、ITP组治疗后上、下肢Fugl-Meyer评定量表评分分别大于本组治疗前,差异有统计学意义(P<0.05,见表2)。
2.3 两组治疗前后Berg平衡量表评分比较 两组治疗前Berg平衡量表评分比较,差异无统计学意义(P>0.05);ITP组治疗后Berg平衡量表评分大于对照组,差异有统计学意义(P<0.05)。对照组、ITP组治疗后Berg平衡量表评分分别大于本组治疗前,差异有统计学意义(P<0.05,见表2)。
2.4 两组治疗前后三维步态参数比较
2.4.1 两组治疗前后步态时空参数比较 两组治疗前步幅、步速、步频比较,差异无统计学意义(P>0.05);ITP组治疗后步幅大于对照组,步速、步频快于对照组,差异有统计学意义(P<0.05)。对照组、ITP组治疗后步幅分别大于本组治疗前,步速、步频分别快于本组治疗前,差异有统计学意义(P<0.05,见表3)。
2.4.2 两组治疗前后下肢关节运动参数比较 两组治疗前踝关节最大跖屈度、踝关节最大背屈度、膝关节最大屈伸度、髋关节最大屈伸度比较,差异无统计学意义(P>0.05);ITP组治疗后踝关节最大跖屈度、踝关节最大背屈度、膝关节最大屈伸度、髋关节最大屈伸度大于对照组,差异有统计学意义(P<0.05)。对照组、ITP组治疗后踝关节最大跖屈度、踝关节最大背屈度、膝关节最大屈伸度、髋关节最大屈伸度分别大于本组治疗前,差异有统计学意义(P<0.05,见表4)。
2.4.3 两组治疗前后步态时间参数比较 两组治疗前患侧支撑相、患侧摆动相、双支撑相比较,差异无统计学意义(P>0.05);两组治疗后患侧支撑相、患侧摆动相比较,差异无统计学意义(P>0.05);ITP组治疗后双支撑相短于对照组,差异有统计学意义(P<0.05)。对照组、ITP组治疗后患侧支撑相、双支撑相分别短于本组治疗前,患侧摆动相分别快于本组治疗前,差异有统计学意义(P<0.05,见表5)。
3 讨论
脑卒中原本属于“三高”疾病,其发病率、致残率和病死率均较高,但随着中国经济的快速发展以及医疗水平的不断提高,其病死率逐年下降,而与之相对的是致残率逐渐增加,演变成“两高一低”[8]。而目前针对高致残率行之有效的方法就是早期正规的康复治疗,这也是脑卒中管理的关键要点。
脑卒中康复治疗的关键之一就是核心稳定性的提高,核心稳定性指人体控制中轴线各个相关骨关节链接的机械稳定能力,主要基于被动脊柱骨骼支撑系统、主动肌肉收缩舒张系统和中枢神经系统三大系统[9]。脑卒中后偏瘫患者一方面中枢神经系统受到不同程度的损伤,另一方面躯干的肌力明显下降,且两侧躯干的肌肉收缩协同异常。因此,核心不稳是脑卒中后偏瘫患者普遍存在的问题,且会对后续各项功能康复产生重大影响。祝飞虹等[10]研究显示,核心稳定性训练可明显提升脑卒中患者坐位平衡能力与立位平衡能力,并在一定程度上纠正偏瘫步态。张明等[11]研究指出,核心稳定性训练不仅能提升脑卒中患者的躯干控制能力,而且可进一步改善患者的运动功能以及活动能力。本研究结果显示,对照组治疗后上、下肢Fugl-Meyer评定量表评分及Berg平衡量表评分高于治疗前,步幅、踝关节最大跖屈度、踝关节最大背屈度、膝关节最大屈伸度、髋关节最大屈伸度大于治疗前,步速、步频快于治疗前,患侧摆动相长于治疗前,患侧支撑相、双支撑相短于治疗前,与上述研究结果一致。提示核心稳定性训练可使患者对于躯干四肢的控制能力提高,各个肌群协调稳定,特别是在姿势控制中获得精准的肌肉调控,进而使运动系统协调,最终使患者养成正常平衡运动模式,提高其生活质量。

表1 两组基线资料比较Table 1 Comparison of baseline data between the two groups
表2 两组治疗前后上、下肢Fugl-Meyer评定量表评分及Berg平衡量表评分比较(±s,分)Table 2 Comparison of scores of upper and lower limbs Fugl-Meyer rating scale and Berg balance scale between the two groups before and after treatment
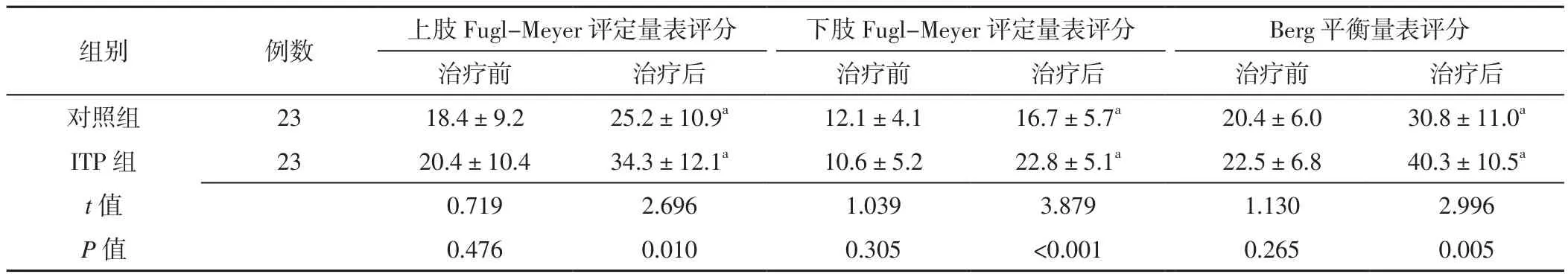
表2 两组治疗前后上、下肢Fugl-Meyer评定量表评分及Berg平衡量表评分比较(±s,分)Table 2 Comparison of scores of upper and lower limbs Fugl-Meyer rating scale and Berg balance scale between the two groups before and after treatment
注:与本组治疗前比较,aP<0.05
组别 例数 上肢Fugl-Meyer评定量表评分 下肢Fugl-Meyer评定量表评分 Berg平衡量表评分治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 23 18.4±9.2 25.2±10.9a 12.1±4.1 16.7±5.7a 20.4±6.0 30.8±11.0a ITP 组 23 20.4±10.4 34.3±12.1a 10.6±5.2 22.8±5.1a 22.5±6.8 40.3±10.5a t值 0.719 2.696 1.039 3.879 1.130 2.996 P值 0.476 0.010 0.305 <0.001 0.265 0.005
表3 两组治疗前后步态时空参数比较(±s)Table 3 Comparison of temporal and spatial parameters of the gait between the two groups before and after treatment
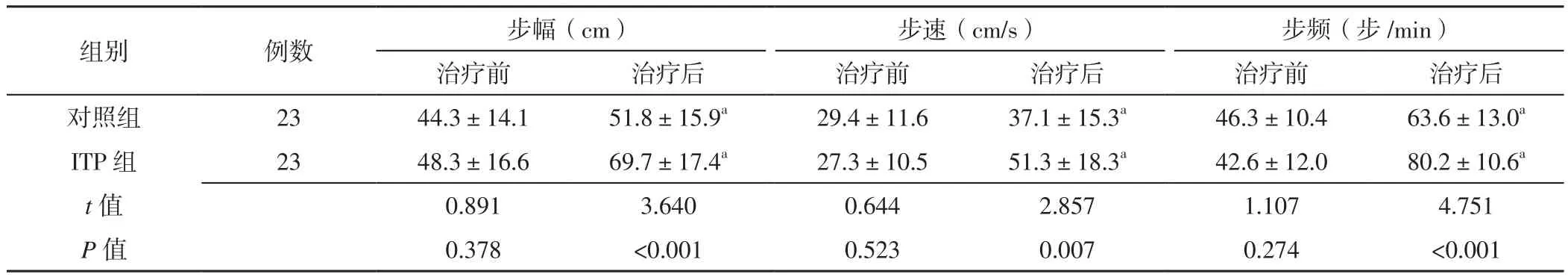
表3 两组治疗前后步态时空参数比较(±s)Table 3 Comparison of temporal and spatial parameters of the gait between the two groups before and after treatment
注:与本组治疗前比较,aP<0.05
组别 例数 步幅(cm) 步速(cm/s) 步频(步/min)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 23 44.3±14.1 51.8±15.9a 29.4±11.6 37.1±15.3a 46.3±10.4 63.6±13.0a ITP 组 23 48.3±16.6 69.7±17.4a 27.3±10.5 51.3±18.3a 42.6±12.0 80.2±10.6a t值 0.891 3.640 0.644 2.857 1.107 4.751 P值 0.378 <0.001 0.523 0.007 0.274 <0.001
表4 两组治疗前后下肢关节运动参数比较(±s,°)Table 4 Comparison of lower limb joint motion parameters between the two groups before and after treatment
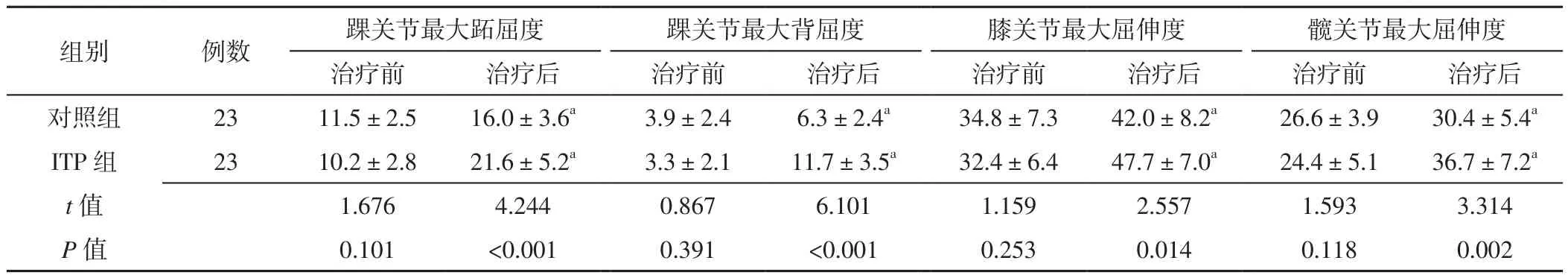
表4 两组治疗前后下肢关节运动参数比较(±s,°)Table 4 Comparison of lower limb joint motion parameters between the two groups before and after treatment
注:与本组治疗前比较,aP<0.05
组别 例数 踝关节最大跖屈度 踝关节最大背屈度 膝关节最大屈伸度 髋关节最大屈伸度治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 23 11.5±2.5 16.0±3.6a 3.9±2.4 6.3±2.4a 34.8±7.3 42.0±8.2a 26.6±3.9 30.4±5.4a ITP 组 23 10.2±2.8 21.6±5.2a 3.3±2.1 11.7±3.5a 32.4±6.4 47.7±7.0a 24.4±5.1 36.7±7.2a t值 1.676 4.244 0.867 6.101 1.159 2.557 1.593 3.314 P值 0.101 <0.001 0.391 <0.001 0.253 0.014 0.118 0.002
表5 两组治疗前后步态时间参数比较(±s,%)Table 5 Comparison of gait time parameters between the two groups before and after treatment
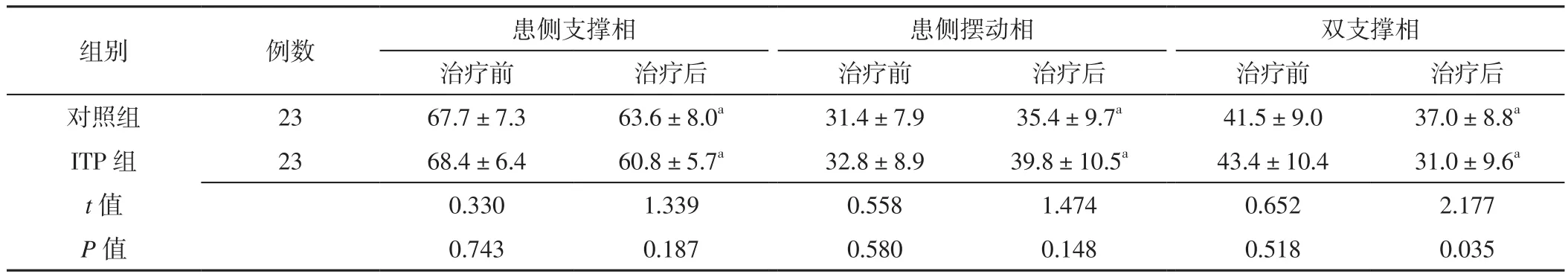
表5 两组治疗前后步态时间参数比较(±s,%)Table 5 Comparison of gait time parameters between the two groups before and after treatment
注:与本组治疗前比较,aP<0.05
组别 例数 患侧支撑相 患侧摆动相 双支撑相治疗前 治疗后 治疗前 治疗后 治疗前 治疗后对照组 23 67.7±7.3 63.6±8.0a 31.4±7.9 35.4±9.7a 41.5±9.0 37.0±8.8a ITP 组 23 68.4±6.4 60.8±5.7a 32.8±8.9 39.8±10.5a 43.4±10.4 31.0±9.6a t值 0.330 1.339 0.558 1.474 0.652 2.177 P值 0.743 0.187 0.580 0.148 0.518 0.035
ITP是一种全新的系统,具有全方位、综合性、多功能性等特点。ITP中配备的各种悬挂弹力带等附件可为不同姿势下患者提供水平动作辅助、垂直支撑保护等,同时帮助患者激发核心肌群的协调稳定、增强躯干和肢体肌力以及耐力、改善平衡能力和双侧协调能力。BAR-HAIM等[12]将ITP运用于脑性瘫痪儿童的训练治疗中,结果显示,ITP在改善患儿运动功能方面明显优于神经发育疗法。郭川等[13]将ITP中的太空衣运用于小脑卒中后共济失调患者中,结果显示,与常规训练相比,太空衣的运用更能促进患者共济失调症状的改善以及平衡能力、步行能力的提高。由此可见,ITP在增强中枢性运动控制障碍患者的躯干稳定性、提高躯干肌力方面具有较好的运用前景。本研究将ITP联合核心稳定性训练运用于老年缺血性脑卒中患者早期康复治疗中,结果显示,ITP组治疗后上、下肢Fugl-Meyer评定量表评分及Berg平衡量表评分高于对照组。与核心稳定性训练相比,ITP特有的不稳定性支撑练习体系可极大地激活患者的躯干核心肌群,特别是深层核心肌群,并且可以增强肌肉协调性,包括运动所需的主动肌群、协同肌群以及拮抗肌群,增加稳定性,提高平衡能力,此外ITP包含的悬吊系统还可以进行安全的重力辅助和随意运动方向的控制练习,进而提高患者运动能力。
脑卒中患者常见的“划圈步态”的特点是步速慢、对称性低、稳定性差、能量消耗增加,其原因一方面为足部向前推力减弱[14],另一方面为踝背屈不到位、足廓清动作不利,进而导致踝关节不稳,平衡功能减退[15]。本研究运用三维步态评估系统分析两组患者治疗前后步行步态,该系统评估获得的数据客观、全面、准确,结果显示:ITP组治疗后步幅、踝关节最大跖屈度、踝关节最大背屈度、膝关节最大屈伸度、髋关节最大屈伸度大于对照组,步速、步频快于对照组,双支撑相短于对照组;说明ITP组步态时空参数、下肢关节运动参数以及步态时间参数中的双支撑相改善明显优于对照组,其机制可能如下:一方面,ITP可加强本体感觉正确输入、增强躯干肌力与稳定性,配合平衡与行走训练,更有利于步行能力的提高;另一方面,ITP可促进脑卒中患者对单一训练动作或整体训练动作的学习,尤其对踝关节、膝关节的控制学习,有利于步行的协调。此外,训练时使用弹力挂绳,除了使患者在完成训练任务时更加安全、主动外,其还发挥着助力训练、阻力训练的作用,可提升步行与平衡训练的效果。
本研究尚存在一定局限性,如样本量相对较小,为单中心研究,未进行中、远期康复效果的观察等,后续将扩大样本量、增加随访时间,并结合不同治疗技术来进一步探讨ITP在神经内科脑卒中患者早期康复治疗中的应用价值。
综上所述,相较于单纯核心稳定性训练,ITP联合核心稳定性训练更能促进老年缺血性脑卒中患者早期肢体运动功能、躯干平衡功能以及步行步态的改善,为优化神经内科患者早期康复治疗方案提供了新的思路。
作者贡献:范芸、庄任进行文章的构思与设计、论文撰写与修订;范芸、谈雪梅、方罡进行研究的实施与可行性分析;范芸、徐景进行数据收集、整理、统计学处理;徐景进行英文的修订;范芸对文章整体负责,监督管理。
本文无利益冲突。
