某市三甲医院发生手术部位感染现状及其影响因素分析*
2020-08-13宋微微黄邵鑫
宋微微 黄邵鑫 汪 鑫
(1南昌大学公共卫生学院/江西省预防医学重点实验室 江西南昌 330006;2九江市第一人民医院;3九江学院基础医学院;4九江学院科研处 江西九江 332000)
手术部位感染(surgical site infection,SSI)是手术患者常见的医源性感染,同时也是医疗保健相关感染重要指标之一[1]。在中低收入国家,SSI的发生率高达11.8%(1.2%~23.6%)[2]。手术患者一旦发生SSI,将导致住院时间延长,住院费用增加[3-5],并直接影响医疗质量和安全。为进一步了解SSI发生的影响因素,便于针对性地采取可行的预防控制措施,减少SSI的发生,笔者对某市190 612例手术患者的临床资料进行汇总、整理和分析。
1 研究对象和方法
1.1研究对象
某市6家三甲医院2014年1月1日—2018年12月1日连续5年手术患者共计190 612例,其中男79 297例,女111 215例。发生手术部位感染患者为病例组,未发生感染者为对照组。
1.2研究方法
采用回顾性调查所有手术患者的病例,通过信息化系统收集患者的住院号、姓名、性别、年龄、入院科室、入院日期、出院日期、入院诊断、手术名称、手术日期、麻醉类型、围手术期是否使用抗菌药物、手术持续时间、手术医生、切口类型、麻醉ASA评分、是否急诊手术、是否发生手术部位感染、感染病原体、切口愈合等级等信息。
按照手术患者年龄±3周岁的原则,对病例组进行1:1匹配对照,采用病例对照研究方法,收集2014年1月1日—2018年12月1日期间在本市6家三级甲等医院经历了手术且术后发生了院内手术部位感染的病例为病例组;同期住院、同性别、同科室、同手术日期、年龄差3岁以内及主要诊断的未发生手术部位感染者为对照组。两组均排除HIV、糖尿病、免疫力低下等患者及社区感染的手术部位感染病例。
1.3诊断标准及切口类型分类
感染诊断标准参照原卫生部2001年颁发的《医院感染诊断标准(试行)》[6];手术切口类型按照《外科手术部位感染预防与控制技术指南(试行)》[7]划分为Ⅰ类、Ⅱ类、Ⅲ类、Ⅳ类。手术风险分级标准(NNIS)按照美国CDC“医院感染监测手册”,将手术分为四级,即NNIS 0-3级。
1.4统计分析
资料分析包括两部分。第一部分为描述性分析,对患者感染状况的流行特征进行描述,包括不同切口类型感染发病率、感染部位分布、病原体检出情况等;第二部分为病例对照研究,对患者术后发生手术部位感染的影响因素进行研究。采用SPSS 19.0统计软件进行数据分析,计量资料经正态性检验和方差齐性检验,符合正态分布的资料以均数±标准差表示,应用F检验进行分析。对计数资料进行χ2检验,影响因素分析采用条件Logistic回归模型,单因素分析后,将p<0.05的变量纳入多因素条件Logistic回归分析,以得出独立危险因素并计算其OR值及95%可信区间,p<0.05为差异有统计学意义,主要研究因素及赋值见表1。

表1 变量名及变量赋值
2 结果
2.1不同手术切口类型发生手术部位感染率
所有患者中,发生手术部位感染754例,感染发生率为0.40%。其中,Ⅰ、Ⅱ、Ⅲ、Ⅳ类切口感染率分别为0.52%、0.24%、0.72%、0.75%,详见表2。
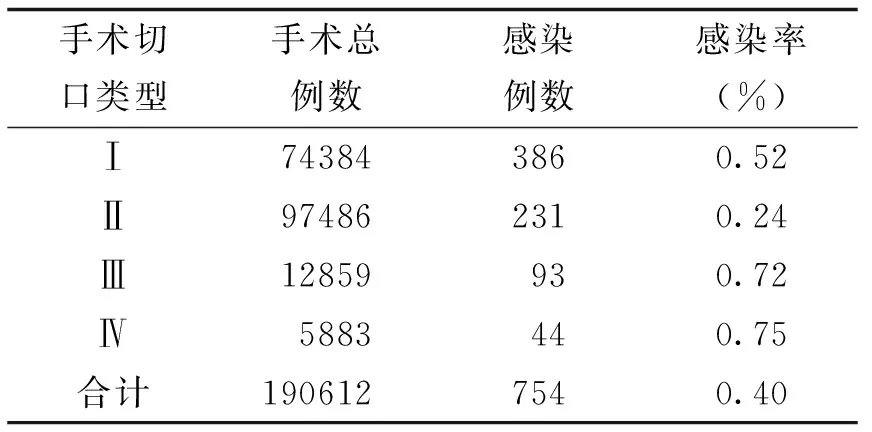
表2 不同手术切口类型手术部位感染情况
2.2不同感染部位分布
不同感染部位构成,表浅切口、深部切口和器官腔隙感染构成比分别为60.5%、23.1%、16.4%,以表浅切口感染居多,详见表3。
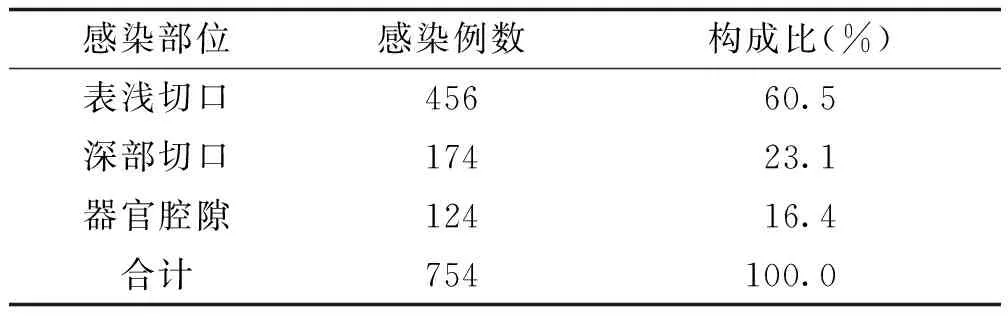
表3 手术部位感染部位分布情况
2.3病原体分布
754例发生SSI患者送检标本中,共分离出423株病原菌,革兰氏阴性菌占54.61%,革兰氏阳性菌占43.97%,真菌占1.42%,以革兰氏阴性菌为主,见表4。
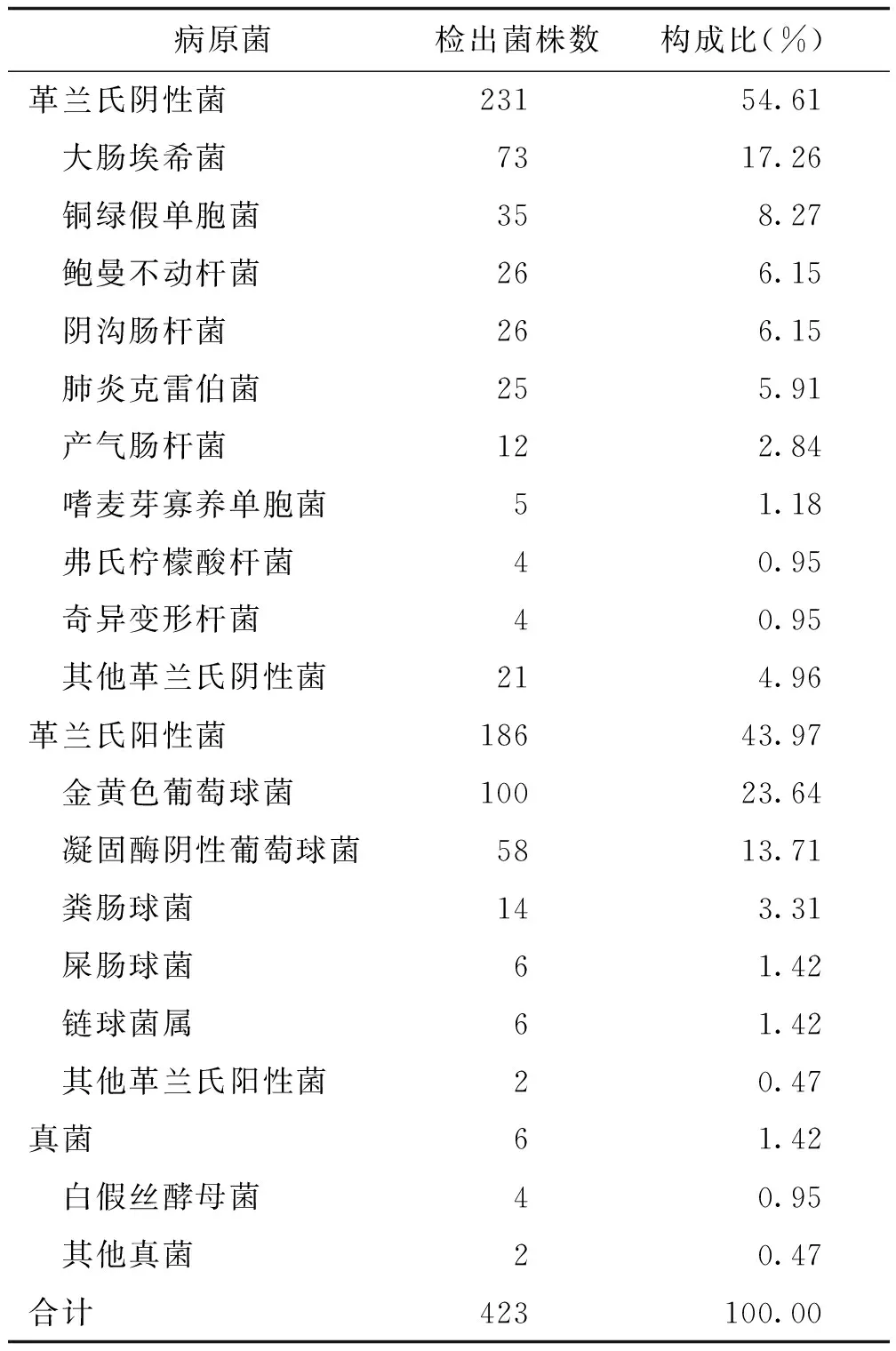
表4 手术部位感染病原菌分布情况
2.4Ⅰ、Ⅱ切口手术病原体分布
386例Ⅰ切口手术发生SSI患者送检标本中,共分离出184株病原菌,革兰氏阳性菌占67.93%,革兰氏阴性菌占32.07%,以革兰氏阳性菌为主,见表5。
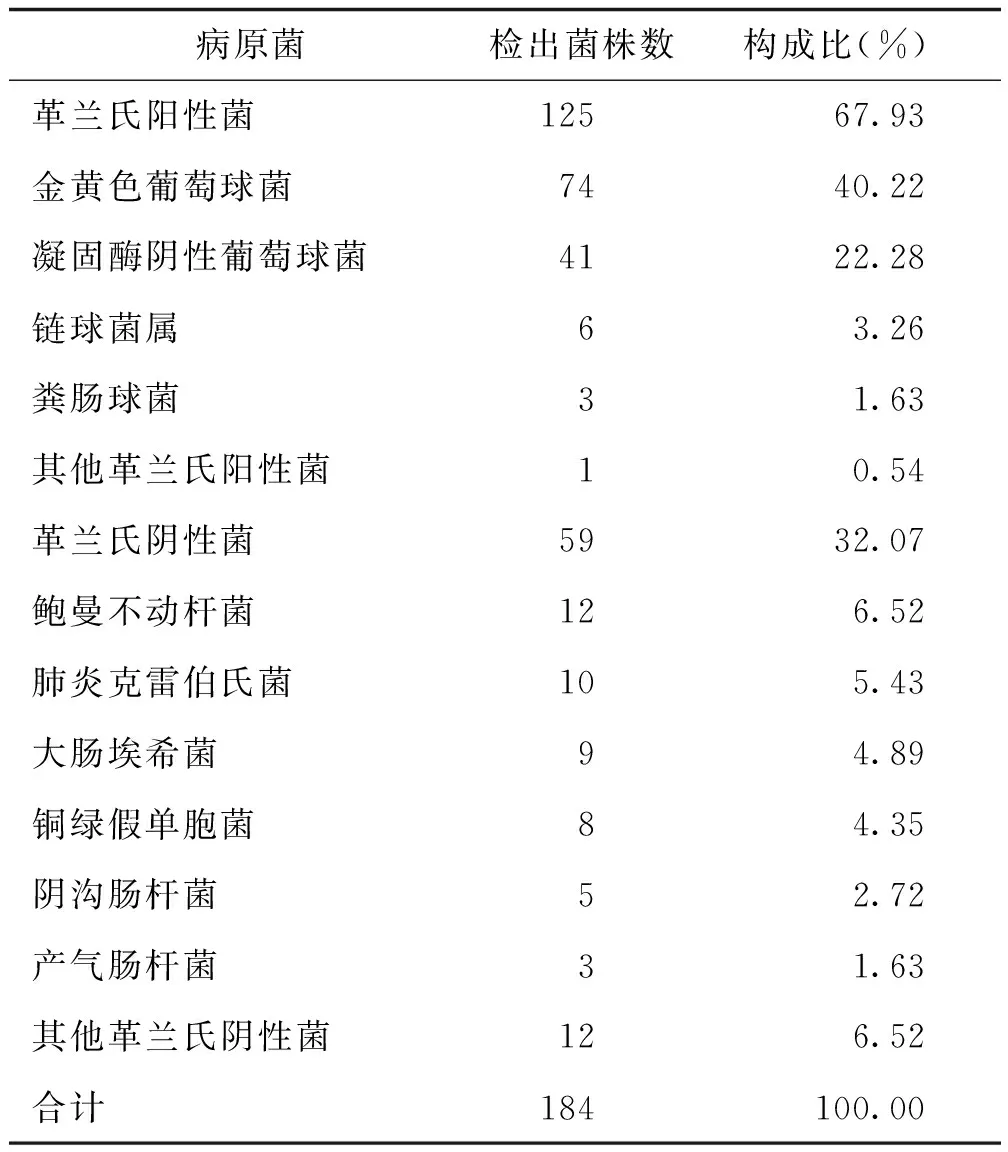
表5 Ⅰ手术部位感染病原菌分布情况
2.5病例组与对照组的均衡性比较
病例组754例,其中男443例,女311例,平均年龄51.78±17.95岁;对照组754例,其中男435例,女319例,平均年龄51.01±18.52岁。对性别作χ2检验,年龄作F检验,差异无统计学意义(p>0.05),见表6。
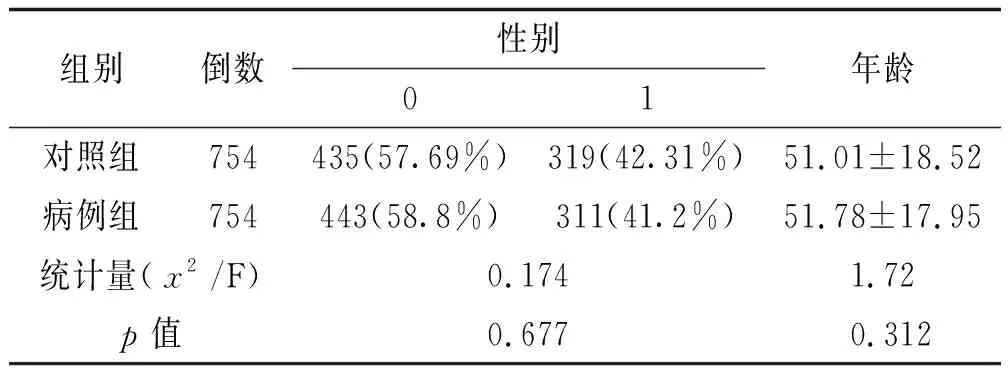
表6 病例组与对照组均衡性比较
2.6患者术后手术部位感染危险因素单因素分析
病例组与对照组在性别、麻醉类型、术前围手术期是否使用抗菌药物、手术时间、切口等级、是否急诊手术、ASA评分、NNIS评分等方面差异有统计学意义(p<0.05),见表7。
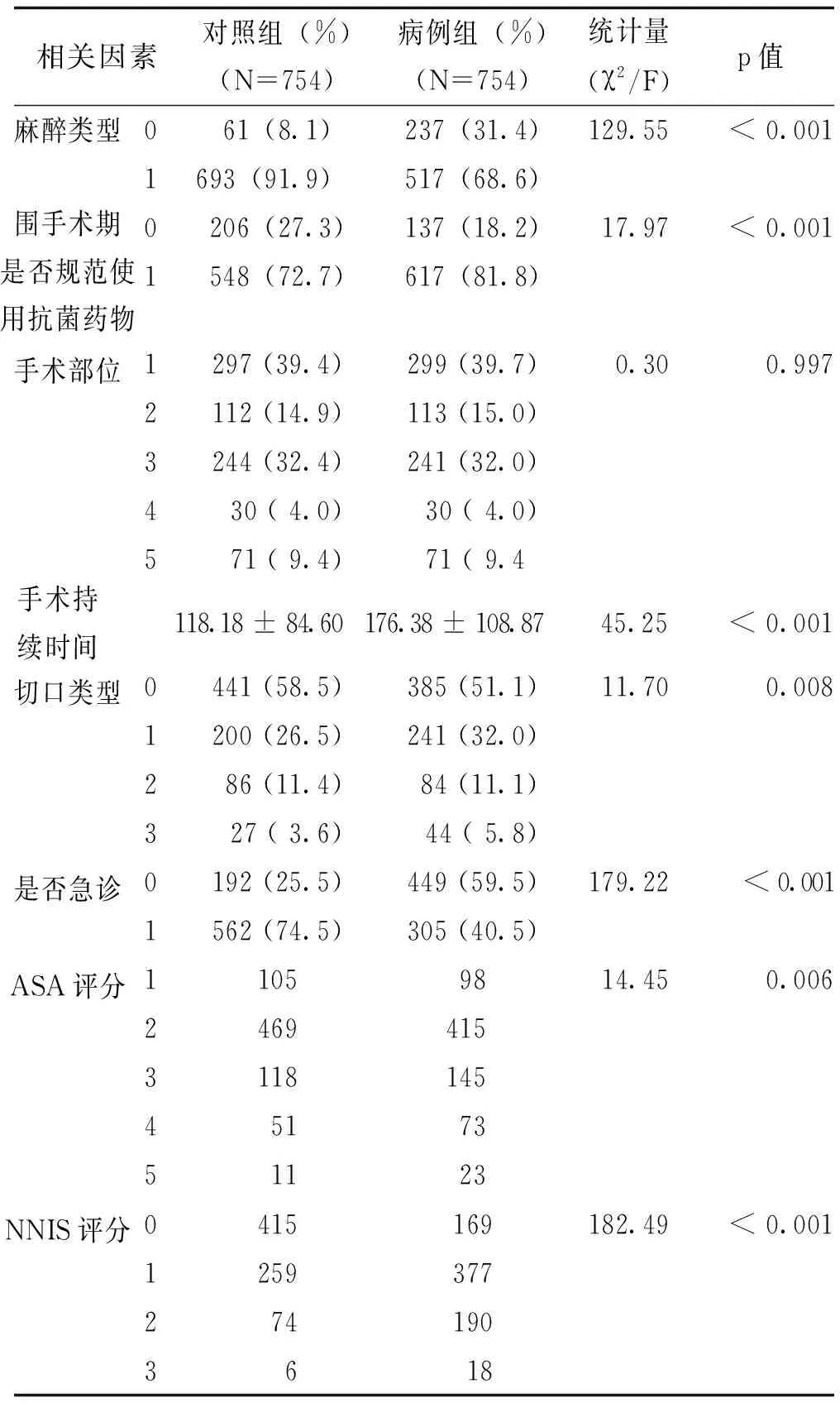
表7 基线资料研究情况
2.7患者术后手术部位感染危险因素多因素Logistic回归分析
经Logistic回归分析,麻醉类型、围手术期是否规范使用抗菌药物、手术持续时间、切口类型、是否急诊手术、ASA评分及NNIS评分等为影响患者发生手术部位感染的危险因素(p<0.05),结果见表8。
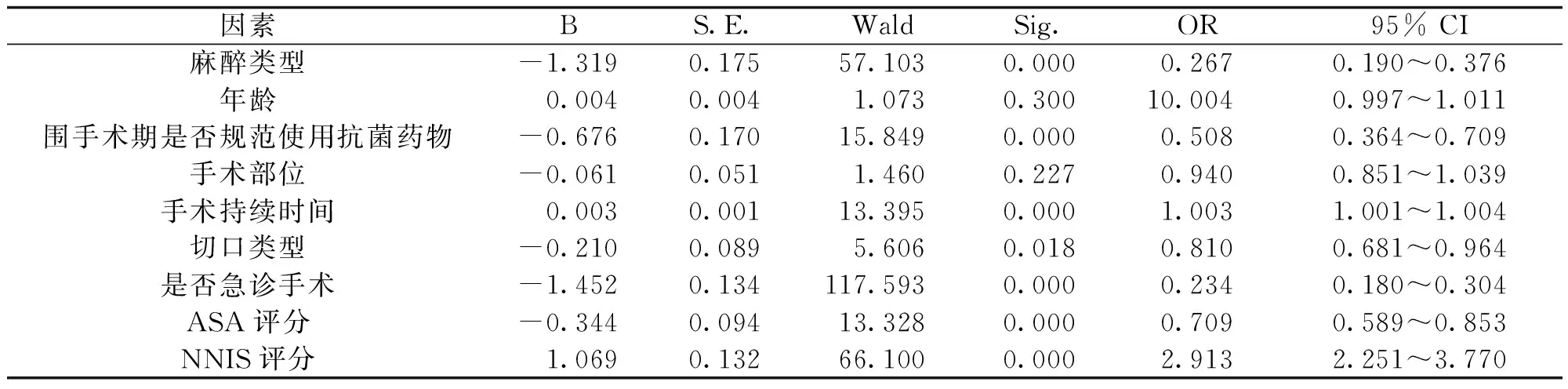
表8 多因素Logistic回归分析
3讨论
现阶段的研究认为,手术部位感染是多因素共同作用导致的,主要包括手术部位病原体数量及致病力、机体的免疫水平以及病原体的耐药性等[8]。
随着医疗水平的提高,手术部位感染率已有明显降低,该研究手术部位感染率为0.4%,低于韦艳报道的3.9%[9],略高于王琳[10]报道的0.31%。围手术期规范合理地使用抗菌药物可以有效降低手术部位感染的发生,与王亚慧[11]的研究一致。随着手术持续时间的延长,患者肌肉、组织暴露于空气中的时间也相应延长,细菌滋生或繁殖的机会增加,而此时患者处于麻醉状态时,抵抗力较弱,术后发生感染的机会增加,与廖睿纯[12]研究结果相同。随着手术切口清洁程度的降低,手术切口被污染的机会逐渐增大,术区无菌环境的形成难度也相应增大,手术部位感染发生率也有差异,与凃松[13]研究结果一致。急诊手术相较于择期手术而言,术中有较多的不可控因素存在,如无菌操作不严,环境清洁消毒不到位等,均会导致感染率的增加。随着患者的ASA、NNIS评分分值增加,手术部位感染发生可能也随之增大,同刘松华[14]。
感染的病原体以肠杆菌科细菌及葡萄球菌为主,提示围手术期抗菌药物的选择很重要。术前首先要保护和增强患者机体免疫力,加强营养支持治疗,特别是对于年老体弱手术者,应善于发现造成医院感染的潜在因素,如用药习惯、疾病史、家族史等。术前讨论应尽量全面详实,预估各种术中意外情况的发生,制定最佳手术方案,从而尽可能缩短手术时间。手术中手术人员应尽量轻柔地接触组织,保持有效的止血,最小限度地损伤组织,彻底去处手术部位的坏死组织,避免形成死腔。对于需要引流的手术切口,术中应当首选密闭负压引流,并尽量选择远离手术切口、位置合适的部位进行置管引流,确保引流充分。同时,医务人员应熟悉手术部位感染发生的危险因素,早期评估每台手术的术后感染风险,从而采取针对性的防控措施。
