中性粒细胞/淋巴细胞比值对维持性血透患者死亡率的影响
2020-08-13姜东升
方 蔷,陈 艳,姜东升
慢性肾衰竭是在各种慢性肾脏疾病基础上缓慢出现的肾功能减退,随着疾病的进展逐渐形成终末期肾脏疾病(end stage renal disease,ESRD)。根据 2010 年美国肾脏病数据系统 (united state renal data system,USRD)的年度数据显示,慢性肾脏病(chronic kidney diseases,CKD)患者的死亡率是非CKD患者的死亡率的1.7倍[1]。研究发现慢性肾脏疾病患者体内存在炎症状态,并且与众多并发症相关[2],增加患者死亡风险,因此炎症也受到越来越多的关注。中性粒细胞/淋巴细胞比率(neutrophils / lymphocyte ratio ,NLR)是指血常规中中性粒细胞计数与淋巴细胞计数之比,可用于评估全身炎症反应[3]。Turkmen等[4]的研究发现慢性肾衰患者的 NLR 较健康人群显著升高,并与传统炎症指标超敏C反应蛋白(hypersensitive C-reactive protein,hs-CRP)、 IL-6和 TNF-α水平呈正相关。本研究旨在探讨NLR与维持性血液透析(maintain hemodialysis,MHD)患者死亡的关系。
1 对象与方法
1.1 研究对象
选择2016年9月于泰州市人民医院血液净化中心接受MHD,时间>3个月,年龄18~80岁,病情稳定的患者175例作为研究对象。排除标准:原有自身免疫性疾病,长期服用免疫抑制剂,近1个月内有感染或恶性肿瘤的患者。
1.2 方法
1.2.1 临床资料 收集患者一般临床资料及疾病相关资料:包括患者性别、年龄、体质量指数(body mass index,BMI)、透析间期体质量增加(interdialytic weight gain,IWG)[患者均在透析前后穿单衣及赤脚情况下测定体质量,计算透析间期体质量增加,计算公式:IWG=体质量增长量/干体质量×100%(取本周透析平均数)]、糖尿病、高血压等情况。
1.2.2 血液检查 全自动血细胞分析仪检测血常规,计算NLR;全自动生化检测仪检测白蛋白、血脂、hs-CRP、血磷、血钙;化学发光分析仪检测全段甲状旁腺激素(intact parathyroid hormone,iPTH)。
1.2.3 随访1年,记录患者生存时间,根据患者生存情况,将患者分为死亡组和生存组2组。
1.3 统计学处理
采用SPSS 24.0统计软件进行统计学处理。计量资料均数±标准差(x±s)表示,组间比较采用t检验;计数资料采用率表示,组间比较采用χ2检验;应用多元Cox回归模型分析对MHD患者的预后进行生存分析并寻找其危险因素并构建其函数模型,利用受试者工作特征曲线(receiver operating characteristic curve, ROC)比较相关危险因素预测价值并计算危险因素的最佳判定(cut-off)值。P<0.05表示差异有统计学意义。
2 结果
2.1 患者死亡情况
临床结局17例患者死亡 (9.7%),死亡原因包括心血管事件(7例,41.2%),脑血管事件(5例,29.4%),肺部感染(4例,23.5%),消化道出血(1例,5.9%)。
2.2 影响MHD患者预后的单因素分析
死亡组和生存组在年龄、糖尿病、高血压、血红蛋白、淋巴细胞、NLR、总胆固醇、hs-CRP、血钙、血磷这些因素比较,差异有统计学意义(P<0.05)。考虑这些因素会影响MHD患者预后。见表1。

表1 影响MHD患者预后的单因素分析
2.3 COX回归多因素分析MHD死亡危险因素
影响MHD患者预后的多元Cox回归模型分析见表2、3。对单因素分析差异有统计学意义的变量赋值并行多元Cox回归模型分析,发现淋巴细胞计数,NLR及hs-CRP是影响MHD患者预后的独立危险因素。

表2 影响MHD患者预后的变量赋值
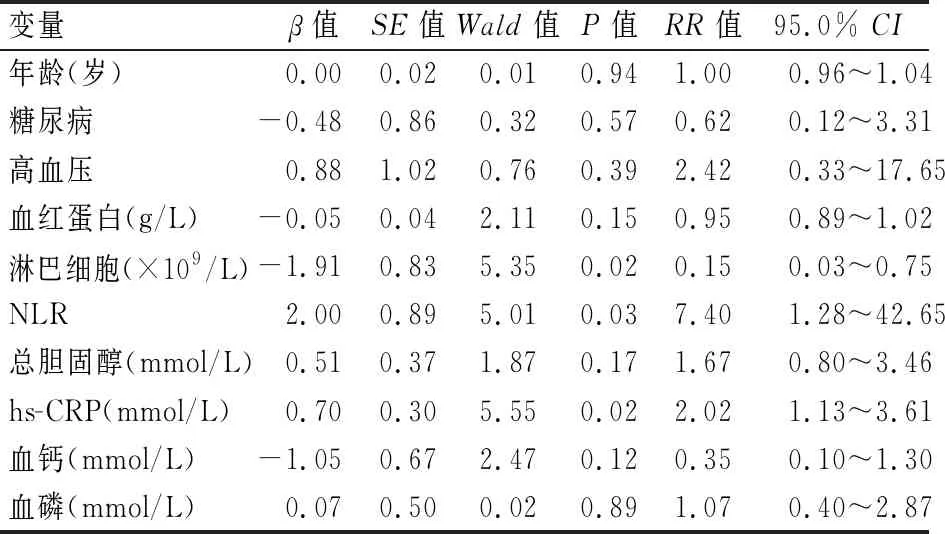
表3 COX回归多因素分析MHD死亡危险因素
2.4 建立判断MHD预后的函数模型
据多元Cox回归模型分析结果拟合判断MHD患者死亡的函数模型,h(t,X)=h0(t)exp(-0.15X5+7.40X6+2.02X8);X5为淋巴细胞计数,X6为NLR,X8为hs-CRP。函数值越大,死亡危险性越高,函数值越小,死亡危险性越低。
2.5 ROC曲线分析患者生存情况与NLR关系
绘制NLR与患者生存情况ROC曲线,选择约登指数最大值为cut-off值,提示NLR≥3.28时MHD死亡风险增加,其敏感性 70.6%,特异性84.2%。见图1。

注:NLR为中性粒细胞/淋巴细胞比率图1 NLR与患者生存状态的受试者工作特征曲线(ROC)
3 讨论
ESRD患者常存在炎症反应状态[2],这与自身免疫系统的激活相关,导致动脉粥样硬化、营养不良、贫血等并发症[5],心血管事件发生率增加[6]。同时,由于粒细胞、单核细胞及巨噬细胞的功能减弱,抗原递呈细胞的递呈作用受损,淋巴B细胞数量减少,功能减退,细胞免疫功能下降[7-9],进一步提升了ESRD患者发生微生物相关感染的风险,最终加重病情严重程度及提高患者死亡率[10]。
Kuwae等[11]发现高白细胞和低淋巴细胞百分比与死亡率和住院风险显著增加有关;另外有学者认为,中性粒细胞数代表了机体对炎症状态的反应,而淋巴细胞数则代表了机体的营养状况和对应激状态的反应,并且低淋巴细胞提示体内存在炎症状态[12-13]。NLR 与TNF-α、IL-6、hs-CRP等指标呈现一种正相关和同步变化,是一种敏感性和特异性均较高的新型炎症标志物,能准确地提示患者体内的炎症[14]。大量的研究证实,NLR与恶性肿瘤[15]、心血管疾病[16-17]和风湿免疫性疾病[18]发生发展、病情的严重程度以及疾病的活动性相关。
本研究结果发现,淋巴细胞计数、NLR、hs-CRP是影响MHD患者预后的独立危险因素。其中hs-CRP是常用的反映MHD患者微炎症状态的指标,与MHD患者的生存率密切相关[19],这与本研究的结果是一致的。比较3个因素对MHD患者死亡的影响,NLR及hs-CRP为MHD死亡的独立危险因素,NLR(RR=7.40,95%CI:1.28~42.65)对MHD患者死亡的预测效果优于hs-CRP(RR=2.02, 95%CI:1.13~3.61);淋巴细胞数值的增加可降低MHD患者死亡率,但作用较弱(RR=0.15, 95%CI:0.03~0.75)。
综上所述,炎症因子NLR及hs-CRP是MHD患者死亡的独立危险因素,淋巴细胞可降低MHD患者死亡风险。与hs-CRP相比,NLR的预测效果更佳且成本明显减少,大力推广可降低患者经济负担。同时,在临床工作中,对具有较高的 NLR 水平,特别是NLR≥3.28者,应积极改善心脑血管疾病、感染等危险因素,避免感染发生,从而改善这些患者的生存预后,延长患者的生存时间和生活质量。
