非酒精性脂肪肝患者昼夜节律特点及相关因素分析
2020-08-12刘白灵冼彩连
李 萍 刘白灵 冼彩连 王 贺
广州市第一人民医院(广州 510180)
近年来伴随着社会科技的快速发展、人们生活水平的提高以及生活方式的变化,非酒精性脂肪肝的发病率在各类人群中均不断升高,尤其是逐渐呈现向低年龄段发展的趋势[1]。肝脏的脂肪性病理改变可影响人体的肝功能,若得不到及时的确诊与有效治疗,可能会逐步发展为肝炎、肝脏纤维化以及肝硬化等,严重影响患者的身心健康与生活方式[2- 3]。饮食干预管理和健康教育可明显改善糖尿病酮症酸中毒患者的饮食依从度[4],但对非酒精性脂肪肝的防治,临床上常用生活方式干预存在一定的弊端,如患者依从性差等[5]。昼夜节律(circadian rhythm)指的是生命活动以24 h左右为周期的变动。在人体的生理功能中,如学习、记忆、情绪等均存在显著的昼夜节律波动;再如,人的生理节律若因某些原因被破坏,可能导致食欲不振、学习工作效率低等。此外,也有诸多学者研究血压昼夜节律与慢性肾脏疾病、与高血压病患者靶器官损伤的关系[6- 7]。本文通过对非酒精性脂肪肝患者和健康人群昼夜节律对比分析,探讨非酒精性脂肪肝患者昼夜节律特点,并对危险因素进行相关性分析。
1 资料与方法
1.1 一般资料
随机选取2017年12月—2018年12月我院门诊部及住院部非酒精性脂肪肝患者60例作为观察组,对照组抽取门诊体检正常人群60例。观察组中男42例,女18例;年龄23~76岁,平均为(54.4±3.7)岁。对照组中男39例,女21例;年龄(26~69)岁,平均为(51.6±4.9)岁。两组患者对本次研究均知情同意且签署自愿参与同意书,此外,我院伦理委员会对本研究予以批准并支持。
纳入标准:①依照2006年中华医学会肝脏病学分会非酒精性脂肪肝和酒精性肝病学组修订的非酒精性脂肪性肝病诊疗标准确诊为非酒精性脂肪肝;②对本研究依从性高。排除标准:①BMI>30 kg/m2;②有肝移植史、肝脏和(或)其他器官系统患有恶性肿瘤或其他终末其疾病;③植入起搏器者;④合并其他可能与昼夜节律相关疾病,如皮质醇增多症等;⑤妊娠及哺乳期予以排除;⑥长期酗酒史;⑦肝硬化腹水;⑧患有精神病或意识障碍症;⑨对本研究依从性差。
1.2 方法
1.2.1 资料调查表 对两组纳入患者发放本院自制个人资料调查表,收集患者社会人口统计学资料,调查表涉及内容包括:性别、年龄、体重、身高、婚姻状况、文化程度、职业类型、家庭收入、饮食习惯、工作时间、运动量、睡眠习惯等20个项目。所有患者仔细填写后对所有调查表进行有效回收并做好记录统计。所有患者均佩戴智能手环3~4天,并通过终端APP获取患者睡眠、运动、心率数据信息。
1.2.2 睡眠节律量表:早-晚问卷(MEQ) 该量表是由Home和Ostberg编制的自评量表,是睡眠-觉醒昼夜节律自然趋向的分型工具,其目的在于了解患者睡眠-觉醒昼夜事时相。该自评量表包含了19个问题,每个问题答案计0~6分,总分范围是16~86分。按照总分分为5各层次,即绝对夜晚型(16~42分)、中度夜晚型(43~49分)、中间型(50~62分)、中度清晨型(63~69分)、绝对清晨型(70~86分)。分值也高则表示早睡早起特征越明显,反之,分值越低表示晚睡特征越明显。通过对两组纳入患者进行MEQ量表问卷调查,获得每人分值及分型并记录统计。
1.2.3 智能手环 智能手环是一种穿戴式智能设备,由3D加速传感器、低功耗蓝牙芯片、LED屏腕带、可充电电池组成。纳入患者通过佩戴智能手环,记录日常生活中的锻炼、睡眠等实时数据,数据通过蓝牙与电脑连接同步上传至数据中心进行分析,获得纳入研究对象睡眠、运动等相关数据。
1.3 检测指标
①比较观察组与对照组患者睡眠节律、活动节律、BMI、饮食节律特点;②通过非酒精性脂肪肝昼夜节律特点的观察,对引发非酒精性脂肪肝的相关因素进行单因素回归分析。
1.4 统计分析

2 结 果
2.1 两组患者昼夜节律特点比较
观察组患者睡眠节律中绝对夜晚型、中度夜晚型以及睡眠时间不规律的例数高于对照组,且比较差异有统计学意义(P<0.05);同时,观察组睡眠时长<5 h以及深度睡眠时长占比<75%的例数高于对照组,差异有统计学意义(P<0.05);观察组活动节律中日均锻炼时间<30 min的例数低于对照组,且二者比较差异有统计学意义(P<0.05);此外,观察组患者BMI大于对照组患者,且二者比较差异有统计学意义(P<0.05);在两组患者饮食节律特点比较上,不存在差异统计学意义(P>0.05)。(表1)
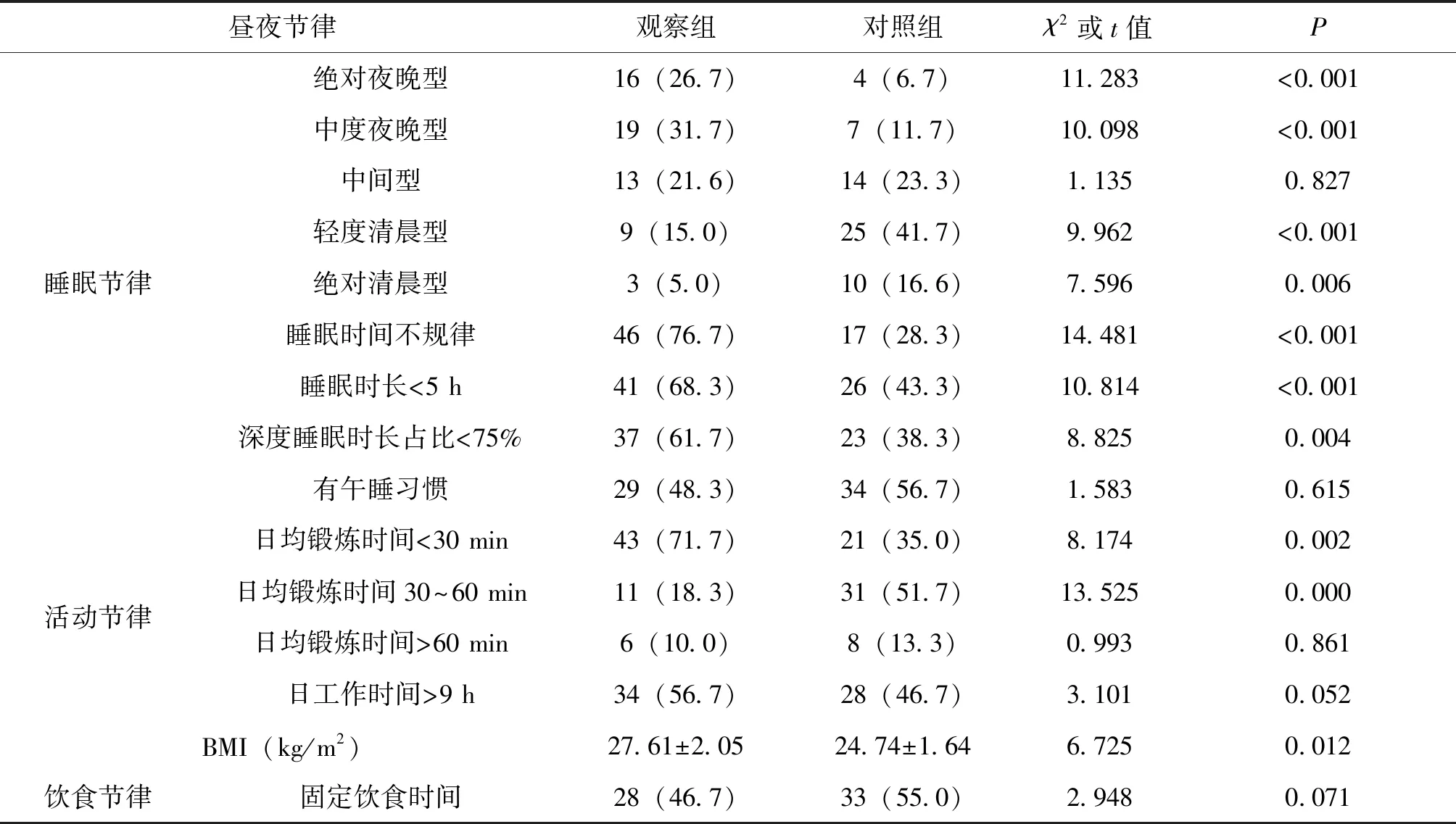
表1 观察组与对照组昼夜节律特点对比分析 例(%)
2.2 非酒精性脂肪肝相关因素
2.2.1 非酒精性脂肪肝相关因素赋值
以非酒精性脂肪肝为应变量,将引发非酒精性脂肪肝相关因素各变量赋值后进行单因素Logistic回归分析。对非酒精性脂肪肝相关因素进行分组以及赋值见表2所示:
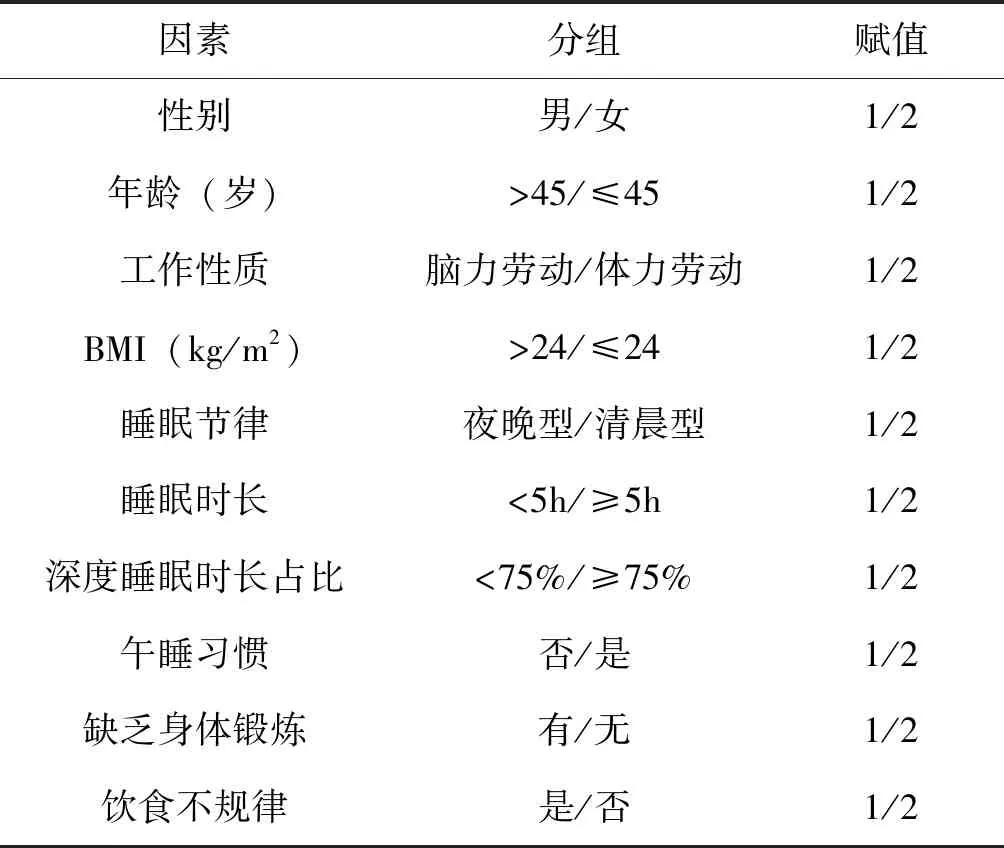
表2 非酒精性脂肪肝相关因素赋值方法
2.2.2 非酒精性脂肪肝相关因素单因素回归分析
通过对非酒精性脂肪肝相关因素进行单因素Logistics回归分析,在诸多因素当中,性别、年龄、工作性质、BMI、睡眠节律、身体锻炼、睡眠时长、深度睡眠时长与非酒精性脂肪肝呈现正相关且差异有统计学意义(OR>1,P<0.01)。(见表3)
3 讨 论
肝细胞脂肪变性主要是由于肝细胞受损害导致蛋白质合成减少,或由于自身营养不良以及患消耗性疾病导致蛋白减少,进而使得肝细胞内脂肪运出肝细胞受阻而存于肝细胞内[8]。非酒精性脂肪肝发病早期一般而言通过健康生活方式干预后可逆转,但若未进行及时诊断治疗,任由其发生发展可能导致肝纤维化或肝硬化。近年来,由于快速的生活节奏、繁重的社会压力导致人们在睡眠、运动、饮食、工作等多方面缺乏合理的安排,如失眠熬夜、缺少锻炼、饮食不规律、工作压力大等。有研究指出[9],不良的生活习惯是引发非酒精性脂肪肝发生的危险因素之一。另外,近年来对昼夜节律与人体代谢疾病的研究逐渐被报道。Eckel等[10]发现,倒班工作与代谢综合征之间存在相关联。另有研究也证实,长期从事日夜倒班工作者会引发ALT升高,进而发展成代谢综合征[11]。同时,夜间活跃或夜间进食容易导致人类行为与昼夜节律不同步,促使人体内瘦素水平降低、葡萄糖和胰岛素水平升高[12]。
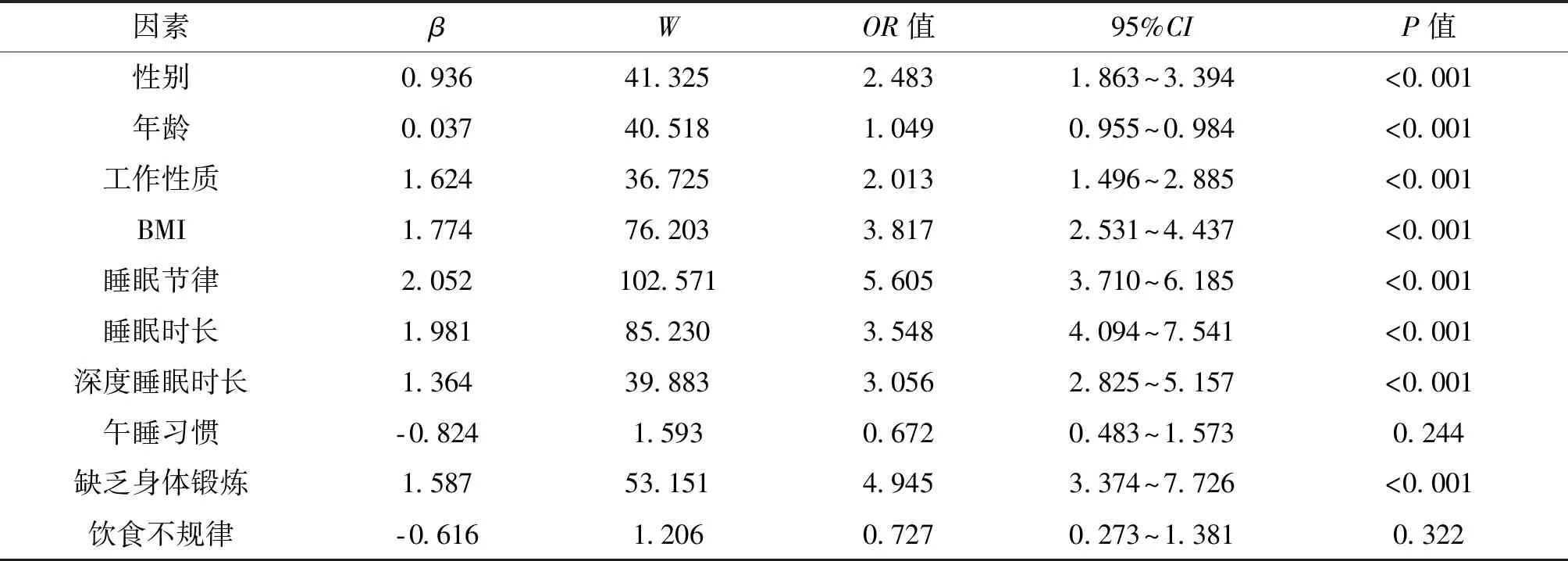
表3 非酒精性脂肪肝相关因素单因素回归分析
本文研究结果显示,非酒精性脂肪肝患者在睡眠节律上,绝对夜晚型、中度夜晚型、睡眠时间紊乱、睡眠时长<5 h以及深度睡眠时长占比<75%高于健康对照组(P<0.05),提示长期睡眠熬夜、睡眠时间不规律以及睡眠质量差可能引发人体肝脏脂肪病变。这在伦媛媛的[13]研究中得以体现。另外,在运动节律方面,观察组患者日均运动量低于30 min的患者多于对照组,以及BMI明显高于对照组(P<0.05),说明非酒精性脂肪肝组患者在身体锻炼方面比较缺乏,可能导致BMI增加引发非酒精性脂肪肝的发生率。在饮食节律上,观察组患者与对照组患者未发现有明显差异存在,其可能是由于样本量不够等原因,在饮食节律与非酒精性脂肪肝发生的关系上,还需要后续更进一步探究。此外,通过对引发非酒精性脂肪肝相关因素分析,发现性别、年龄、工作性质、BMI、睡眠节律、运动量少、睡眠质量与非酒精性脂肪肝发病相关(P<0.05),与王锐锋等研究结果相一致[14]。
综上,通过对两组患者进行昼夜节律的调查与研究分析,发现非酒精性脂肪肝患者昼夜节律一般存在失眠熬夜、睡眠时间不规律、少运动、超重等特点,引发非酒精性脂肪肝相关因素包括BMI、睡眠节律、运动节律、职业性质、年龄、性别、睡眠质量等,在临床治疗上,可尝试对非酒精性脂肪肝患者进行昼夜节律干预治疗,改善患者预后。
