中至重型颅脑创伤患者多次输血影响因素分析
2020-08-07鲁华山赵德昌任彬赵顺忠朱宗远张大伟房连申李立宏
鲁华山 赵德昌 任彬 赵顺忠 朱宗远 张大伟 房连申 李立宏
颅脑创伤(TBI)是造成青壮年死亡和残疾的重要原因[1-3],部分中至重型颅脑创伤患者可伴有凝血功能障碍或贫血表现,需经反复多次输血加以纠正。由于输血过程中存在大量副作用和并发症,可能引起发热、过敏、溶血等症状;也可能导致病情加重或恶化,影响原发疾病的疗效和预后;甚至有些患者会因输血传播或产生新的疾病[4],因此反复多次输血可能给患者带来诸多不利影响。但颅脑创伤不同于多系统损伤,通常不会造成大量失血,反复多次输血的原因并非失血过多,而可能与创伤后凝血功能障碍有关,由于缺乏统一诊断标准,文献报道的创伤后凝血功能障碍发生率差异较大,约10%~90%[5-8]。本研究拟对空军军医大学唐都医院近年收治的53 例中至重型颅脑创伤患者凝血功能与多次输血间的关系进行回顾分析,以探讨反复多次输血的相关影响因素。
对象与方法
一、观察对象
1.纳入标准 (1)各种原因导致的急性颅脑创伤,存在脑实质损伤且需行单侧或双侧去骨瓣减压术。(2)入院至手术时间 < 48 h。(3)入院时Glasgow昏迷量表(GCS)评分3 ~12分。
2.排除标准 (1)年龄<12 岁。(2)伴有危及生命的其他组织器官严重创伤或大量失血。(3)既往曾有抗凝药或抗血小板药治疗史。(4)既往有血液系统疾病,或合并有严重心脏、肺、肝脏、肾脏等疾病,以及严重感染性或代谢性疾病、恶性肿瘤、颅内占位性病变、出血性疾病等。(5)既往有颅脑外科手术史。
3.一般资料 选择2018年1月至2019年6月在我院神经外科行开颅去骨瓣减压术的颅脑创伤患者共 53 例,男性 40 例,女性 13 例;年龄 16 ~ 75 岁,平均(51.72 ± 12.65)岁;创伤至手术时间 2.50 ~115.00 h,中位时间13.50(8.75,25.25)h。致伤原因分别为车祸伤(27 例占50.94%)、坠落伤(20 例占37.74%)、其他(6 例占11.32%);开放性创伤16 例(30.19%),闭合性创伤37 例(69.81%);入院时GCS评分3 ~12分,中位评分7.00(5.00,8.50)分。
二、治疗方法
1.凝血功能测定 所有患者均于术前检测凝血功能,包括凝血酶原时间(PT,9.80 ~ 12.10 s)、活化部分凝血活酶时间(APTT,21.10 ~36.50 s)、凝血酶时间(TT,14 ~ 21 s)、国际标准化比值(INR,0.80 ~1.20)、纤维蛋白原(FIB,1.80 ~3.50 g/L)、纤维蛋白降解产物(FDP,0 ~5 mg/L)、D-二聚体(0 ~1 mg/L)、凝血酶原活动度(PTA,80%~120%),以及血小板计数[PLT,(100 ~ 300)× 109/L]。
2.去骨瓣减压术 (1)手术方法:参照美国脑外伤基金会(BTF)制定的第四版《重型颅脑创伤救治指南》[9],骨瓣切除大小约为12 cm×15 cm。患者仰卧位,气管插管全身麻醉,头偏向健侧。自患侧耳屏前1 cm 处颧弓根水平,向上、向后绕过顶结节,再向前做反“?”形切口;电刀剥离头皮和肌肉组织并掀开,显露颅骨。于骨面钻若干个孔,铣刀切除颅骨;悬吊硬脑膜,清除血肿和失活脑组织;彻底止血、置入颅内压监测探头,同时留置脑室、血肿腔和硬膜外引流管;不还纳骨瓣,逐层缝合头皮。(2)术后管理:记录手术时间和术中净失血量(出血量-输血量,可能为负值,表示出血量少于输血量)。术后床头抬高约30°,保持头部引流管通畅,监测颅内压;术后24 h复查头部CT,观察颅内血肿清除情况、脑水肿以及是否发生再出血;根据颅内压变化和CT结果行腰椎穿刺术,廓清脑脊液内积血并促进脑脊液循环的恢复。术后常规持续微量静脉泵入丙泊酚、右美托咪定或咪达唑仑,镇静镇痛治疗≤3 d,药物剂量为控制症状的最小剂量;同时静脉滴注抗生素预防颅内感染并控制肺感染,需结合药敏试验和治疗效果,边治疗边调整抗生素剂量和种类。
3.输血治疗 本组患者首次输血均为术中输血,成分为红细胞和血浆;术后复查血常规和凝血功能,存在贫血(血红蛋白<70 g/L、红细胞压积<30%)、血小板计数减少(<50×109/L)、凝血功能异常(PT 或APTT >正常参考值1.50 倍)或相关临床表现(如创面弥漫性渗血)者,需再次输血。每次输血后均需复查血常规和凝血功能,若贫血或凝血功能障碍无改善则需再次输血。多次输血系指除术中输血外,术后至少输血1次者。
三、统计分析方法
采用SPSS 20.0统计软件进行数据处理与分析。计数资料以相对数构成比(%)或率(%)表示,采用χ2检验。Shapiro-Wilk 法行正态性检验,呈正态分布的计量资料以均数±标准差()表示,方差齐者行两独立样本的t检验,方差不齐者行t’检验;呈非正态分布的计量资料以中位数和四分位数间距[M(P25,P75)]表示,采用Mann-WhitneyU检验。颅脑创伤患者多次输血相关危险因素的筛查采用单因素和多因素逐步法Logistic 回归分析(α入=0.05,α出=0.10)。以P≤0.05为差异有统计学意义。
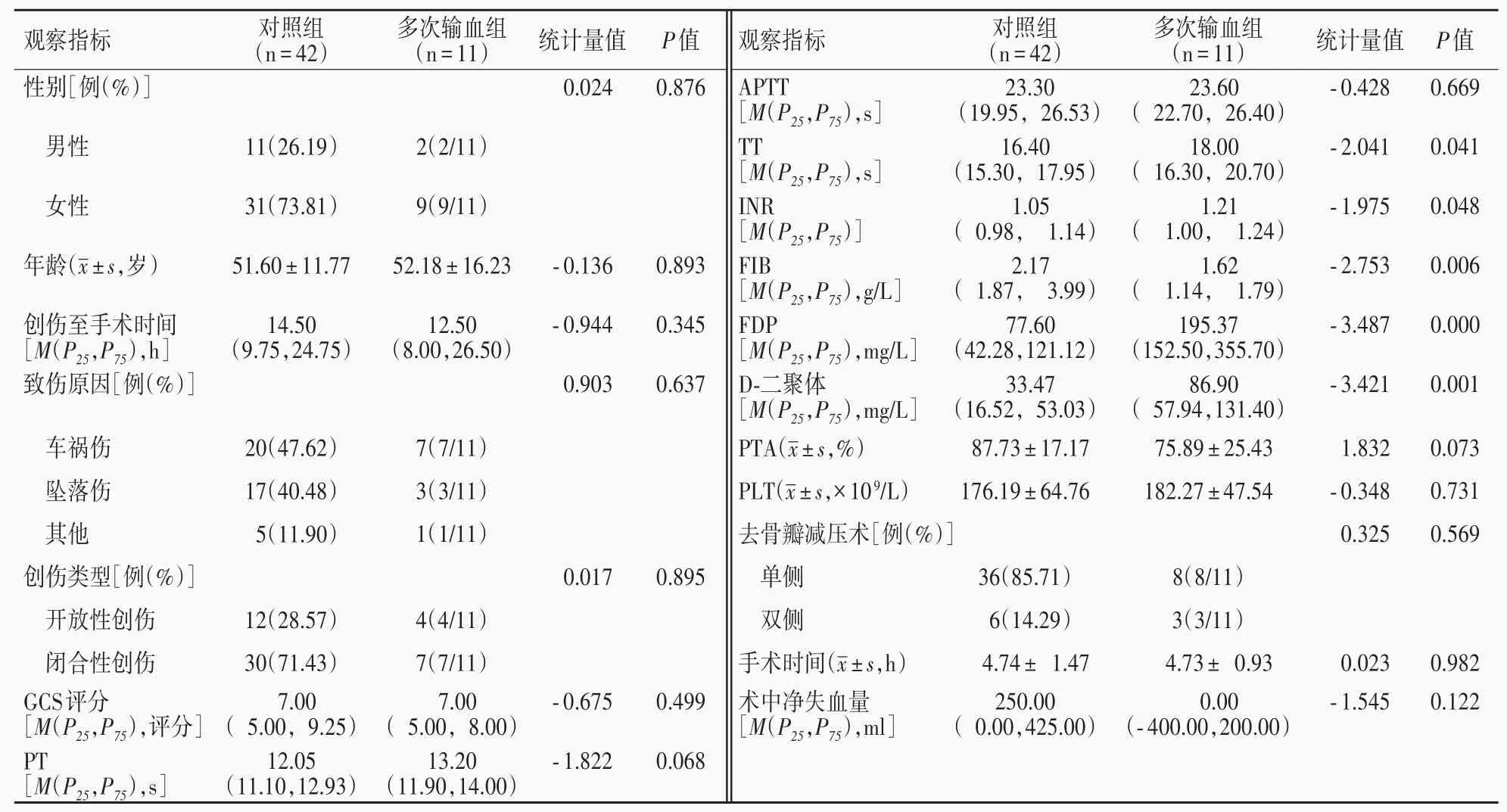
表1 多次输血组与对照组患者一般资料的比较Table 1. Comparison of baseline data between multiple transfusion group and control group
结 果
本组53例患者入院凝血功能测定显示,血浆凝血酶原时间 9.40 ~ 21.00 s,中位值 12.10(11.35,13.25)s;活化部分凝血活酶时间14.20 ~ 84.60 s,中位 值 23.40(20.10,26.35)s;凝 血 酶时间 12.70 ~46.80 s,中位值16.60(15.60,18.70)s;国际标准化比值0.87 ~ 1.99,中位值1.06(0.99,1.17);纤维蛋白原0.70 ~ 6.15 g/L,中位值2.02(1.65,2.93)g/L;纤维蛋白降解产物2.20 ~500.60 mg/L,中位值91.50(45.65,170.25)mg/L;D-二聚体1.04 ~ 145.76 mg/L,中位值为 40.63(18.13,64.46)mg/L;凝 血 酶 原 活 动 度36.30%~137.70%,平均(85.27±19.50)%;血小板计数(48 ~294)×109/L,平均(177.45±61.22)×109/L。其中,44 例(83.02%)行单侧去骨瓣减压术,9 例(16.98%)行双侧去骨瓣减压术;手术时间2.00 ~9.50 h,平均(4.74± 1.37)h;术中净失血量-1400 ~3000 ml,中位值 200(-100,400)ml。根据输血次数,分为多次输血组(11 例)和对照组(未输血或仅术中单次输血,42例)。多次输血组第2次输血时间为术后1 ~22 d,中位时间4(3,8)d;对照组有7例未输血和35 例术中单次输血患者。两组患者一般资料比较,多次输血组患者凝血酶时间(P=0.041)、国际标准化比值(P=0.048)、纤维蛋白降解产物(P=0.000)和D-二聚体(P=0.001)水平均高于对照组,纤维蛋白原低于对照组(P=0.006),其余各项指标组间差异无统计学意义(P>0.05,表1)。
单因素Logistic 回归分析显示,凝血酶原时间(P=0.057)、凝血酶原时间(P=0.041)、国际标准化比值(P=0.054)、纤维蛋白原(P=0.026)、纤维蛋白降解产物(P=0.001)和D-二聚体(P=0.001)是颅脑创伤患者多次输血的危险因素(表2,3)。将上述因素代入多因素Logistic 回归方程,经逐步法回归分析,仅纤维蛋白降解产物(OR=1.013,95%CI:1.005 ~ 1.021;P=0.002)为颅脑创伤患者多次输血的危险因素(表4)。
表2 颅脑创伤患者多次输血相关危险因素的变量赋值表Table 2. Variable assignment of risk factors related to multiple transfusions in patients with TBI
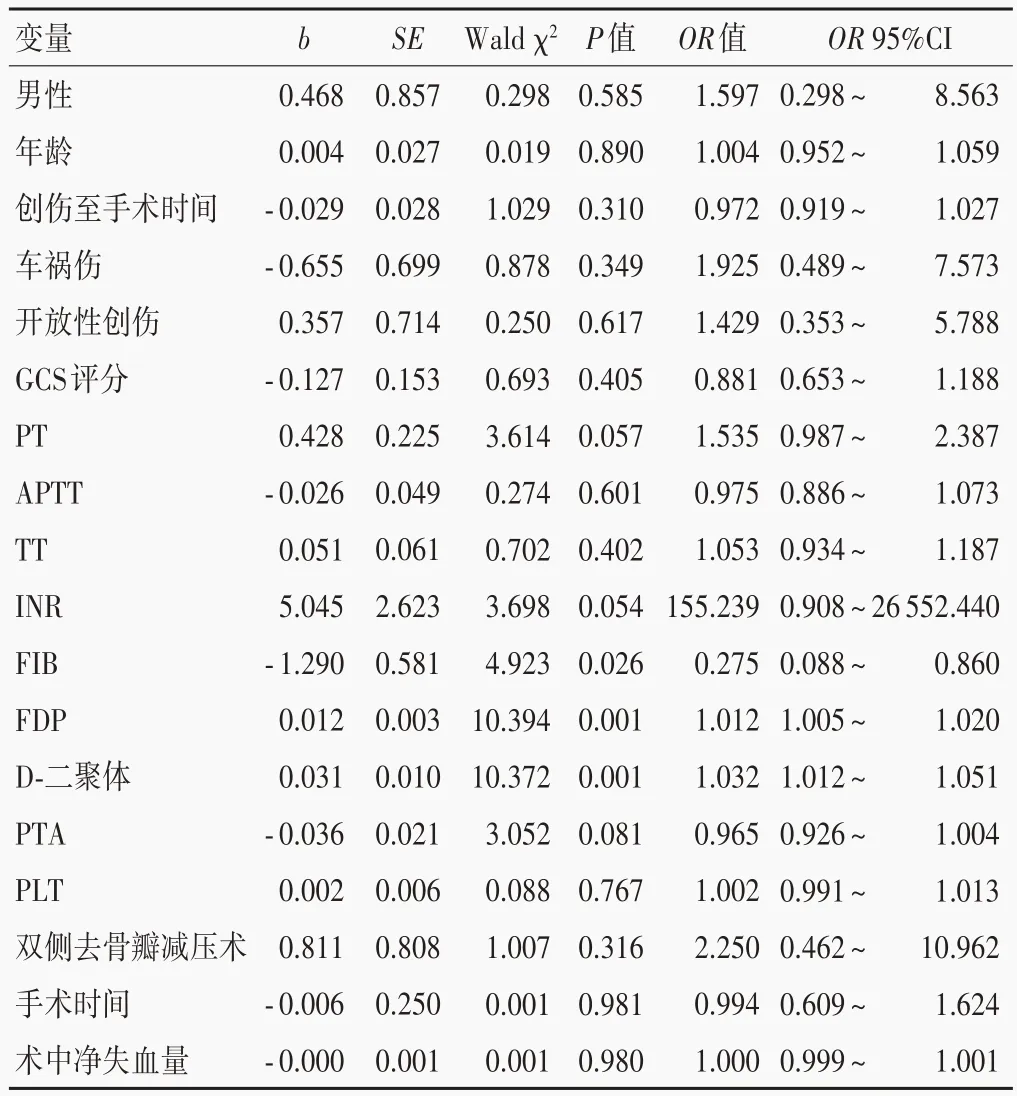
表3 颅脑创伤患者多次输血相关危险因素的单因素Logistic回归分析Table 3. Univariate Logistic regression analysis of multiple transfusions in patients with TBI

表4 颅脑创伤患者多次输血相关危险因素的多因素逐步法Logistic回归分析Table 4. Multivariate stepwise Logistic regression analysis of multiple transfusions in patients with TBI
讨 论
输血是纠正颅脑创伤患者凝血功能障碍和血液成分不足的重要手段。部分患者经术中单次输血难以纠正凝血功能障碍或贫血状态,即或得以短暂性纠正,但随着病情的进展可能再次出现凝血功能障碍或贫血。既往研究显示,约有25%的重症单纯颅脑创伤患者到达急诊室时即已出现凝血功能障碍,24 小时后凝血功能障碍发生率成倍增加[10-11],此与预后不良密切相关[12]。创伤后脑组织释放组织因子,激活凝血系统,消耗大量的凝血因子和血小板,从而导致消耗性凝血功能障碍[13-14];伤后脑低灌注、血液稀释、酸中毒或低体温等情况亦可使凝血功能障碍进一步加重[5,15]。有研究显示,患者入院时血清纤维蛋白原水平下降与后续治疗过程中需大量输血有关[16-17],但导致反复多次输血的影响因素,较少见诸文献报道。在本研究中,多次输血组患者术前血清纤维蛋白原水平低于对照组,经单因素Logistic回归分析,提示纤维蛋白原水平下降是造成颅脑创伤患者反复多次输血的主要危险因素,由此推测,入院时血清纤维蛋白原水平降低的患者需多次输血的可能性较大。但多因素Logistic 回归分析则并未得出这一结论。随着病情的进展,脑组织中纤溶酶原激活物释放,纤维蛋白溶解系统启动,大量纤维蛋白水解,血清纤维蛋白降解产物和D-二聚体水平明显升高[18-19];同时低灌注和酸中毒也会加重纤维蛋白过度溶解[20-21],使血中纤维蛋白降解产物和D-二聚体水平进一步升高,此与本研究观察到的结果基本一致。本研究仅对照组有2例患者血清纤维蛋白降解产物处于正常参考值范围,其余患者血清纤维蛋白降解产物,以及所有患者血清D-二聚体水平均高于正常参考值上限。Hayakawa等[22]的临床研究显示,患者入院时血清D-二聚体水平升高也与大量输血密切相关,但是否与反复多次输血有关,既往研究并未阐明。本研究单因素Logistic回归分析显示,血中纤维蛋白降解产物和D-二聚体水平升高是颅脑创伤患者反复多次输血的重要危险因素,经多因素Logistic回归分析提示,纤维蛋白降解产物为其危险因素。既往研究显示,D-二聚体于创伤后4小时开始升高,至伤后3 天达峰值水平并可持续约1 周[23]。因此推测,持续性纤维蛋白溶解亢进可导致纤维蛋白原以及其他血液成分持续消耗,故患者术中单次输血后,尽管血液成分可迅速恢复,但高消耗的特点仍然存在,血液成分消耗后依然需继续输血补充,这可能即是纤维蛋白降解产物水平升高的颅脑创伤患者需多次反复输血的原因,但这一推测尚待进一步研究加以证实。
对本组病例的回顾分析初步提示,凝血功能异常可能为反复多次输血的危险因素,尤其是血纤维蛋白降解产物可能是其危险因素。本研究的局限性在于:样本量较小;未对多次输血的血液成分作进一步分析;未对第2 次及以后的各次输血时间进行研究。上述缺陷有待在今后的大样本临床试验中加以补充完善。
综上所述,中至重型颅脑创伤患者失血量较少,失血本身并非手术前后反复多次输血的主要原因;而组织因子释放所导致的凝血因子大量消耗、纤维蛋白溶解亢进且在术后维持较长一段时间,方是颅脑创伤患者多次输血的主要原因。
利益冲突无
