脑脊液酶学参数检测对开颅手术后颅内感染的临床意义*
2020-08-04戴雯吴嘉汪俊军洪骏东部战区总医院临床检验科南京210002
戴雯,吴嘉,汪俊军,洪骏(东部战区总医院临床检验科,南京 210002)
颅内感染是神经外科开颅手术后的常见并发症之一,发生率为0.8%~8.9%[1-2],并具有较高的病死率及致残率。因此,准确地诊断颅内感染以便及早开展相关治疗是改善该类患者预后的重要举措。目前,颅内感染的诊断包括临床症状和实验室检查,后者主要指脑脊液和血液检测。血液检测易受机体其他病变及抗菌药物应用的影响,无法直接反映颅内情况;脑脊液细菌培养是诊断颅内感染的金标准,但其检测方法耗时长。有研究显示,患有某些神经系统疾病时,脑脊液的酶活性如乳酸脱氢酶(LDH)和腺苷脱氨酶(ADA)亦随之发生改变,脑脊液酶学参数检查对于中枢神经系统疾病的筛查至关重要[3]。本研究旨在分析开颅手术后颅内感染的患者脑脊液酶学参数以及炎症指标的水平,筛选出敏感性及特异性较高的酶,并评估其临床筛查价值,以期为开颅手术后颅内感染的诊断提供参考。
1 材料与方法
1.1研究对象 选取2019年1月至6月东部战区总医院神经外科行开颅手术后并发颅内感染患者53例为感染组,选取同期医院行开颅手术且无颅内感染患者23例为非感染组。感染组男32例,女21例,年龄(49.8±16.0)岁;非感染组男11例,女12例,年龄(51.9±11.8)岁。感染组和非感染组两组间年龄、性别均具有可比性。颅内感染诊断标准[4]:(1)存在呕吐、头痛、高热及脑膜刺激征阳性等临床症状;(2)脑脊液中糖定量<2.25 mmol/L、蛋白质定量>0.45 g/L、 白细胞(WBC)>10×106/L,外周血WBC>10×109/L;(3)有脑脊液漏、脑室引流置管时间长等感染因素;(4)脑脊液细菌培养阳性。其中满足条件4者可直接诊断为颅内感染,脑脊液细菌培养阴性者需同时满足条件1~3。
1.2主要仪器及试剂 全自动生化分析仪(日本Hitachi公司),全自动干式生化分析仪(美国强生公司),改良牛鲍氏计数板、显微镜(日本奥林巴斯公司);丙氨酸氨基转移酶(ALT)、天门冬氨酸氨基转移酶(AST)、γ-谷氨酰基转移酶(GGT)、酸性磷酸酶(ACP)检测试剂盒(北京利德曼公司),肌酸激酶(CK)、肌酸激酶同工酶(CK-MB)检测试剂盒(四川迈克公司),LDH、谷氨酸脱氢酶(GLDH)检测试剂盒(英国朗道公司),ADA检测试剂盒(南京汇标公司),α-羟丁酸脱氢酶(α-HBDH)检测试剂盒(上海执诚公司),超敏C反应蛋白(CRP)检测试剂盒(日本关东化学株式会社),脑脊液总蛋白(TP)、葡萄糖(Glu)、脑脊液氯(Cl)检测试剂盒(美国强生公司),瑞氏染液(珠海贝索公司)。
1.3标本采集 由临床医师采集患者脑脊液标本。细胞计数分类使用EDTA-K2抗凝标本,采集2 mL,充分混匀后待测;生化检测标本使用分离胶促凝管,采集2 mL,3 500 r/min离心5 min,分离上清液待测。
1.4方法 按照检测试剂盒说明书进行操作。用全自动生化分析仪检测酶学指标:ALT、AST、GGT、ACP、CK、LDH、GLDH、ADA、α-HBDH以速率法分析,CK-MB以免疫抑制法分析,CRP以免疫比浊法分析,TP、Glu以终点法分析,Cl以电势检测法分析。WBC计数以计数板、显微镜人工计数,中性粒细胞(NEUT)分类以瑞氏染液显微镜人工镜检分类。
1.5统计学分析 数据分析用SPSS 16.0软件进行。数据分析前均采用Kolmogorov-Smirnov法检验其分布特征,正态分布数据以均数±标准差表示,偏态数据以中位数(百分位数)[M(P25,P75)]表示。正态分布计量资料两组间比较采用独立样本t检验;偏态分布计量资料两组间比较采用Mann-WhitneyU检验。用ROC曲线计算待考察指标的曲线下面积(area under curve,AUC)、诊断界值(cut-off)及其敏感性、特异性。采用二元Logistic回归分析待考察指标的预测概率以计算多指标的联合诊断性能。以P<0.05为差异有统计学意义。
2 结果
2.1开颅手术后颅内感染组和非感染组脑脊液检查结果比较 与非感染组相比,感染组脑脊液酶学参数AST、LDH、CK、CK-MB、α-HBDH、ADA、ACP、GLDH、 GGT均升高,差异有统计学意义(P<0.05),ALT在2组间差异无统计学意义(P>0.05);炎症指标CRP、WBC、NEUT以及TP、Cl也升高,差异有统计学意义(P<0.05),而Glu在2组间差异无统计学意义(P>0.05)。见表1。
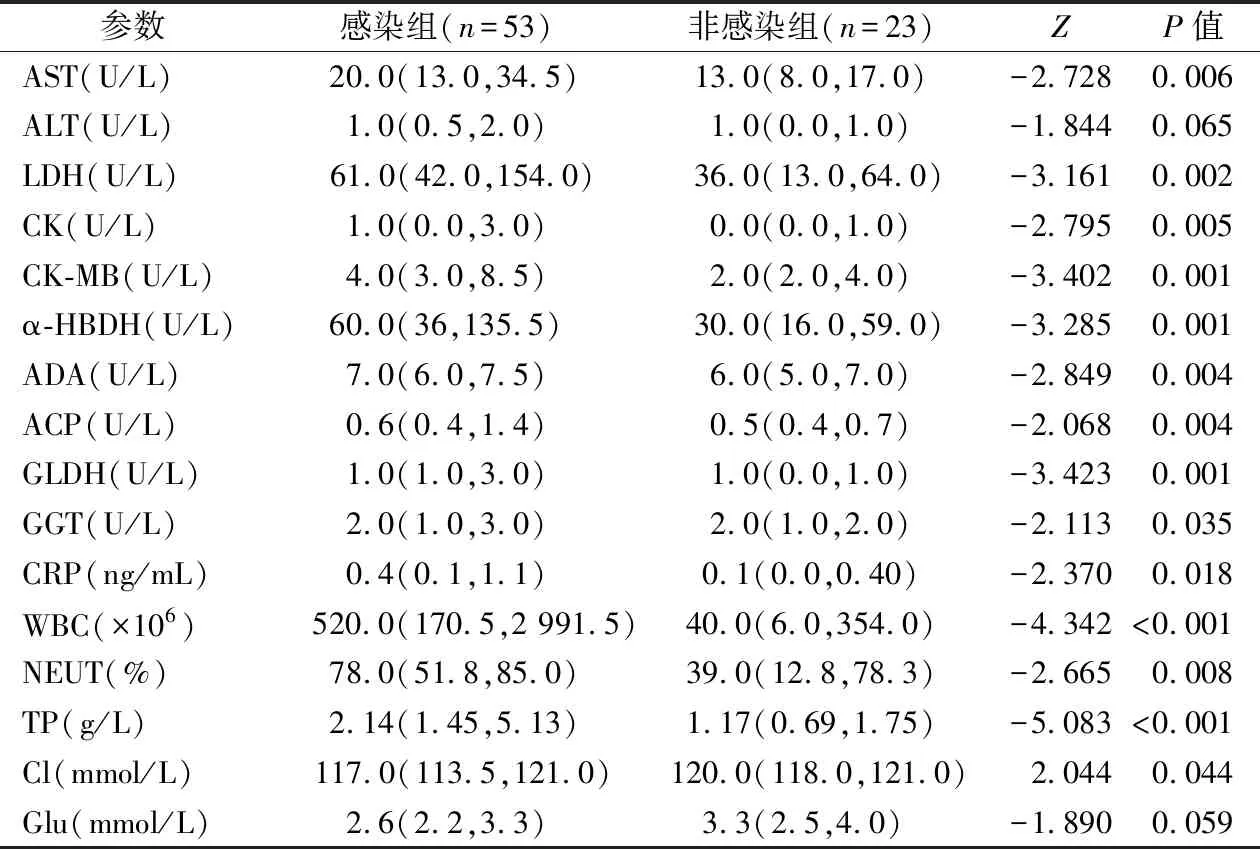
表1 开颅手术后颅内感染组和非感染组脑脊液检查结果比较[M(P25,P75)]
2.2ROC曲线分析 LDH、CK-MB、α-HBDH、GLDH的AUC均大于0.700;敏感性以ADA最高,为90.6%;特异性以ACP最高,为95.7%。脑脊液炎症指标WBC、NEUT和TP的AUC均大于0.700,但三者敏感性较低,特异性以TP最高,为92.9%,WBC和NEUT的特异性分别为85.7%和71.4%。见表2。
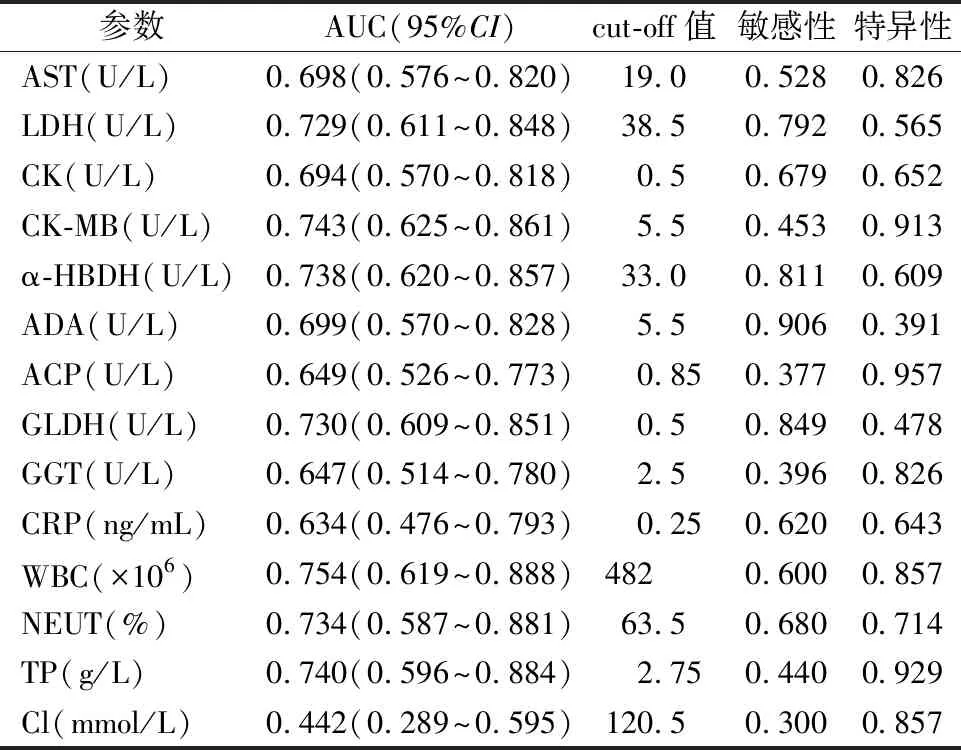
表2 各参数区分开颅手术后颅内感染的ROC曲线分析
2.3脑脊液酶学参数及常规指标的联合诊断价值 联合AUC大于0.700的4种酶学参数LDH、CK-MB、α-HBDH、GLDH,其诊断开颅手术后颅内感染的AUC可提升至0.772;进一步联合敏感性最高的ADA和特异性最高的ACP,其诊断AUC可提升至0.795;再进一步联合炎症指标WBC、NEUT和TP,其诊断AUC可达到0.851。见图1。
3 讨论
临床常用的脑脊液细胞学检查如WBC计数及NEUT分类,依赖于检验者的水平和经验,主观性较强,且敏感性不高,本研究结果显示敏感性分别为60.0%和68.0%,与袁训辉等[5]研究结果一致。脑脊液生化检查包括TP、Glu、Cl等指标[6]。本文结果显示TP和Cl在诊断颅内感染的敏感性较低,分别为44.0%和30.0%;特异性较高,分别为92.9%和85.7%,而Glu在感染组与非感染组间差异无统计学意义,与其他报道不一致,可能由于临床在开颅手术后预防性应用抗菌药物或处于颅内感染早期,导致Glu变化不明显。脑脊液细菌培养是诊断颅内感染的金标准,本研究纳入感染组的53例患者中,仅13例脑脊液培养阳性。因此,临床亟需敏感性、特异性均较好的颅内感染鉴别诊断指标。
脑脊液中的酶有20多种,由于血脑屏障的完整性,脑脊液内酶浓度远比血清内酶浓度低。汪春雷等[7]发现,脑膜炎和脑积水患者脑脊液中ADA明显升高,且能在早期从脑脊液中检测到。王晓平等[8]研究发现,脑脊液LDH活性很低,约为血清中的10%,当脑脊液LDH出现显著上升,说明脑实质细胞有广泛坏死。本研究中,AST、LDH、CK、CK-MB、α-HBDH、ADA、ACP、GLDH、GGT均显著升高,可能由于患者颅脑受到损伤或脑出血时,脑组织被破坏导致细胞结构发生改变,细胞解体破坏,细胞内部分酶(如AST、CK、CK-MB、ADA、ACP及GGT)溢出,此时脑损伤会使脑脊液的酶清除能力下降,酶随着脑脊液的增加而增加;当机体颅内发生感染时,可导致颅内压升高,脑血流量降低,造成脑组织缺血缺氧,糖酵解作用增强,致病菌生长,脑组织炎性水肿,生成乳酸的活性增强,从而导致LDH、α-HBDH及 GLDH升高。
通过ROC曲线分析结果显示,脑脊液酶学参数LDH、CK-MB、α-HBDH、GLDH等诊断颅内感染的敏感性和特异性均较高,其AUC大于0.700;联合上述4种酶学参数诊断开颅手术后颅内感染的AUC可提升至0.772;进一步联合敏感性最高的ADA和特异性最高的ACP,其诊断AUC可提升至0.795;再进一步联合炎症指标WBC、NEUT和TP,其诊断AUC可达到0.851。可见通过联合脑脊液酶学参数和炎症指标的检测,可进一步提高对开颅手术后颅内感染的筛查性能。
