妊娠期糖尿病和妊娠期高血压对围生儿妊娠结局的影响
2020-07-28夏泳刘晓云袁媛栾家杰葛丹丹
夏泳 刘晓云 袁媛 栾家杰 葛丹丹
妊娠期糖尿病(GDM)及妊娠期高血压病(HDCP)是对母婴影响较大且是妊娠期特有的两种妊娠合并症,可导致多种产科及围产儿并发症的发生,增加母婴死亡的风险,严重影响母婴的健康。临床研究表明,GDM患者发生HDCP的风险是正常妊娠者的2~5倍,且两者相互影响、相互促进,可显著增加妊娠不良结局的发生率[1]。本文分析这三种情况对围生儿不良妊娠结局的影响及其风险率,以期为母婴安全的保障与健康政策的制定,提供理论依据。
1 资料与方法
1.1 临床资料 选择2016年1月至2017年12月本院妊娠期检查和住院分娩的孕产妇,按照无高血压糖尿病(正常组)、患有妊娠期糖尿病(GDM组)、患有妊娠期高血压(HDCP组)、同时患有妊娠期糖尿病和妊娠期高血压(GDM合并HDCP组)分组,每组按照住院号随机抽取100例,共抽取400例。纳入标准:(1)孕产妇年龄在>20岁;(2)单胎分娩的孕产妇;(3)孕产妇入院体重、身高、妊娠结局等资料完整;(4)排除孕前有严重并发症、患有自身免疫性疾病、心脏病、孕前患有慢性病及家族遗传病者。调查对象年龄20~48 岁,平均年龄(29.7±5.1)岁。孕周为(37.1±3.1)周,由专业人员对孕产妇进行血糖和高血压的测量,妊娠期糖尿病、妊娠期高血压诊断标准参考人民卫生出版社第8版《妇产科学》。
1.2 统计指标 围生儿不良妊娠结局指出现巨大儿、低出生体重儿、围生儿死亡之一的妊娠结局均定义为围生儿不良妊娠结局。出生新生儿体重≥4000g称为巨大儿。出生新生儿体重<2500g的称低出生体重儿。围生儿死亡指自产妇怀孕第28周起至新生儿出生后1周内发生的死亡。高龄妊娠采用国际妇产科联盟(FIGO)的定义将分娩年龄≥35周岁的妊娠。
1.3 统计学方法 采用SPSS 21.0和R语言7.0进行统分析,采用方差分析、卡方检验分析4组孕产妇在一般情况、围生儿妊娠结局、其他妊娠情况方面的差异,使用二元logistics回归模型分析4组妊娠情况对围生儿妊娠结局的影响,同时使用Nomogram图对不良妊娠结局的风险进行测量,Nomogram其基本原理是建立在回归模型的基础上,计算出各影响因素对结果变量的贡献度,给出每个影响因素的影响评分,然后再将各个评分相加得到总评分,最后通过总评分与结局事件发生概率间的函数转换,计算出该个体结局事件的预测值[2]。以是否发生围生儿不良结局为因变量,在logistics回归模型分析的基础上,应用R语言软件进行Nomogram分析,计算4组妊娠情况的评分,以及对应的风险率范围。
2 结果
2.1 孕产妇及围生儿一般资料比较 4组孕产妇在是否高龄、围生儿体重方面差异有统计学意义(P<0.05),所有围生儿体重为(3129±742.63)g,而所有孕产妇在入院时BMI为28.71±4.39,4组比较差异无统计学意义(P>0.05)。见表1。
表1 妊娠期糖尿病和妊娠期高血压一般情况分析()
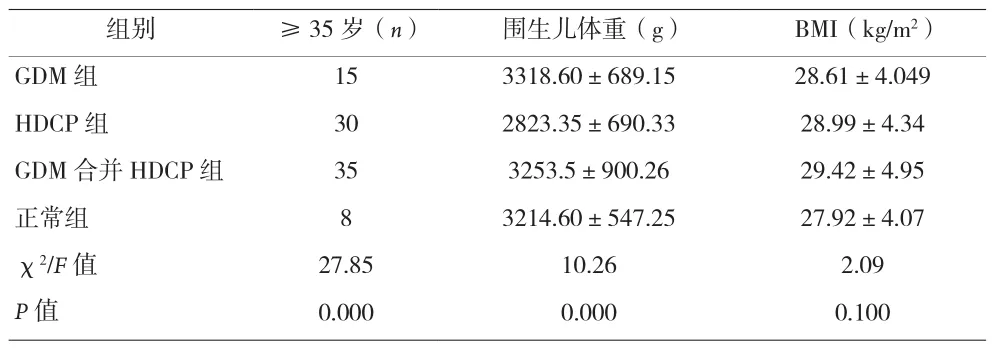
表1 妊娠期糖尿病和妊娠期高血压一般情况分析()
组别 ≥35岁(n) 围生儿体重(g) BMI(kg/m2)GDM 组 15 3318.60±689.15 28.61±4.049 HDCP 组 30 2823.35±690.33 28.99±4.34 GDM合并HDCP组 35 3253.5±900.26 29.42±4.95正常组 8 3214.60±547.25 27.92±4.07 χ2/F值 27.85 10.26 2.09 P值 0.000 0.000 0.100
2.2 孕产妇GDM、HDCP对围生儿不良结局影响的分析 4组孕产妇在对巨大儿、低出生体重儿、不良妊娠结局比较时差异有统计学意义(P<0.05),而围生儿死亡比较差异无统计学意义(P>0.05)。见表2。

表2 妊娠期糖尿病和妊娠期高血压对围生儿妊娠结局的影响(n)
2.3 孕产妇GDM、HDCP对其他妊娠情况的影响 4组孕产妇在其他妊娠情况比较时发现脐带绕颈、早产、甲状腺功能亢进、剖宫产、胎膜早破差异有统计学意义(P<0.05)见表3。
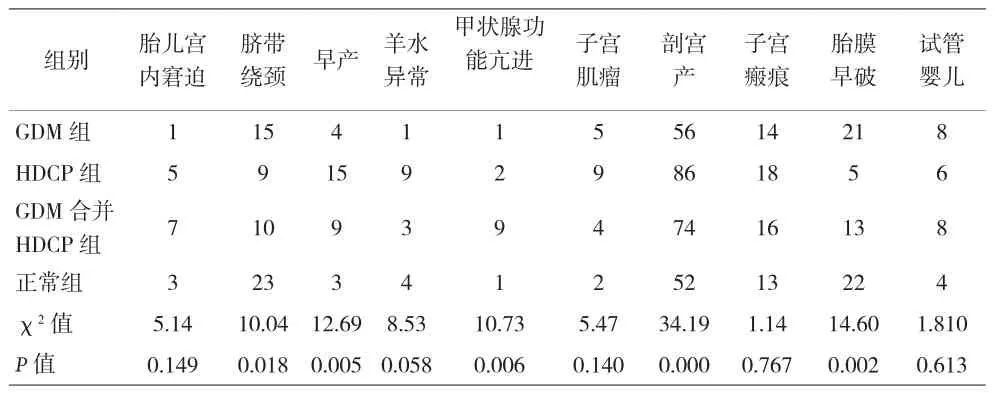
表3 GDM、HDCP对其他妊娠情况的影响(n)
2.4 未调整年龄和调整年龄等因素GDM、HDCP对妊娠结局的影响 未调整年龄等因素时,GDM、HDCP及GDM合并HDCP造成围生儿不良妊娠结局的危险性高于正常组(OR=1.88,OR=2.79,OR=3.77),且差异有统计学意义(P<0.05),在调整年龄等因素后,GDM合并HDCP组差异仍有统计学意义。而GDM合并HDCP对围生儿妊娠结局的OR值变大(OR=1.87,OR=1.98,OR=3.98)。见表 4。

表4 未调整年龄和调整年龄等因素妊娠期糖尿病和妊娠期高血压对围生儿不良妊娠结局的影响
2.5 高龄妊娠状态下GDM、HDCP发生围生儿不良妊娠结局的风险 应用nomogram分析,正常组发生不良妊娠结局的风险<15%,GDM组发生不良妊娠结局的风险为26%,HDCP组发生不良妊娠结局的风险为31%,GDM合并HDCP组发生不良妊娠结局的风险为36%,可见孕产妇妊娠时同时患有高血压和糖尿病会增加发生不良妊娠结局的风险。高龄产妇(35~48岁)合并正常组、GDM组、HCDP组、GDM合并HDCP组导致不良妊娠结局的风险明显增加,分别为(16%~23%;33%~39%;38%~46%;44%+)。由此可知,高龄妊娠会明显增加孕产妇发生围生儿不良妊娠结局的风险。

注a:无妊娠期高血压和妊娠期糖尿病;b:妊娠期高血压;c:妊娠期糖尿病;d:同时患有妊娠期高血压和妊娠期糖尿病
3 讨论
妊娠期糖尿病发病率在逐年上升,平均发病率已达6.6%[3-4]。国内外较多研究均表明GDM增加母体自然流产、产后出血、妊高症、妊娠后发展为2型糖尿病的风险,而使胎儿发生宫内窘迫、生长受限、畸形、巨大儿、胎死宫内等的风险增加[3,5]。这是由于孕妇机体出现胰岛素抵抗,机体不能适应而导致血糖增高,从而出现GDM或原有糖尿病病情的加重[6],而母体糖代谢的异常导致胎儿躯干过度发育,产生巨大儿,同时糖代谢的异常也会引起高胰岛素血症的产生,使胎儿的耗氧量增加,肺成熟延迟,出现宫内窘迫、新生儿窒息甚至死亡[7-8]。因此加强孕妇血糖的监测及对患有GDM的孕妇治疗显得尤为重要。同时HDCP是导致围生儿不良妊娠结局产生的原因之一,且导致该结果产生的风险为31%。相关研究表明患有HDCP的孕产妇全身小动脉发生痉挛,易导致子宫、胎盘血流量减少、胎盘功能受损,进一步影响胎儿对氧和营养物质的摄取,使胎儿生长受限,造成早产、新生儿窒息、围生儿死亡等妊娠不良事件的发生[9-10]。有研究进一步表明妊高症患者病情越严重新生儿出生体重就会越低[11]、新生儿窒息率及围生儿死亡率高[12]。而目前临床上对其行之有效的办法是提前终止妊娠,而最常用的方式就是剖宫产。
本资料结果显示,孕妇患有GDM合并HDCP会有更大的风险产生不良妊娠结局,且风险值达到36%。相关临床研究也发现,GDM患者比一般健康妊娠者更易发生HDCP,胰岛素抵抗、高血糖、肥胖等可能是GDM易并发HDCP的重要原因,两者相互影响使病情更为复杂,严重影响母婴的健康与预后[13-14]。本资料结果还提示,高龄妊娠会增加GDM、HDCP、GDMH合并HDCP发生不良妊娠结局的风险,这是由于随着女性年龄的增加,各个器官功能的减退,生育能力也随之减退,增加各种孕妇妊娠合并症的发生率[15],包括GDM、HDCP、产后出血、胎盘早剥、前置胎盘等,也加大围生儿出现低出生体重、巨大儿、畸形、窒息等风险[16]。
GDM和HDCP这两种妊娠期特有的妊娠合并症,目前尚无有效的治疗方法,只能预防。而高龄妊娠加上GDM、HDCP及GDM合并HDCP使围生儿出现不良妊娠结局的风险加大,应该对高危人群进行合理干预,提高母婴健康水平。
