宫颈锥切术对Ⅲ级宫颈上皮内瘤样病变的诊断与指导治疗作用的疗效分析
2020-07-23季滢
季滢
【摘 要】 目的:分析宫颈锥切术对Ⅲ级宫颈上皮内瘤样病变的诊断与指导治疗作用的疗效。方法:选取本院2017年5月至2019年5月30例通过阴道镜活检已诊断为宫颈上皮内瘤样病变患者,全部行宫颈锥切术,并于术后送检予以组织病理学检测,分析其诊断与指导治疗的作用。结果:通过宫颈阴道镜下多点活检与宫颈锥切术的病理诊断结果进行记录与对比,有18例患者结果相符,有12例患者结果不符。结论:宫颈锥切术对Ⅲ级宫颈上皮内瘤样病变的诊断与指导治疗作用的疗效确切,对于隐匿性的宫颈病变的漏检有效避免,并为进一步的治疗提供重要的诊断基础。
【关键词】 宫颈锥切术;Ⅲ级宫颈上皮内瘤样病变;诊断
对流行病学调查研究发现,宫颈癌在女性癌瘤当中的发生率极高,仅次于乳腺癌,而且其增长速度达到每年3%,对女性身心健康产生极大影响[1]。因此早期准确的诊断对于其治疗的指导作用至关重要。子宫宫颈上皮内瘤样病变指的是与宫颈浸润癌有关的所有癌早期病变的统称,它与宫颈癌的产生有着密切联系,可对子宫颈癌发生、发展的整个过程全面反映[2]。本研究结合本院通过阴道镜活检已诊断为宫颈上皮内瘤样病变患者,全部行宫颈锥切术,并于术后送检予以组织病理学检测,分析其诊断与指导治疗的作用,现作如下报告。
1 资料与方法
1.1 临床资料
选取本院2017年5月至2019年5月30例通过阴道镜活检已诊断为宫颈上皮内瘤样病变患者,全部行宫颈锥切术,并于术后送检予以组织病理学检测。纳入标准:患者均伴有接触性出血、月经期及白带异常等临床表现。排除标准:存在自身免疫系统疾病,严重心、肺、肝、肾等功能异常患者及不适宜手术的患者。患者年龄25~68岁,平均(38.13±10.27)岁,其中有10例患者有生育的要求。本研究已获得医院伦理委员会批准。
1.2 方法
1.2.1 阴道镜下多点活检 为患者行阴道镜下多点活检,手术前告知患者应将膀胱排空,再取膀胱截石位。采用阴道窥视器放置其中,将宫颈阴道部充分暴露,对分泌物与黏液等使用棉球予以擦拭,再对患者的宫颈形态、大小细致观察,尤其对于是否存在糜烂或赘生物等应关注。将浓度3%的醋酸溶液对宫颈表面进行涂刷后,对宫颈表面再次观察,同时适当旋转直至最佳画面时予以冻结。然后使用碘液涂刷宫颈观察宫颈上皮着色情况,再次将病变的范围、染色区域冻结图像。最后使用活检钳将病变部位的组织钳取3~5块,再放置于浓度10%的福尔马林溶液中冻结,送到病理检验科室进行下一步的病理检查。
1.2.2 宫颈锥切术 为患者行宫颈锥切术,手术前告知患者应将膀胱排空,再取膀胱截石位。宫颈充分消毒后,采用2%利多卡因于宫颈6点、12点位置实施局部麻醉,经碘试验将病变区域显示出后,选用30~40w功率环形电圈自宫颈12点位置切入,360°旋转完整切除锥形标本,如有必要可补切周边与基底。对于Ⅲ级宫颈上皮内瘤样病变患者深度为2.0~2.5cm,以超出碘示区外侧5mm为宜。对于Ⅱ级宫颈上皮内瘤样病变患者深度为1.5~2.0cm,以超出碘示区外侧3mm为宜。对于Ⅰ级宫颈上皮内瘤样病变患者深度为1.5cm,以超出碘示区外侧1mm为宜。切下的标本予以标记并送病理检查。
以上患者在手术后均应采取抗生素以预防感染,告知患者术后禁止盆浴及性生活等行为。
1.3 观察指标
对患者分别进行宫颈阴道镜下多点活检与宫颈锥切术的病理诊断结果进行记录并对比。
1.4 数据处理
采用SPSS 19.0统计学软件对研究数据作分析,计数资料(诊断结果)以例数(%)表示,χ2检验组间对比,P<0.05为组间对比结果存在统计学差异。
2 结果
2.1 病理诊断结果对比
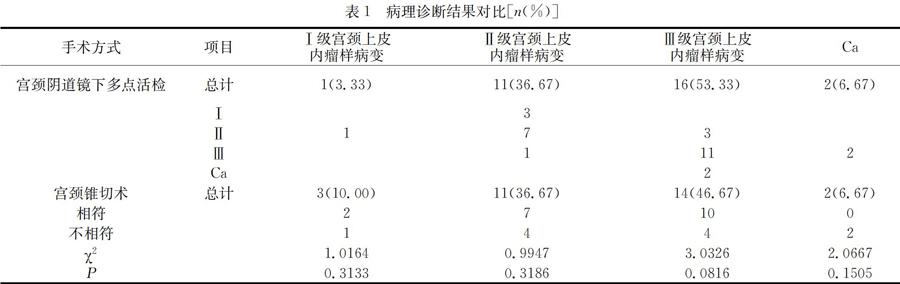
对患者分别进行宫颈阴道镜下多点活检与宫颈锥切术,并对其病理诊断结果进行记录并对比,以宫颈锥切术为准,与阴道镜多点活检病理诊断结果相比可以看出,有18例患者结果相符,有12例患者结果不符。详见表1。两组之间不具有统计学意义(P>0.05)。
3 讨论
宫颈上皮内瘤样病变属于宫颈的癌前病变,诱发因素包括性生活不洁,免疫力下降及HPV感染等[3]。有資料显示,宫颈上皮内瘤样病变的发生率逐年增长,并呈现出愈加年轻化的态势,同时发达国家的疾病发生率明显低于发展中国家,原因在于发达国家对于该病的诊断更为关注,手段更为完善,这也从另一角度说明及时准确的筛查对治疗效果的保障具有积极意义[4]。宫颈病变普遍呈现中心性,宫颈阴道镜下多点活检的视野取材有限,其对于间质产生浸润得不到准确判断,并且无法获取颈管内部的病变组织,在临床诊断时可能存在漏检情况。当检查结果不准确、不理想时,还需进行颈管搔刮,防止漏诊的发生率。临床中宫颈病变呈现多样性、中心性,然而阴道镜多点活检视野取材有限,对于间质是否存在浸润难以作出正确的判定,累及腺体深度,颈管受累情况,因此出现漏诊。而宫颈锥切术对病灶有效进行切除的同时,为临床提供准确完整的病理诊断结果,对宫颈上皮内瘤变的级别尽可能更早作出判断分析,而且宫颈锥切术无需电燃烧边缘,可将最原始的标本提供于临床诊断[5]。临床以往采用的冷刀锥切术术后发生宫颈粘连、术后出血等并发症的概率较高,同时恢复的时间较长,手术方式相对复杂,临床应用具有一定的局限性,因此在本研究锥切期间对电刀设置进行改良,将其定为30~40W喷雾,采用滑动切割法轻触宫颈组织表面将宫颈切除,效果明显更为提升。
通过宫颈阴道镜下多点活检与宫颈锥切术的病理诊断结果进行记录与对比,有18例患者结果相符,有12例患者结果不符。综上所述,宫颈锥切术对Ⅲ级宫颈上皮内瘤样病变的诊断与指导治疗作用的疗效确切,对于隐匿性的宫颈病变的漏检有效避免,并为进一步的治疗提供重要的诊断基础。
参考文献
[1] 郭英会.冷刀锥切术与高频电波刀环切术治疗宫颈上皮内瘤样病变临床效果比较[J].河南医学研究,2017,26(08):1465-1466.
[2] 胡艳军,杨永妮.宫颈锥切术诊治宫颈上皮内瘤样变Ⅲ级临床分析[J].临床医学研究与实践,2017,02(04):79-80.
[3] 康亚.改良宫颈锥切术对宫颈上皮内瘤变Ⅲ级患者术中出血量及术后并发症发生率的影响[J].临床研究,2017,25(08):35-36.
[4] 王爱玲,翟晓玲.宫颈上皮内瘤变Ⅲ级患者宫颈锥切术后人乳头瘤病毒感染的诊断及治疗[J].中国老年学杂志,2018,38(01):124-126.
[5] 刘枫.宫颈冷刀锥切术和全子宫切除术对宫颈上皮内瘤变Ⅲ级合并高危型人乳头瘤病毒阳性患者治疗结局的影响[J].世界临床医学,2017,11(02):41,44.
