胃癌患者术前胃镜活检病理与外科术后病理的差异分析
2020-07-22牛蕾
牛 蕾
(阜新市中心医院病理科,辽宁 阜新 123000)
胃癌是一种临床上比较多见的消化系统恶性肿瘤,位于人们的健康与生命安全都有严重的威胁。胃癌在早期阶段,其临床症状并不十分明显,进而加大了确诊难度,大部分的患者在胃癌确诊时往往处于晚期,必须接受切除手术治疗,但术后患者的存活率不高,多低于50%[1]。近年来,随着生活节奏不断加快,饮食结构与生活习惯的变化,更大的影响了人们的健康生活,而胃癌的发病率也呈现出逐年增高的趋势。为了尽早发现并及时治疗胃癌,减少胃癌的不利影响,深入进行早期胃癌的诊断和治疗研究具有非常重要的意义。在临床治疗过程中,针对怀疑为上消化道疾病的患者,应该做好相应的胃镜检查及病理送检,从而早期检测、发现胃癌,而胃镜检查及病理送检也已经被临床医学重视和认可[2]。基于此,本次研究以本院2018年1月至2019年4月收治的行胃大部分切除术疑似胃癌患者80 例作为研究对象,探讨了胃癌术前胃镜活检病理与术后病理诊断之间的差异,以期提高临床诊断率,为临床治疗提供更为可靠的依据。现结果报道如下。
1 资料与方法
1.1 一般资料:选择本院2018年1月至2019年4月收治的行胃大部分切除术的疑似胃癌患者80 例为研究对象,所有患者手术前接受胃镜活检病理,并在术后行病理诊断。所有患者均知情同意,并且签署知情通知书。对照组患者中,男性和女性患者分别为43例,女37例,年龄最小为32岁,最高为75岁,中位年龄56岁;发病部位:33例贲门小弯侧者,37例胃体者,10例胃角者。
1.2 方法:①胃镜活检:采用电子胃镜检查仪(GIF-2901型)对患者进行检查,内镜进入到受检者消化道后,逐步对患者依次进行食管、胃底、胃体、胃窦和十二指肠球部与降段黏膜的观察,根据胃镜诊断检查患者的胃黏膜是否有形态上的改变,有无突出性肿块,若某些组织部位无法通过肉眼进行判断,则采取胃黏膜活检。根据患者病情,选择相应的活检部位:若隆起型早期胃癌者,将隆起处去除采集基底部、顶端部组织细胞用于活检;若为胃黏膜下病变,则采集黏膜中央凹陷部位组织细胞用于活检,采集溃疡周围组织细胞用于活检。送检组织样本常规切片、染色、制片,镜下观察浸润与分化的程度,评估细胞形态学改变,有无转移等,参照相关标准作出诊断。②术后病理诊断:规范采集组织样本材料,若样本直径<1.0 cm,则可以全部取材,若病灶直径在1.0 cm及以上则对典型部位取材,使用40 g/L多聚甲醛对标本固定,常规石蜡包埋,制定成切片并染色(染色剂苏木素-伊红),置于显微镜下观察,并记录结果,包括肿瘤组织分化情况、细胞学形态结构、病理组织类型、浸润程度、有无转移等。明确为早期胃癌的病理结果,提出诱发胃癌的原因,针对不同部位的诊断差异性进行分析和评价。
1.3 观察指标:①术前胃镜活检病理与术后病理诊断的差异:统计胃癌患者的确诊率、疑似检出率;确诊率:胃镜病理活检结果,包括标本组织细胞学形态、血流情况及分化程度与术后病理诊断标准相符合,确诊为胃癌;疑似率:不完全符合的判断,如仅有部分异常,为疑似胃癌,需再次取样排查的,完全不符合(无任何指标异常)的排除[3]。②病理类型比较:病理类型有管状腺癌、黏液腺癌、乳头状腺癌、印戒细胞癌。③分化程度:分化型和分化不良型。④将术后病理诊断结果作为“金标准”,统计术前胃镜活检的敏感度、v特异度、准确度,以及阳性/阴性预测值。同时,分析两种检验方法结果之间的一致性[4]。
1.4 统计学方法:采用SPSS20.0进行处理和统计分析,计数资料采用(n,%)表示,两种方法之间比较行χ2检验,P<0.05表示差异具有统计学意义;采取Kappa检验进行诊断结果一致性分析,Kappa<0.4、0.4~0.7、>0.7分别判定为一致性差、中、良。
2 结果
2.1 术前胃镜活检与术后病理结果比较:80例疑似胃癌患者,经术后病理确诊为胃癌者69例(86.25%),排除胃癌11例(13.75%)。69例确诊为胃癌的病例,包括胃乳头状腺癌29例、胃管状腺癌24例,胃黏液腺癌9例,胃印戒细胞癌7例。经术前胃镜活检病理结果显示胃癌者66例(82.5%),排除胃癌14例(17.5%)。66例胃癌者中术后病理确诊65例,1例排除;14例胃镜活检病理非胃癌者经术后病理确诊4例为胃癌。以术后病理结果为金标准,术前胃镜活检病理灵敏度为94.20%(65/69),特异度为90.91%(10/11),准确度为93.75%(75/80),阳性预测值为98.48%(65/66),阴性预测值71.43%(10/14)。见表1。通过一致性分析,两种检验方式下结果之间的一致性良好,Kappa值=0.811。
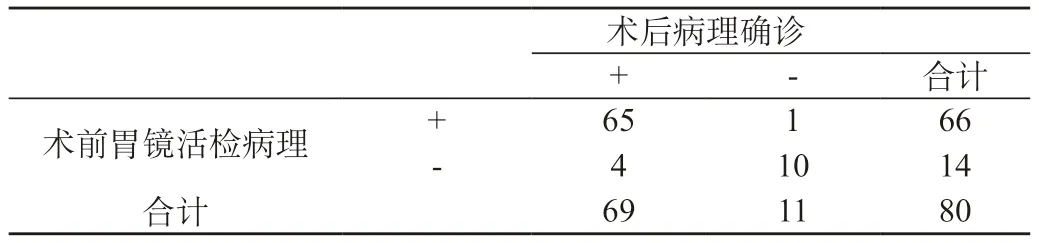
表1 术前胃镜活检与术后病理结果比较
2.2 不同病理分型胃癌诊断符合率比较:术前胃镜活检病理结果与术后病理结果比较,不同病理分型胃癌诊断差异均无统计学意义(P>0.05)。见表2。

表2 不同病理分型胃癌诊断符合率比较
2.3 分化结果比较:术前胃镜活检病理显示病理分化43.75%(35/80),分化不良56.25%(45/80)与术后病理分化60.00%(48/80),分化不良40.00%(32/80)比较显示差异有统计学意义(P<0.05)。
3 讨论
胃癌属于消化系统恶性肿瘤中常见的一种,死亡风险极高,居于恶性肿瘤致死病例中第2位,患者健康与生命安全遭受严重的威胁[5]。胃大部分切除术为胃癌根治的主要方法,也是唯一根治手段,通过切除病灶以减缓肿瘤的进展速度,延长患者生存期,提高生存质量。手术之前,为了手术方案更加有效,需要对胃癌作出准确的诊断,以明确病情[6],为手术治疗提供依据。
胃癌早期阶段临床症状并不明显,也不典型,因此容易被患者忽视,加上早期诊断难度较大,因此容易错过最佳治疗时期,等到患者确诊时,肿瘤往往已经发展到中晚期,尽管症状明显,易于诊断,但治疗效果和预后较差,因此,提高胃癌早期诊断率和诊断准确性十分重要[7]。
外科术后病理诊断为现阶段胃癌诊断的金标准,是在术后对患者术中切除的病变组织进行免疫组化病理检查,明确病理改变,也是胃癌的最终诊断方法,但由于需在外科手术之后进行,因此无法为患者手术方案的制定提供意见,因此寻找有效的术前诊断方法十分重要[8]。
随着内镜技术的发展和应用,内镜用于活检取材概率也显著提高,具有操作方便、安全等优点。而且胃镜活检病理属于术前病理诊断方法,在检查过程中经胃管放置胃镜,胃镜可视下采集病变组织标本,然后进行病理检查。相关研究指出,胃镜下采集病变组织标本可有效率、准确率较高,为明确患者病情提供依据,同时术前可对胃癌作出病理分型和鉴别。另外,胃镜活检病理无需作切口,因此患者遭受的机体创伤较小,患者接受度高[9]。
本次研究结果显示,术前胃镜活检病理灵敏度为94.20%,特异度为90.91%,准确度为93.75%,阳性预测值为98.48%,阴性预测值71.43%。一致性分析,两种检验方式一致性良好,Kappa值为0.811。术前胃镜活检病理结果与术后病理结果比较,不同病理分型胃癌诊断差异均无显著差异,但术前胃镜活检病理显示病理分化43.75%,低于术后病理结果60.00%。结果充分说明术前胃镜活检病理可灵敏检出胃癌,并且鉴别区分病理分型,但分化结果的鉴别存在一定的局限,并且无法完全准确地观察到所有的病变组织,这就要求在胃镜下采集活检样本时尽量多点取样,保证样本量,并覆盖到病灶周边组织[10]。
胃癌术前胃镜活检与术后病理诊断结果具有一定的差异,但术前胃镜活检的敏感性较高,阳性预测值较好,用于胃癌早期的诊断与防控措施的制定可提供依据,临床应用价值显著。
