未足月胎膜早破新生儿脐血MCP-1和pro-ADM水平与绒毛膜羊膜炎的相关性*
2020-07-21李惠李秋红赵越
李惠,李秋红,赵越
(秦皇岛市妇幼保健院 产科, 河北 秦皇岛 066000)
绒毛膜羊膜炎(chorioamnionitis,CAM)是病原微生物侵入绒毛膜及羊水导致的产科感染性疾病,可导致孕妇及围产儿出现严重的不良结局,早期诊断和及时治疗是降低CAM不良结局的关键手段[1]。然而,大多数CAM产妇缺乏特征性的临床症状,仅表现为病理组织学的炎症细胞侵润[2],虽有部分CAM产妇早期会表现出亚临床症状,但要到晚期才出现特征性的临床表现[3],极易造成CAM的漏诊和误诊[4]。目前未足月胎膜早破(preterm premature rupture of the membrane,PPROM)产妇CAM的诊断和临床分期主要依靠产后病理学检查,而临床常规感染标志物与CAM的相关性较差,难以为临床干预决策提供依据,故寻找能够用于辅助PPROM产妇CAM诊断和病情评价的新型标志物已成为一项重要的课题。有研究发现,胎膜早破(premature rupture of the membrane,PROM)与CAM具有密切的相关性,而且产妇的CAM发生率要明显高于足月胎膜早破(term premature rupture of membranes,TPROM)产妇,且产妇和围生儿的不良结局风险与CAM的病变程度相关[5-6]。单核细胞趋化蛋白-1(monocyte chemoattractant protein-1,MCP-1)、肾上腺髓质素前体(pro-adrenomedullin,pro-ADM)是近年来发现的与围产期宫内感染相关的新型标志物[7-8],但将上述2个指标用于PPROM产妇CAM的研究较少,本研究通过分析PPROM产妇、TPROM产妇及正常足月产妇的临床资料、妊娠结局、CAM发生率及分期的不同,并对PPROM新生儿脐血的MCP-1、pro-ADM水平与CAM的相关性进行分析,初探MCP-1、pro-ADM水平与CAM能否作为辅助PPROM产妇CAM诊断的新型标志物。
1 资料与方法
1.1临床资料
选取2017年6月—2020年6月妇产科分娩的296例PPROM产妇作为PPROM组,同期100例TPROM产妇作为TPROM组,同期100例足月胎膜完整产妇作为对照组,3组产妇均签署知情同意书并自愿参与本研究,本研究方案经医院医学伦理学委员会审查通过。所有纳入产妇均为单胎妊娠,孕期>20周,新生儿均为活产;排除合并恶性肿瘤、心脑卒中、肝肾功能不全、血液系统疾病、免疫缺陷病及严重妊娠并发症的产妇,排除胎膜破裂时间>24 h的产妇。PROM诊断标准参考中华医学会妇产科学分会产科学组制订的《胎膜早破的诊断与处理指南(2015)》[9]:经窥镜检查可见阴道内有液体积聚或有液体自宫颈口流出,阴道液pH值检测呈碱性,胰岛素样生长因子结合蛋白-1阳性,其中,孕周<37周发生PROM为PPROM,孕期≥37周发生PROM为TPROM。
1.2方法
1.2.1产妇及新生儿临床及妊娠结局 收集3组产妇的临床资料(包括年龄、孕次、孕期、分娩方式及新生儿出生时Apgar评分)及妊娠结局(产妇包括产后出血、产褥感染,新生儿包括胎儿窘迫、新生儿窒息、发育畸形及极低出生体重)。
1.2.2产妇CAM的发生情况 参考文献[10]对3组产妇的CAM发生情况进行诊断:在胎盘娩出后于其破口处垂直留取3 cm×4 cm的组织样本,甲醛固定,石蜡包埋并切片染色,置于高倍镜下进行阅片,根据中性粒细胞的浸润深度进行分期,炎症仅浸润绒毛膜板下或蜕膜层为Ⅰ期,炎症浸润至绒毛膜组织和胎儿血管为Ⅱ期,炎症浸润累及羊膜层为Ⅲ期。
1.2.3PPROM组新生儿脐带血MCP-1、pro-ADM水平 采集PPROM组新生儿的胎盘侧脐静脉血样本5 mL,在室温下静置至凝血,以3 000 r/min离心10 min分离血清,采用酶联免疫吸附法(ELISA法)检测血清MCP-1、pro-ADM水平,ELISA试剂盒均购自罗氏公司,操作步骤均依据试剂盒说明书执行。
1.3观察指标
比较3组产妇及新生儿的临床资料及妊娠结局、3组产妇Ⅰ~Ⅲ期的CAM发生率;比较PPROM组发生CAM新生儿与非CAM新生儿、发生Ⅰ~Ⅲ期CAM 新生儿的脐带血MCP-1、pro-ADM水平。
1.4统计学方法
2 结果
2.1产妇和新生儿临床资料及妊娠结局
结果显示,PPROM组产妇的孕期和新生儿出生时的Apgar评分低于TPROM组和对照组,差异有统计学意义(P<0.05);PPROM组产妇的剖宫产比例及胎儿窘迫、新生儿窒息、极低体重儿发生率均高于TPROM组和对照组,差异有统计学意义(P<0.05);PPROM组和TPROM组产妇的产褥感染发生率均高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2产妇CAM发生情况
结果显示,PPROM组296例产妇中发生CAM86例,CAM发生率高于TPROM组和对照组,差异有统计学意义(P<0.017),且3组产妇CAM分期分布的差异有统计学意义(P<0.05)。见表2。
2.3PPROM新生儿脐带血MCP-1、pro-ADM水平
结果显示,PPROM组CAM新生儿脐带血MCP-1、pro-ADM水平明显高于未发生CAM新生儿,差异有统计学意义(P<0.05,表3);随着CAM分期的升高,新生儿脐带血MCP-1、pro-ADM水平也逐渐上升,差异有统计学意义(P<0.05,表4)。
2.4PPROM新生儿脐带血MCP-1、pro-ADM水平与CAM的相关性
Spearman等级相关分析结果显示,新生儿脐带血MCP-1、pro-ADM水平与CAM分期呈正相关关系(rs=0.823、0.716,P<0.05)。
3 讨论
通过本研究结果可见,相对于正常足月和TPROM的产妇及新生儿,PPROM产妇及新生儿的不良结局发生率较高,特别是CAM、产褥感染等产科感染发生率较高,这提示了PPROM及CAM可对孕产妇和围生儿结局产生显著的不良影响。研究发现,CAM能够对孕产妇和围生儿产生多方面的不良影响[10]。对于产妇,CAM可导致宫缩乏力、产后出血及脓毒血症等,甚至导致产妇出现重要脏器功能损害甚或衰竭,还包括盆腔感染、不孕等远期不良影响[11];对于围生儿,CAM可导致胎儿多器官损害、胎儿窘迫及新生儿窒息,甚至导致围产期死亡[12]。相关研究结果显示,CAM可导致TPROM产妇不良事件发生率的明显升高,而PPROM产妇CAM的分期与新生儿宫内感染性肺炎等具有相关性,CAM的炎症程度越重,新生儿的感染程度越重、预后越差,即使是亚临床CAM也可导致剖宫产、早产、产褥感染、新生儿呼吸窘迫综合征发生率的升高和新生儿出生1 min Apgar评分及出生体质量的降低[12-13]。因此,在临床工作中,对于PPROM产妇要高度重视其发生CAM风险,对产妇的临床表现、实验室检查指标及围生儿状态进行综合评价,及时采取预防干预措施,从而达到改善产妇和围生儿结局的效果。

表1 三组产妇及新生儿临床资料及妊娠结局的比较

表2 3组产妇CAM发生情况比较[n(%)]

表3 PPROM组CAM新生儿与非CAM新生儿脐带血MCP-1和pro-ADM水平
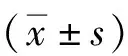
表4 PPROM组不同分期CAM新生儿脐带血MCP-1、pro-ADM水平
本研究结果还显示,相对于未发生CAM的PPROM新生儿,发生CAM新生儿脐带血中MCP-1和pro-ADM均呈现高表达,且其表达水平与CAM的分期呈正相关关系,提示这2种标志物可反映PPROM产妇CAM的发生和发展,有望作为CAM诊断和病情评价的辅助指标。在近年来的研究中,报道了脐带血及羊水中的MCP-1水平与PROM早产儿脑损伤及宫内炎症均具有相关性,在早产的产妇中可观察到血清MCP-1的表达上调,特别是感染性早产产妇的血清MCP-1水平升高更为显著,这些研究虽未针对PPROM产妇和CAM进行专题性研究,但均提示了MCP-1的过表达与早产及宫内感染有密切的相关性[7,14],本研究结果与其基本一致。MCP-1是趋化性细胞因子CC亚家族的一员,能对于单核/巨噬细胞的迁移和浸润发挥调节作用,还可诱导单核细胞和淋巴细胞等炎症相关细胞的聚集,促进炎症与免疫反应,具有特异性趋化和激活双重作用[7]。研究者已发现MCP-1在多种急、慢性炎症性疾病及肿瘤等发生、发展过程中发挥着重要的作用,在产科相关研究中,研究者发现,胚胎植入期动物模型绒毛和蜕膜组织中的MCP-1表达水平要高于胚胎发育期,这些组织中MCP-1的高表达与早期流产、复发性流产及早产等的发生机制有关,母胎界面MCP-1表达水平对于孕期的进展可能发挥着重要的调节作用,胎盘组织中的MCP-1过表达还参与了胎儿生长受限、胚胎停育及重度子痫前期等的发生过程,其机制可能均与其趋化单核细胞/巨噬细胞浸润、加剧炎症反应及诱导胎盘灌注不足等作用有关[15-18]。本研究观察到了PPROM新生儿脐带血pro-ADM的表达上调也与CAM有关,在针对产妇的相关研究中也得出了相近的结论[19],在针对危重症患儿研究中也证实了pro-ADM对于医院感染具有指示作用[8],这与本研究结果相似。肾上腺髓质素(ADM)是一种来源于血管内皮细胞和血管平滑肌细胞的肽类物质,可以与特异性受体结合发挥多重生物学作用,在妊娠期,孕妇的胎盘、绒毛膜、蜕膜及羊膜等组织均可合成并分泌ADM,研究者已发现ADM与流产、早产、妊娠期高血压疾病、妊娠合并糖尿病及胎儿生长受限等病理妊娠过程密切相关,胎盘局部的ADM过表达与孕妇的全身血管内皮功能紊乱密切相关,这可能是母体一种代偿功能,而胎盘组织的缺血缺氧改变又会促进靶基因ADM表达,从而加剧孕妇的血管损伤和脏器功能损害,进而促进妊娠并发症和产科不良结局的出现[20]。但ADM在血循环中半衰期较短,pro-ADM是ADM稳定的前体分子,能够反映血循环中的ADM 水平。本研究中观察到发生 CAM的PPROM产妇的新生儿脐带血中MCP-1、pro-ADM过表达,一方面反映了PPROM产妇胎盘炎症损害和血管内皮功能障碍的病理变化,另一方面反映了宫内感染导致的炎症反应加剧,这2方面因素的叠加导致了此类新生儿脐带血中这两种标志物的异常升高。
综上所述,PPROM可导致产妇和新生儿的不良结局和CAM的增加,发生CAM的PPROM新生儿脐带血中MCP-1、pro-ADM水平高于未发生CAM的新生儿,且其水平与CAM的分期呈正相关关系,这2个指标可作为CAM诊断和病情评价的辅助指标。
