骨髓增生异常综合征患者红细胞参数水平变化及临床意义
2020-07-17宋晓颖袁宝军崔晶晶张巧玲高利常
宋晓颖,袁宝军,崔晶晶,张巧玲,孙 静,高利常
(开滦总医院检验科,河北唐山 063000)
骨髓增生异常综合征(MDS)是一种克隆性造血干细胞疾病,其特点是造血功能低下,通常累及骨髓一系或多系,引起病态造血、无效造血及凋亡增强,可导致骨髓衰竭和急性髓系白血病[1]。MDS发病机制复杂,与骨髓造血细胞的遗传学、骨髓微环境异常及免疫失调等均有关。MDS患者临床症状通常表现为乏力、气短、面色苍白等贫血症状,严重者可出现感染、发热、出血等,并且有转化为急性髓系白血病的风险。早期全方位检测和评价MDS患者的红细胞参数变化,对MDS的诊断和疗效评估具有重要意义[2]。近年来,随着全自动血细胞分析仪的不断升级,作为常规检测项目的血常规在MDS的诊断中发挥着越来越重要的作用[3],关于联合平均红细胞体积(MCV)和红细胞分布宽度(RDW)等参数诊断血液系统疾病的研究成为热点[4-5]。最近的一项国外研究证实,RDW可作为预测不明原因血细胞减少和MDS发生的一项独立指标[6]。本研究分析了MDS不同病理分型及预后危险程度患者红细胞参数间的差异,以期为MDS的诊断提供更准确的实验室依据。
1 资料与方法
1.1一般资料 选取2014年1月至2018年12月于本院血液科就诊的MDS患者90例为MDS组,其中男49例,女41例;平均年龄(57.50±12.78)岁。按照WHO 2008版MDS分型标准,其中难治性贫血(RA)与难治性贫血伴环形铁粒幼细胞增多(RARS)共12例,为RA+RARS组;伴多系病态造血的难治性血细胞减少症(RCMD)36例为RCMD组;原始细胞过多的难治性贫血(RAEB)-1 16例为RAEB-1组;RAEB-2 26例为RAEB-2组。参考国际预后积分系统,按照MDS预后危险因素程度分级,将90例MDS患者分为低危组14例,中危-1组51例,中危-2组20例,高危组5例。同时选取同期于本院体检健康者90例为健康组,其中男48例,女42例,平均年龄(62.31±11.67)岁。纳入标准:符合MDS诊断标准的患者。排除标准:合并心脑血管疾病、肝肾功能不全、恶性肿瘤患者;妊娠期或哺乳期女性。
1.2方法 采用日本Sysmex XN全自动模块式血液体液分析仪检测所有研究对象的红细胞参数,包括血红蛋白(Hb)、MCV、平均红细胞血红蛋白含量(MCH)、平均血红蛋白浓度(MCHC)、红细胞分布宽度变异系数(RDW-CV)、红细胞分布宽度标准差(RDW-SD)。红细胞参数参考范围:Hb男性为120~160 g/L,女性为110~150 g/L,MCV为82~100 fL,MCH为27~34 pg,MCHC 为316~354 g/L,RDW-SD为37~50,RDW-CV为11~16。
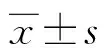
2 结 果
2.1MDS组与健康组红细胞参数水平比较 MDS组MCV、MCH、RDW-CV、RDW-SD水平均高于健康组,Hb、MCHC水平均低于健康组,差异有统计学意义(P<0.05)。见表1。
2.2不同预后危险程度组红细胞参数水平比较 不同预后危险程度组Hb、MCV、MCH水平比较,差异均有统计学意义(P<0.05)。高危组Hb水平低于其余各组,差异有统计学意义(P<0.05);中危-1组MCV、MCH水平均高于低危组和中危-2组,差异有统计学意义(P<0.05)。各组间MCHC、RDW-CV及RDW-SD水平比较,差异均无统计学意义(P>0.05)。见表2。
2.3不同病理分型组红细胞参数水平比较 RA+RARS组、RCMD组、RAEB-1组、RAEB-2组红细胞参数水平比较,差异均无统计学意义(P>0.05)。见表3。

表1 MDS组与健康组红细胞参数水平比较

表2 不同预后危险程度组红细胞参数水平比较
注:与低危组比较,aP<0.05;与中危-1组比较,bP<0.05。

表3 不同病理分型组红细胞参数水平比较
3 讨 论
MDS是一组异质性、克隆性造血干细胞紊乱疾病,其特征是临床症状多,与无效造血相关,同时具有向急性髓系白血病转化的高风险。MDS中红细胞系无效造血的机制复杂,尚不完全明确。有研究发现,MDS中MCV、MCH、RDW的增加与红细胞系发育不良、Hb的合成与分解、铁代谢及乳酸脱氢酶均有密切联系[7-8]。近年来,随着检测手段的不断更新,红细胞参数逐渐被实验室和临床所重视,并得到广泛应用,多个红细胞参数的联合检测被证实对MDS的早期诊断具有重要价值。
BASTIDA等[9]研究表明,以MCV增高为主要表现的大细胞性贫血是MDS贫血的主要特征之一;张兴桥等[10]研究发现,MDS患者MCV和RDW均增高,为大细胞不均一性贫血,提示MCV、RDW检测对MDS的诊断有较高的参考价值;此外,MDS不同亚型患者的MCV和RDW水平也存在差异[11]。有研究指出,RDW-CV可以作为判断不明原因血细胞减少的MDS的一项独立预测指标[12]。本研究中,MDS组患者的MCV、MCH、RDW-CV、RDW-SD水平均高于健康组,说明MCV、MCH、RDW-CV、RDW-SD在一定程度上能够反映MDS红细胞发育不良。赵丽等[13]研究发现,MDS患者RDW-SD、RDW-CV水平均明显高于健康组,本研究结果与其一致。BABA等[14]研究显示,RDW升高可能与MDS患者预后不良相关,但本研究中不同预后危险程度组RDW-CV及RDW-SD水平比较差异均无统计学意义(P>0.05)。高危组Hb水平低于其余各组,说明危险程度越高的MDS转化为急性白血病的风险越高,Hb降低越为明显,提示Hb合成异常导致的红细胞缺乏症可能与红细胞生成缺陷有关[15],但具体机制有待阐明。MCV能较好地反映红细胞体积的总体改变程度,MDS患者的红细胞系病态造血大多表现为巨幼样变,因此MCV水平明显高于健康组;并且中危-1组MCV、MCH水平均高于低危组和中危-2组,与谢春艳[5]的研究结果一致。本研究不同病理分型组之间红细胞参数水平比较显示,RA+RARS组、RCMD组、RAEB-1组及RAEB-2组各红细胞参数水平均无明显差异,与BABA等[14]研究结果不同,考虑可能与以下因素相关:本研究样本量较少,结果可能存在偏倚;除了排除标准外,MDS组所患的其他疾病对红细胞参数水平有影响;治疗方法及所用药物不同对红细胞参数水平有影响。因此,在后续研究中将排除上述相关影响因素,进一步研究证实。
4 结 论
目前,临床普遍根据骨髓细胞形态学、骨髓病理活检、流式细胞学及染色体核型分析等检测手段对MDS的诊断、分型及预后做出评价,但上述检测方法所需时间长,操作复杂且费用较高,在基层医院推广应用较为困难。相比之下,外周血红细胞参数检测具有方便、快速、简洁等优点,虽然目前其诊断灵敏度和特异度暂不能满足临床要求,但可将其作为MDS的辅助诊断及预后评估指标。
