2型糖尿病合并新型冠状病毒肺炎患者临床特征分析
2020-07-17赵辛元朱四民林凤平
赵辛元,李 娟,徐 魁,朱四民,林凤平*
(1.湖北科技学院临床医学院,湖北 咸宁 437100;2.咸宁市中心医院)
新型冠状病毒肺炎(简称新冠肺炎,COVID-19)是一种突发的急性呼吸道传染性疾病,已在全世界范围内流行。人群普遍易感、传染性强、病情进展迅速为其主要特点,发热、咳嗽为常见的临床症状[1]。糖尿病为常见慢性疾病,在我国发病率已超过10%,糖尿病患者更容易发生COVID-19,而在严重的COVID-19中糖尿病患者高达24%[2]。我们通过总结2型糖尿病合并COVID-19患者的临床特征,以进一步提高对它的认识。
1 资料与方法
1.1 诊断标准
COVID-19的诊断及临床分型依据国家卫健委颁布的《新型冠状病毒肺炎诊疗方案》(试行第五版修正版)临床分型,轻型:临床症状轻微,影像学未见肺炎表现。普通型:具有发热、呼吸道等症状,影像学可见肺炎表现。重型:符合下列任何一条:①呼吸窘迫,RR≥30次/分;②静息状态下,指氧饱和度≤93%;③动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300mmHg。危重型:符合以下情况之一者:①出现呼吸衰竭,且需要机械通气;②出现休克;③合并其他器官功能衰竭需ICU监护治疗。2型糖尿病的诊断依据中华医学会糖尿病学分会《中国2型糖尿病防治指南》(2017版)[3]。
1.2 一般资料
采用回顾性分析方法,收集2020年1月17日至3月16日咸宁某医院收治的COVID-19患者共116例,依据国家卫健委颁布的《新型冠状病毒感染的肺炎诊疗方案(试行第五版修正版)》均达到确诊或临床确诊。入院后每位患者至少接受两次胸部CT和两次核酸检查,并排除近期合并其他感染,根据血糖水平分为糖尿病组和非糖尿病组,其中糖尿病组13例,非糖尿病组103例。
1.3 研究方法
将纳入病例分为糖尿病组和非糖尿病组,采集患者的基本信息、临床表现及并发症情况,收集血常规、C反应蛋白、D-D二聚体、血生化、降钙素原、N端脑钠肽、肌钙蛋白等实验室检查结果和胸部CT结果,将两组资料进行比较。
1.4 统计学方法

2 结 果
2.1 两组患者基本信息比较
116例COVID-19患者中2型糖尿病患者13例,比例为11.21%,非糖尿病患者103例,比例为89.79%。糖尿病组男7例,女6例;平均年龄(56.3±13.2)岁;平均病程(13.8±5.7)d。非糖尿病组男56例,女47例;平均年龄(46.1±17.6)岁;平均病程(13.9±6.8)d。两组在年龄、性别和病程方面比较,差异均无统计学意义(P>0.05)。
2.2 两组患者临床分型比较
糖尿病组与非糖尿病组比较,前者无轻症患者,其重型发生率明显高于后者,差异有统计学意义(P<0.05)。见表1。

表1 两组临床分型比较[n(%)]
2.3 两组患者临床表现比较
大多数COVID-19患者均有发热、咳嗽的症状,但糖尿病组发热、咳嗽发生率较非糖尿病组高,更容易合并乏力、胸闷症状,两组差异有统计学意义(P<0.05),极少数患者出现头痛、腹泻的表现。见表2。

表2 两组临床表现比较[n(%)]
2.4 两组患者并发症情况比较
糖尿病组静脉血栓、心力衰竭、肝功能异常及低血钙的发生率高于非糖尿病组,差异均有统计学意义(P均<0.05),见表3。
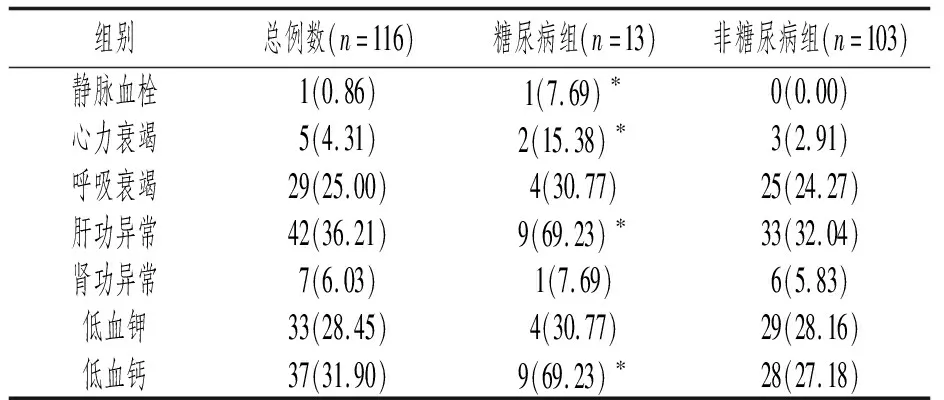
表3 两组并发症比较[n(%)]
2.5 两组实验室检查结果比较
糖尿病组患者淋巴细胞绝对值和血钙低于非糖尿病组(P<0.05),而 ALT、CRP、D-D二聚体较非糖尿病组均显著升高(P均<0.05)。见表4。

表4 两组实验室检查结果
2.6 两组患者肺部病灶累及部位分布情况比较
在116例COVID-19患者中,114例胸部CT可见病灶,占比98.28%,其中糖尿病组为100.00%,非糖尿病组为98.05%。胸部CT影像学的特征呈现多样性,早期呈单发或多发的斑片状磨玻璃影,糖尿病组病变部位多发,病灶多样性为其特征。两组患者肺部病灶累及部位分布情况见表5。
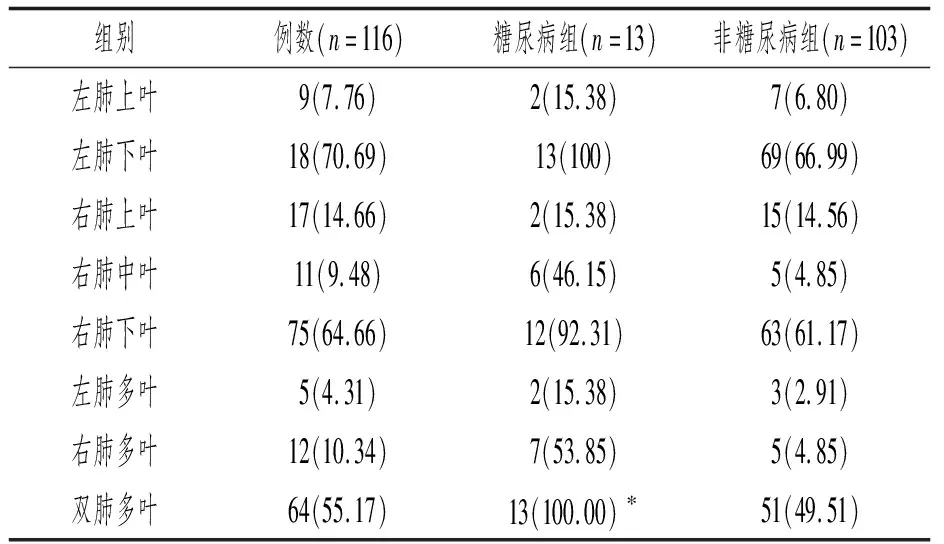
表5 两组患者肺部病灶累及部位分布比较[n(%)]
3 讨 论
新型冠状病毒(SARS-CoV-2)是一种全新的冠状病毒,人们对它认识甚少。人群普遍易感,极其容易感染有呼吸系统基础疾病和免疫力低下的人群,糖尿病患者肺功能有所下降[4],发生SARS-CoV-2感染的风险较其他人群高。SARS-CoV-2的功能性受体ACE2在肺组织和胰腺组织均有表达,SARS-CoV-2可通过结合ACE2进入细胞而感染人类[5],同时病毒也可能通过该受体造成胰岛功能破坏,从而升高血糖,加重糖尿病患者病情[6]。鉴于糖尿病和COVID-19两者之间可以相互影响,相互加重,总结糖尿病患者合并COVID-19的临床特征有利于提高对疾病的认识,为更好地判断病情和合理治疗提供帮助。
本研究数据表明在116例患者中,大多数病例以发热、咳嗽为主要表现,少数表现为其他系统症状,糖尿病组发热、咳嗽、胸闷、乏力症状的发生率明显高于非糖尿病组,前者更容易出现血栓、心力衰竭、肝功能异常和低血钙等并发症。因糖尿病患者存在不同程度的微循环障碍,D-D二聚体升高反映凝血系统激活,可能还与持续的炎症反应有关。本研究已显示糖尿病组D-D二聚体明显高于正常,且与非糖尿病组相比较有统计学差异(P<0.05),在感染、卧床、血脂异常等情况下患者极易发生血栓。SARS-CoV-2引起肝细胞损害较为常见,在糖尿病组表现更突出,ALT测定结果证实了这一点,多数患者在病程中有发热,部分患者有食欲减退,糖尿病的患者会因血糖过高控制进食量,这些都是白蛋白降低的因素。而血清钙以白蛋白为载体,血钙的测定值与白蛋白的水平相关,糖尿病组重症发生率高,治疗过程中糖皮质激素使用率较高,这也是导致血钙降低的原因。糖尿病组COVID-19患者淋巴细胞计数减少,糖尿病组降低更明显,提示细胞免疫功能低下,和SARS一样,SARS-CoV-2进入体内后在作用于淋巴细胞的同时也可能作用于其他细胞致炎症因子风暴,产生一系列免疫反应[7]。2型糖尿病患者体内存在体液免疫和细胞免疫的异常,在合并感染者中这种异常更为严重[8]。CRP是反映炎症严重程度的主要指标,升高可能与病毒引发全身炎症反应有关,两组患者均有升高,糖尿病患者在SARS-CoV-2入侵后体内免疫反应较重,CRP升高更显著。PCT主要反映细菌、真菌和寄生虫感染,两组患者检测结果多数正常,与其他文献报告一致[9]。胸部CT可用于COVID-19的诊断和病情评估,在本研究中阳性率98.28%,仅2例轻症患者胸部CT正常,很多患者具有典型的CT表现:早期呈单发或多发的斑片状磨玻璃影,糖尿病组病变部位多发,病灶多样性为其特征。
2型糖尿病合并COVID-19重症患者多表现出严重的炎症反应,病情进展迅速,易出现多系统损害,糖尿病的强化治疗在管理COVID-19时应予以考虑。本研究不足之处在于研究对象样本量偏小,实验室检测项目不够完整,在今后的研究中将进一步收集2型糖尿病合并COVID-19病例资料。
