鼻内镜下中下双鼻道联合入路对真菌性上颌窦炎预后的影响
2020-07-07黄瑞娟
黄瑞娟
(确山县人民医院,河南 确山 463200)
真菌性上颌窦炎是鼻窦的良性病变,主要与环境刺激、炎症及抗生素过量使用等有关[1]。目前临床对于真菌性上颌窦炎的治疗多以鼻腔镜手术为主,但既往常规入路手术受限于鼻腔视角和器械弯曲度,存在一定的视野盲区,导致无法完全清除感染灶,且手术操作复杂、手术用时久、术后并发症多,导致临床疗效不佳,故寻求一种高效手术方式尤为重要[2]。鉴于此,本研究探讨了鼻内镜下中下双鼻道联合入路对真菌性上颌窦炎患者预后的影响。现报告如下。
1 资料与方法
1.1 一般资料
将2016年1月至2018年10月本院收治的真菌性上颌窦炎患者106例纳入研究,经医学伦理委员会审批,随机分为两组,每组各53例。对照组男29例,女24例;年龄32~70岁,平均(54.59±6.27)岁;病程6个月至8年,平均(3.25±1.06)年。试验组男30例,女23例;年龄33~70岁,平均(55.41±6.09)岁;病程6个月至9年,平均(3.45±1.13)年。两组一般资料比较差异无统计学意义(P>0.05),有可比性。
1.2 选择标准
①纳入标准:经手术病理学检查确诊;术前均行鼻内镜检查,符合手术指征;均为单侧发病;签署知情同意书。②排除标准:非真菌性上颌窦炎;存在严重脏器功能不全者;合并恶性肿瘤;存在手术禁忌证。
1.3 方法
患者取仰卧位,头抬高30°,用2%丁卡因(江苏九旭药业有限公司,国药准字H20040583,规格:5 ml∶50 mg)表皮麻醉术侧鼻黏膜,再用赛洛唑啉鼻用喷雾剂(湖北远大天天明制药有限公司,国药准字H19991392,规格:10 ml)收缩鼻腔黏膜。对照组行鼻内镜下泪前隐窝入路手术,确认麻醉起效后,从下鼻甲前缘上方鼻腔外侧壁至鼻底弧形切开,分离下鼻甲附着鼻腔外侧壁的最前端至上颌窦自然开口前缘,剪断下鼻甲附着根部,利用电钻或骨凿凿除上颌窦内壁,分离并除去鼻泪管前方的下鼻甲骨质,开放膜性鼻泪管-下鼻甲瓣,充分暴露上颌窦腔。在0°镜直视下切除窦腔内和眼眶内病灶,注意避免损伤正常黏膜。并用带角度镜观察上颌窦上、前及前内下骨壁的鼻窦发育和病灶情况决定是否需要清除。清理窦腔后将膜性鼻泪管-下鼻甲瓣复位缝合。将上颌窦下鼻道开口以便术后引流,填塞术腔(利用海绵),送检切除的病变组织。试验组采用鼻内镜下中下鼻道联合入路治疗:鼻内镜下轻度向内折移中鼻甲,切除中鼻甲部分肥大前端(扩大中鼻道)。切除部分或全部钩突(扩大上颌窦口),向后开放保留上颌窦内侧壁(约5 mm),注意避免损伤蝶腭动脉和周围血管分支。向前咬除骨质<10 mm,避免损伤骨性鼻泪管;修整窦口黏膜,将下鼻甲向内骨折,扩大下鼻道,用70°镜观察其穹隆顶前、中1/3稍后方的鼻泪管开口(泪襞),使用30°翘头钳穿透下鼻甲基板,将上颌窦开窗。保持窦口后、上缘与上颌窦后、顶壁平齐,下缘与上颌窦底壁平齐。融合中、下鼻道开窗(前后15~20 mm、上下10~20 mm)。用70°镜和弯头吸引器观察并将真菌性病变组织吸除,清理上颌窦内各角落真菌团块。中下鼻道用膨胀海绵填塞和压迫止血,而下鼻道开窗窗口无须填塞。两组术后均给予抗生素抗感染3~5 d,鼻腔填塞物于术后48 h取出,用生理盐水冲洗鼻腔3个月。术后2周经鼻内镜下复查、清理,1个月后行二次清理,每隔1个月复查1次至术后半年,整个治疗阶段不使用抗真菌药物。
1.4 观察指标
术后随访1年,观察疗效、并发症及复发率。疗效标准[3]:痊愈:鼻内镜下检查可见窦口开放良好,无炎性分泌物,窦腔黏膜上皮化,临床症状消失;有效:鼻内镜下可见轻微炎性分泌物,窦腔黏膜有少量囊泡或肉芽,临床症状有所好转;无效:鼻腔分泌大量炎性分泌物,临床症状未改善或加重。总有效率=痊愈率+有效率。记录两组手术时间、术中出血量。
1.5 统计学方法
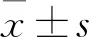
2 结果
2.1 临床疗效
试验组临床疗效较对照组好,两组比较差异有统计学意义(P<0.05)。详见表1。

表1 两组疗效比较(n,%)
与对照组比较,*P<0.05
2.2 手术相关指标
试验组术中出血量较对照组少,手术时间较对照组短,两组比较差异有统计学意义(P<0.05)。详见表2。
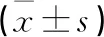
表2 两组手术相关指标比较
2.3 术后复发率和并发症发生率
随访1年,试验组复发率为1.92%(1/52);无溢泪、术侧鼻腔粘连、鼻腔狭窄等并发症发生;对照组复发率6.82%(3/44),出现2例溢泪,8例术侧鼻腔粘连,4例鼻腔狭窄,2例面部麻木,并发症发生率为30.19%。两组复发率比较差异无统计学意义(χ2=0.467,P=0.494);两组并发症发生率比较差异有统计学意义(χ2=18.844,P=0.000)。
3 讨论
真菌性上颌窦炎是临床常见的良性病变,主要分为侵袭性真菌病和非侵袭性真菌病,相对于细菌性鼻窦炎,侵袭性真菌病发病率较低[4]。有临床研究发现,真菌适宜生存在低免疫力、低氧、低pH值血症及高糖等环境;患者因一系列因素导致窦口阻塞,抵抗力降低,且长期运用抗生素,故而引发真菌性上颌窦炎,对其身心健康严重影响[5]。
经鼻内镜手术是目前临床治疗真菌性上颌窦炎的重要方法,中鼻道内上颌窦开窗术是临床常用的手术方式,该术式适用于绝大多数上颌窦内病变,但上颌窦解剖结构复杂,骨块不规则,目前现有医疗设备无法到达所有部位,特别是位于上颌窦前、前内下壁及底壁的病变或肿瘤,常规手术难以彻底清除,术后复发率较高[6],因此,需联合其他入路手术治疗,针对性解决上颌窦前、前内下壁及底壁的病变或肿瘤[7]。有研究发现,大部分上颌窦病变可采用单纯性中鼻道上颌窦开窗术解决,但当病变累及上颌窦前内时,必须适当扩大上颌窦开窗口;当上颌窦过大、齿槽隐窝明显时,可联合中下鼻道上颌窦开窗术与犬齿窝入路解决[8];当病变累及泪前隐窝区时,可采用鼻腔外侧壁切开术解决[9];对于侵及上颌窦和鼻腔外侧壁病变,可通过鼻腔外侧壁切除术解决[10]。鼻腔解剖学显示,上颌窦底位于上方,部分空间形态不规则,采用常规鼻内镜中鼻道开窗难以观察上颌窦前、前内下壁、齿槽隐窝及泪前隐窝等结构,故选择泪前隐窝入路更为方便,且对患者饮食影响不大,同时具有面部无瘢痕、视野清晰、术后复发率低等优势[11];但该术式需切开下鼻甲前段附着处鼻腔黏膜,凿开下鼻甲骨附着处,故手术难度大、时间长、术中出血量多。而经下鼻道开窗一方面可观察到盲区,彻底清除隐匿部位病灶;另一方面通过联合中鼻道开窗术,鼻窦建立良好的通气引流通道,可避免术后鼻腔狭窄、闭锁及引流不畅等并发症发生[12]。本研究显示,试验组临床有效率高于对照组,术中出血量、术后并发症发生率低于对照组,手术时间短于对照组,复发率略低于对照组,表明采用鼻内镜下中下双鼻道联合入路治疗真菌性上颌窦炎效果更好。
综上所述,鼻内镜下中下双鼻道联合入路治疗真菌性上颌窦炎临床效果确切,具有手术创伤小、并发症少、复发率低的优点,值得推广。
