学龄前儿童围术期认知功能和行为改变的麻醉相关因素分析
2020-07-03黄梦朦濮玲菲边琳娣陈丽琼朱纯纯袁开明
黄梦朦 濮玲菲 边琳娣 韩 园 陈丽琼 朱纯纯 袁开明 李 军
麻醉和镇静药物通过暂时性干扰正常神经活动的药理机制为儿童健康医疗活动提供了良好及必要的条件,但在实验动物模型发现此举也可能导致长期脑损伤[1]。目前流行病学研究发现即使仅一次的麻醉暴露也会损害儿童神经发育,但也有临床研究发现这仅与多次的麻醉暴露相关,还有一些研究发现两者没有任何关联[2~5]。美国食品和药物管理局(FDA)因此建议,3岁以前重复或长时间接触麻醉剂和镇静药物可能会损害儿童大脑的发育,并对这些药物增加警告标签。麻醉毒性可能是一个重大的公共健康问题,对儿童这种潜在伤害的担忧已成为家庭、临床医生和医疗保健监管机构的一个重要问题。本研究收集温州医科大学附属第二医院2012~2017年期间儿童全身麻醉手术病例,分析可能导致小儿认知功能和行为改变的围术期麻醉相关因素,以减少患儿围术期潜在伤害,改善预后。
对象与方法
1.研究对象:在温州医科大学附属第二医院2012~2017年间接受择期非神外非心外手术行全身麻醉的患儿17854例,病种大多为骨科、普外科、五官科手术等。入组标准:患儿年龄4~7岁,手术时长0.5~3.0h,ASAⅠ级或Ⅱ级。排除标准:早产及新生儿窒息史,出生时低体重儿或巨大儿,有系统性慢性疾病或家族遗传性疾病史,既往有缺血缺氧脑病史或癫痫病史,术前韦氏学龄前及幼儿智力量表[6](Wechsler Preschool and Primary Scale of Intelligence,WPPSI)得分<70分,既往有麻醉手术史,麻醉中应用氯胺酮。
2.方法:采用中国修订版韦氏学龄前及幼儿智力量表进行认知功能评估,该量表分为语言测验和操作测验,语言测验包括常识、词汇、算术、类同词和理解5个部分,操作测验包括动物房、图画补缺、迷津、几何图案、木块图案5个部分。最后将量表得分相加后得到智商,表现儿童的一般智力水平和行为能力。测验的操作和评分均由受过训练的专业人员进行。比较患儿术前与出院前(至少手术1天后或术后1周内)WPPSI的评分,若第2次评分结果较第1次降低可被认为是发生术后认知功能和行为改变[7,8]。参考文献[9~13],将麻醉方法(静脉麻醉和吸入麻醉)、术中有无低氧血症(定义为从麻醉诱导开始至离开手术室,任一时间外周脉搏饱和度SpO2<90%, 由当班麻醉医生对症处理)、低血压(定义为从麻醉诱导开始到离开手术室,任何测得的血压低于基线>20%,基线血压为麻醉诱导前即刻血压,麻醉医生决定是否推注乳酸林格氏20ml/kg或使用血管活性药物)、低体温(定义为核心体温低于36℃, 当班麻醉医生立即采用压力暖风毯保温)、有无使用阿托品、有无使用胶体及输血等因素归为可疑麻醉相关危险因素,分析比较这些相关因素对小儿围术期认知功能和行为改变的影响。
3.统计学方法:采用SPSS 22.0统计学软件对数据进行统计分析,计数资料采用四格表χ2检验,Logistic回归分析认知功能和行为改变相关危险因素, 结果用优势比(odds ratio, OR)和95%可信区间(confidence interval, CI)表示,采用受试者工作特征曲线(receiver operating characteristic curve,ROC)下面积分析各风险因素的预测作用,以P<0.05 为差异有统计学意义。
结 果
在温州医科大学附属第二医院2012~2017年间接受全身麻醉的患儿共17854例,术后发生认知功能和行为改变的共325例(1.82%),其中吸入麻醉组显著高于静脉麻醉组(1.93% vs 1.00%,P<0.05);术中发生低氧血症组术后认知功能和行为改变共185例(6.80%),较无低氧血症组显著增高(0.93%,P<0.05);术中发生低血压组术后认知功能和行为改变共54例(3.30%),较无低血压症组显著增高(1.67%,P<0.05);术中发生低体温组者术后认知功能和行为改变共243例(6.27%),较无低体温组显著增高(0.59%,P<0.05)。有无使用阿托品、有无输血组分析发现差异无统计学意义,结果见表1。多因素Logistic回归分析发现术中低氧血症、低血压、低体温和使用吸入麻醉均是患儿发生术后认知功能和行为改变的相关危险因素(OR=4.66、2.34、10.59、1.72),结果见表2。曲线下面积发现以上因素的ROC值分别为0.91、0.79、0.89、0.76,结果见表3。
讨 论
随着麻醉技术的快速发展,临床已能安全常规地为儿童在影像学检查中的提供镇静需要和外科手术中的各种麻醉支持,但麻醉药物是否影响患儿的脑发育和后期智力水平仍然是一个有争议的问题。近年来发布了多个临床研究的重要新数据[14~18],但几项大规模临床研究GAS(General Anesthesia compared to Spinal anesthesia)[14,15]、PANDA(Pediatric Anesthesia Neurodevelopment Assessment)[16]、MASK(Mayo Anesthesia Safety in Kids)[17]等都是侧重于关注儿童麻醉暴露年龄、暴露时间和次数对术后神经发育的影响,对于围术期的血流动力学及生命体征没有进行针对性分析。故本研究将麻醉方法,术中有无低氧血症、低血压、低体温等作为可疑相关危险因素来探讨对小儿围术期认知功能和行为改变的影响。

表1 相关危险因素及分组[n(%)]
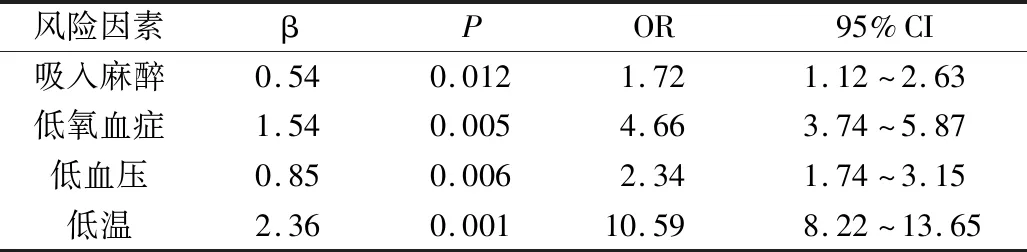
表2 Logistic回归分析结果

表3 ROC曲线下面积
目前已有研究发现接受七氟烷麻醉的患儿术后常发生躁动和谵妄,表现为嗜睡、精神恍惚,或易激惹、哭闹、难以安抚、不服从父母、定向力障碍等,各研究报道的发生率不同,高达18%~40%。同样本研究中也发现吸入麻醉组术后发生认知功能和行为改变的患儿较静脉麻醉组多。
一项关于儿童磁共振扫描时镇静方法的比较研究发现,丙泊酚静脉输注组在术中及术后苏醒期的不良气道事件发生率比吸入麻醉组少[9]。不良气道事件多数会导致患儿血氧饱和度下降。低氧血症除医疗因素外,还常发生于先天性心脏病或睡眠呼吸障碍患儿,有研究报道可导致神经认知障碍的发生,譬如智力下降、注意力受损以及多动症。本研究发现低氧血症与术后患儿认知功能和行为改变相关,但怎样水平的低氧血症以及持续多长时间会开始影响认知功能,目前尚不清楚。德国的一项研究将儿童夜间的血氧饱和度水平与数学成绩进行关联,发现轻度(91%~93%SpO2)和中度低氧血症(<90%SpO2)都与数学成绩的下降有关[11]。
术中血压监测中出现收缩压或舒张压较患者基础血压数值下降>20%定义为低血压,但对于早产或足月的婴幼儿低血压有不同的判断标准,尚未明确全身麻醉中的新生儿和幼儿血压可接受的下限。可以肯定的是低血压会导致脑灌注减少,从而导致脑缺氧缺血性损伤,笔者发现术中发生过低血压的患儿更易出现术后认知改变。有一项关于儿童创伤性脑损伤后幸存者的回顾性研究,随访1年后发现低血压或较低水平的血压与智商较低相关,而较高水平的血压与较高的智商相关[12]。
关于低体温,由于小儿自身的生理特点,手术室低温环境,输血、输液以及应用大量冷冲洗液再加麻醉镇静等因素容易导致患儿围术期体温过低。美国一项关于儿童在医院内心脏骤停后的神经行为发育影响的前瞻性研究发现,进行过低体温(33.0℃)治疗的幸存儿童相比于正常体温(36.8℃)组在3个月及12个月后的文兰适应量表评分更低[13]。本研究中也发现术中低体温是患儿术后发生认知改变的相关危险因素。
本研究的不足之处是无法保证所有的医疗文书资料的可靠性,譬如术中血压测量的位置(小腿或手臂)和小儿袖带尺寸没有标准化,测量中的任何偏差都会导致对真实血压的评估错误,且麻醉医生手动记录生命体征,部分数据存在丢失或难以辨认,或有特殊情况遗漏未记录。除此之外,术中低氧血症、低血压、低体温对神经发育的风险可能都与其持续时间和程度有关,本研究因数据收集的限制未对此进行分层处理。
本研究的再次评估仅为术后1周内,未延长观察期限或增加评估次数,而且考虑到儿童的神经发育本身就是一个非常复杂的过程,受到多种因素(患儿家庭经济情况、教育坏境、就医坏境、与父母分离情况、术后恶心、呕吐、术后疼痛或病理性感觉异常等)的影响,为明确这些因素还需要开展深入研究。
综上所述,本研究发现术中低氧血症、术中低温、术中低血压和吸入麻醉均是患儿发生围术期认知功能和行为改变的独立危险因素。
