介入手术室空气压力设计与COVID-19 感染控制探讨
2020-06-30刘伟宾黄连军马晓海朱栋梁史震涛朱雪清蒲维荣
刘伟宾,黄连军,马晓海,张 昆,郁 鹏,朱栋梁,史震涛,朱雪清,蒲维荣
随着介入诊疗在现代医学地位不断提升,介入手术室成为医院临床不可或缺重要平台。 介入手术独特、微创、高效、安全等特点为临床诊疗疾病发挥重要作用[1]。 介入手术室手术范围广、人员流动大,多不具备呼吸道传染病专业防护条件,而突发新型冠状病毒肺炎(COVID-19)疫情,人群普遍易感、潜伏期长、隐匿性强、传染性强、感染范围广、传播速度快、防控难度大[2],如合并常见基础疾病则病死率更高。 面对尚不认识的病毒,疫情持续时间难以充分预判,医疗机构任何区域出现交叉感染都会导致严重后果,如何防止COVID-19 在介入手术室交叉感染是当前面临的紧要问题。 本研究对介入手术室净化空调系统空气压力设计情况进行调查,结合介入手术实施情况及COVID-19 防控现状进行分析,为避免COVID-19 在介入手术室交叉感染提供对策与建议。
1 材料与方法
1.1 调查对象
采用便利取样,选取中国研究型医院学会心血管影像专委会护理与技术学组及后备组成员68名,涉及北京、河北、山西、内蒙古、吉林、辽宁、河南、山东、安徽、福建、上海、贵州、陕西、新疆、广东、海南等16 个省、市、自治区68 所开展介入诊疗的三级医院(图1),其中公立医院65 所,非公立医院3 所;COVID-19 定点发热门诊医院 42 所,非定点发热门诊医院26 所;COVID-19 定点收治医院18 所,非定点收治医院50 所(表1)。
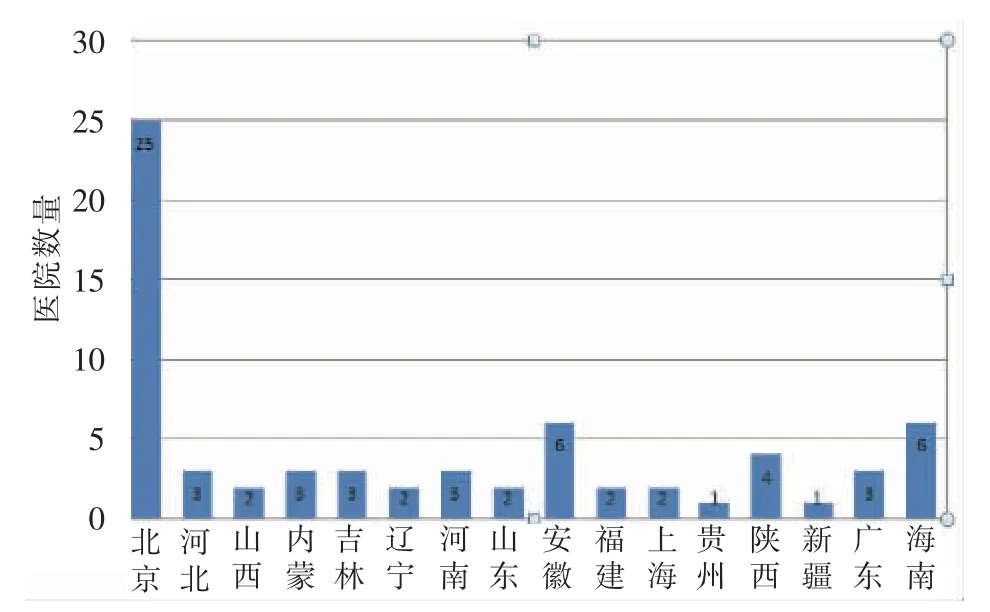
图1 68 所三甲医院地域分布
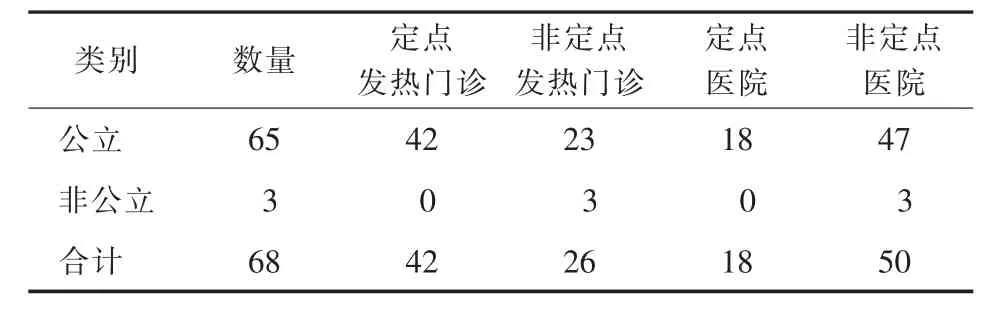
表1 68 所三级医院COVID-19 定点医院及发热门诊情况
1.2 方法
2020年2月7 至 28 日以电话、 微信及微话等方式访谈调查人员,了解68 名成员医院介入手术室隶属关系,剖析建筑设计及空间布局,获取介入手术室净化空调系统空气压力配置情况。 参照国内现行医院卫生消毒标准[3]、综合医院建筑设计规 范[4]及医院洁净部建筑技术规范[5],结合介入手术实际及COVID-19 防控现状进行分析。
2 结果
68 所医院介入手术室均依DSA 设备机房建立,隶属影像科 20 例(29.4%)、临床科 16 例(23.5%)、二者兼有27 例(39.7%)、独立介入手术中心5 例(7.4%),无空气负压功能设计,虽符合国内医院相关标准及建筑设计规范,68 所医院介入手术室均无空气负压设计,不具备呼吸道传染病专业防护条件。
3 讨论
3.1 COVID-19 交叉感染风险
3.1.1 介入手术室环境 介入手术室具有感染率高或引发感染风险高等特点,是医院感染与预防重点控制区域[6],但其依 DSA 设备机房建立,隶属关系不一,单独介入手术中心少,管理要求及环境布局上与外科手术室差距大,建筑设计及空气净化要求低。 国内现行医院卫生消毒标准、综合医院建筑设计规范及医院洁净部建筑技术规范指出:介入手术室为Ⅱ类环境医疗用房、手术操作区为Ⅲ、Ⅳ级洁净手术室,Ⅰ、Ⅱ级洁净手术室与负压手术室才强调每间采用独立净化空调系统,Ⅲ、Ⅳ级洁净手术室则可2~3 间合用一个系统且为正压设计,传染病医院建筑设计规范对介入手术室空调负压功能设计也未明确要求[7]。而介入手术室相对密闭,其更衣室、办公区、卫生间、污物间、敷料间、库房、候诊室及医患通道等区域并非为独立中央空调设计,虽然DSA 设备控制间、配电间及手术操作间空调相对独立,但新风口、送风口、回风口、排风口有可能交叉。 突发呼吸道高传染性病毒疫情通常难以预测,极易通过污染空气散播至相邻区域。 SARS 之后,负压病房或负压病区已成为传染病医院标准配置[8],多数医院建有正负压切换功能手术室。配置负压介入手术室是控制呼吸道传染病,切断空气、飞沫、气溶胶传播途径的有效隔离设施,但本研究显示所调查医院介入手术室并无负压功能,国内也未有相关报道,因此介入手术室尚存应对呼吸道传染病的安全隐患。
3.1.2 介入手术与COVID-19 介入手术范围包括神经、循环、呼吸、骨骼、泌尿、内分泌、妇产、耳鼻喉及眼科等人体几乎所有系统,其有微创、 高效、安全、恢复快、并发症少、不良反应轻微、可重复性强、不破坏原解剖结构等优点,近年来公众和医院需求激增。 但2019年12月以来首发于武汉的COVID-19肆虐全球,可能成为百年不遇流行病,已作为急性呼吸道传染病纳入我国规定乙类传染病,并按甲类传染病管理[9];人群对其普遍缺乏免疫力,老年人和有基础疾病者感染后病情更重、病死率更高,有报道称个别患者潜伏期可长可达24 d,医疗机构在应对COVID-19 疫情面临风险挑战。 据报道[10],2020年1月1 日至 1月28 日收治于武汉中南医院138 例COVID-19 中 47%(57 例)为医院感染,其中 29%(40 例)为医护人员,12.3%(17 例)为住院患者。 2020年2月7 日北京市COVID-19 疫情防控工作新闻发布会通报,武汉复兴医院重症监护室出现聚集性感染。介入诊疗需求不会因COVID-19 流行而减少,尤其是急性心血管疾病。 而参与介入手术医务人员多,如无法排除COVID-19,密切接触病毒阳性患者或家属有交叉感染风险,尤其是术中患者血液、体液、 呼吸道分泌物及有害气溶胶等有可能到处飞溅,在不具备呼吸道传染病防护条件下发生交叉感染是大概率事件。
3.2 COVID-19 感染控制
3.2.1 严格科室人员管控 介入手术室应强化医院感染防控意识,加强科室组织领导,建立感控管理小组[11],专人负责感控工作。 密切关注人员健康及感染监测[12],积极做好心理疏导工作,合理安排班次,避免工作负荷过重导致免疫力下降[13];严防把生活中感染风险带到工作场所,对60 岁以上及患有高血压、糖尿病、心血管疾病、慢性呼吸道疾病和癌症等基础性疾病的医务人员重点保护,视情况线上远程工作或暂时居家休养,避免与疑似或确诊患者及家属直接接触;严控不必要人员进入介入手术室,尽量减少各类现场会议及及诊疗外的聚集活动,采取电话视频、微信微话、网上办公等形式任务交办、调度、交接、沟通、反馈工作;严格落实院感防控知识全员培训无死角、全覆盖,面向医师、技师、护士、卫生员、保洁员及护工等普及COVID-19 防控知识,强化线上线下动态培训及演练实训,切实掌握呼吸道传染病流行病学特点、临床特征及院感防控技能,筑牢防控疫情根基。
3.2.2 加强诊疗环境管理 介入手术室应根据现有条件优化诊疗环境布局,适应与COVID-19 发生及传播相关环境要求,结合卫生安全等级分为清洁区、隔离区(半污染区和污染区)[14],规划医务人员与患者交通,清洁及污染物流分设专用路线,严防交叉感染,尽力满足呼吸道传染病防护需求。 入口配备红外线测温仪或额温枪,体温≥37.3℃人员禁止进入候诊大厅及诊疗区域;加强通风换气及空气消毒,强化空调系统管理,理清空调系统空气循环路径,严格管控及维护新风口、送风口、回风口、排风口,必要时关闭回风系统,每周至少清洁消毒过滤网1 次,并及时按要求更换;手术操作间、控制间及办公室等重点区域应单独配置空气消毒机;强化手术环境管理,在限制区域内严格遵守无菌原则,进行无死角终末消毒并增加频次,手术操作间及控制间每日消毒应大于当日手术台次,洁净区、敷料间、库房每日消毒 4 次以上,办公区每日1 次空气消毒,2 次物表、地面消毒等,强化卫生间、候诊大厅、走廊、电梯间等公共区域清洁消毒,使用含氯消毒剂进行物表消毒时需增强有效浓度(1 000~2 000 mg/L),严密配合感染控制部门完成各区域空气、物体表面及手培养。
3.2.3 强化感染防护措施 介入手术室应根据工作实际优化科室感染控制流程,严格遵守消毒灭菌制度和无菌技术操作规程,精细梳理院感控制风险并及时改进,建立追溯机制及应急预案,依据急危重症处理和传染病控制并重原则,强化病情风险效益评估和医患双方防护,谨慎实施介入手术。 所有手术均应先申请再转送,严格记录参与手术人员并延长手术间隔,对临床科室按现有筛查标准已排除合并COVID-19 感染患者,介入手术室均应再次核查确认,而后在标准预防措施上强化飞沫、接触、空气传播感染防控[15],患者及陪护均应提前正确佩戴外科口罩,参与手术人员均应严格执行穿脱防护用品流程,加穿防水隔离衣、医用防护口罩(N95)、一次性长靴套、一次性乳胶手套、防雾型护目镜或防护面屏,严格执行手卫生;如无法排除合并COVID-19 感染,应与非感染患者分开,采取优化药物保守治疗并单间隔离,疑似或确诊患者在网络直报后及时按规定转往定点医院[16],对特殊高危或极高危、血流动力学不稳、强介入诊疗指征急诊患者应经临床、介入、院感控制等相关专家综合风险效益评估,如确需手术应报卫生健康行政部门批准后方可在定点医院符合感染控制介入手术室实施[17]。 感染手术全程强化防护隔离,转运要严格规范,参与手术人员均采取三级防护,无负压功能设计时术前应关闭回风空调系统,开启空气消毒机,严控人员进入,入口标识“COVID-19 感染、禁止入内”,诊疗设备及附件均应套双层防护罩,操作间物品尽可能减少且只能由外向内传递,术中尽可能降低手术难度并谨慎操作,术后患者单间隔离。 术者应在污染区清除手、面部可见污物,脱防护用品应严格执行感染手术防护制度,走出污染区后规范进行流动水洗及沐浴,更换清洁衣帽方可离开手术区域。 术后利器、器械、敷料、废物等均应按特殊感染处理流程预处理后分类规范包装安全收集[18],外贴“COVID-19”标注并及时处理。 术后介入手术区域环境、设备及物品均应按传染病特定场所消毒技术方案由专业人员终末消毒,封闭2 h 后物表和空气采样检测结果合格才能启用。 参与手术人员均应进行暴露后评估、处置和随访,并严格“医学观察”2 周,出现异常及时就医并上报疾控。
3.2.4 筹建负压介入手术室 介入手术室净化空调设计应兼顾医院运行成本及COVID-19 疫情发展趋势提前谋划和前瞻布局,视情况参照负压手术室[19]及负压病区建筑设施布局配置负压功能,使各相通区域之间组织气流保持绝对值不小于5 Pa 的相对负压[20],按不同压力梯度由清洁区、半污染区、污染区单向流动,降低呼吸道传染病交叉感染风险。 ①在定点医院建立应急救治全新风直流负压介入手术室,按清洁区、半污染区、污染区分区设置独立机械通风系统,空气压力从清洁区、半污染区、污染区依次降低,送、排风口设置相应级别过滤器、压差检测及报警装置并及时维护。 隔离区排风机设在排风管路末端,排风口尽可能高且禁止有人员活动,排出口、污水通气管与送风系统取风口避免设在建筑物同侧且保持安全距离。 新风加热或冷却宜采用独立直膨式风冷热泵机组,并根据室温控制调节送风温度,冷凝水集中收集,随各区废、污水集中处理后排放。 ②在高风险地域三级医院筹划改造、扩建及新建正负压切换介入手术室,采用独立净化空调系统,避免与其他区域共用而交叉污染,正压状态用于洁净空调区,使洁净且无菌空气及时补充以维持其正压状态,无污染空气进入,保护室内环境不受周围环境污染。 负压状态用于易受污染空调区,适应呼吸道传播、特殊感染及不能进行卫生处理急救手术,利用调节排风阀及送风阀始终保持手术操作间负压状态,稀释术中有害气溶胶保护医务人员、阻止携带高病毒含量气溶胶空气泄出手术操作间外,该区域需要将污染空气净化后再进行排放,避免形成新传染源,保护手术室外环境;严格要求各风口设计、功能配置、温湿度控制、污物处理及设备维护。 ③新建医院或新建院区独立设置介入手术中心,统一建筑设计及空间布局,效仿外科手术中心集中规范管理,并单独划分隔离区域严格按呼吸道传染病防护条件配置负压功能手术间。 ④利用移动防控与救治技术研发移动负压介入手术方舱,制定院外介入手术标准化作业流程,降低转运过程安全隐患,完善平战结合疫情防控配置,满足特殊时期急救感染手术需求。
综上所述,COVID-19 疫情控制依然严峻而紧迫,突发传染病威胁长期存在,介入手术室是医院感染控制重要部门,要结合当前和长远及时改进不足及补齐医疗配置短板,持续强化院感风险防范意识,不断加强感染控制措施,及时完善医院设计与功能配置,防止COVID-19 在介入手术室交叉感染,提高治愈率、降低病亡率,切实维护医患身体健康和生命安全,确保医疗质量及安全。
