2型糖尿病患者低血糖发生原因及护理干预效果体会
2020-06-27陆炜
陆炜

[摘要] 目的 分析2型糖尿病患者低血糖发生原因,探讨护理干预措施。方法 选择该院从2017年2月—2019年5月收治的2型糖尿病患者253例,根据是否发生低血糖分为低血糖组和非低血糖组,分别97例、156例,对影响低血糖发生原因的可能因素进行分析。结果 Logistic 回归分析,结果为年龄、病程、BMI、Scr、Ccr、FBG、HbA1c水平、治疗方案是影响低血糖发生原因的因素(OR=9.875,4.965,5.642,4.537,4.643,0.897,0.071,9.234)。结论 低血糖发生原因有高龄、病程长、低BMI、肾功能不全、血糖控制较好及使用胰岛素等,进行针对性护理干预可降低低血糖发生率。
[关键词] 2型糖尿病;低血糖;发生原因;护理干预
[Abstract] Objective To analyze the causes of hypoglycemia in patients with type 2 diabetes and explore nursing interventions. Methods A total of 253 patients with type 2 diabetes treated in our hospital from February 2017 to May 2019 were selected and divided into hypoglycemia group and non-hypoglycemia group according to whether hypoglycemia occurred, with 97 and 156 cases respectively. Analysis of possible factors for the cause. Results Logistic regression analysis showed that age, course of disease, BMI, Scr, Ccr, FBG, HbA1c level, and treatment plan were factors that affected the cause of hypoglycemia(OR=9.875, 4.965, 5.642, 4.537, 4.643, 0.897, 0.071, 9.234). Conclusion The causes of hypoglycemia include old age, long course of disease, low BMI, renal insufficiency, better blood glucose control, and use of insulin. The targeted nursing intervention can reduce the incidence of hypoglycemia.
[Key words] Type 2 diabetes; Hypoglycemia; Causes; Nursing intervention
目前,临床对糖尿病患者多采用强化治疗方法,以有效控制血糖,降低其并发症发生风险,提高其生活质量。但严格控制血糖可能增加低血糖的发生风险,尤其是使用胰岛素、胰岛素促泌剂治疗者。据统计,强化胰岛素治疗可使严重低血糖增加3 倍[1]。低血糖不仅降低血糖控制效果,严重者还可引起低血糖昏迷、休克、脑梗死等。糖尿病治疗过程中导致低血糖发生的原因较多,张丽亚等报道,体重指数、年龄、治疗方案、血糖控制水平、肾功能等诸多因素均可影响低血糖的发生。据报道,超过65岁合并心肾功能不全的糖尿病患者,低血糖的发病率达 20%[2]。临床在积极控制血糖的同时也要防止低血糖发生。该文2017年2月—2019年5月对2型糖尿病患者低血糖发生原因进行分析,同时提出针对性护理措施。现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的2型糖尿病患者253例,均符合WHO糖尿病诊断标准。低血糖诊断符合《中国2型糖尿病防治指南(2017年版)》中的相关标准。所有患者均对该研究知情同意,各项检查资料完整。根据是否发生低血糖分为低血糖组和非低血糖组,分别97例、156例。低血糖组97例中,男性59例,女性38例;年龄46~82岁,平均(68.33±3.52)岁。非低血糖组156例中,男性96例,女性60例;年龄34~81岁,平均(57.48±3.63)岁。
1.2 方法
收集两组患者的一般资料包括年龄、性别、体质指数( BMI)、病程、降糖药物,生化检查包括空腹血糖(FBG)、血红蛋白( HbAlc)、血肌酐 ( Cr)、内生肌酐清除率(Ccr)等。
1.3 統计方法
所有数据输入SPSS 17.0统计学软件,计数资料[n(%)]分析用χ2检验,多因素分析采用Logistic 回归方程,P<0.05为差异有统计学意义。
2 结果
2.1 影响低血糖发生率的单因素分析
不同年龄、不同BMI、不同病程、不同Scr、FBG、HbA1c、Ccr水平、不同治疗方案患者低血糖发生率差异有统计学意义(P<0.05)。见表1。
2.2 影响低血糖发生率的多因素分析
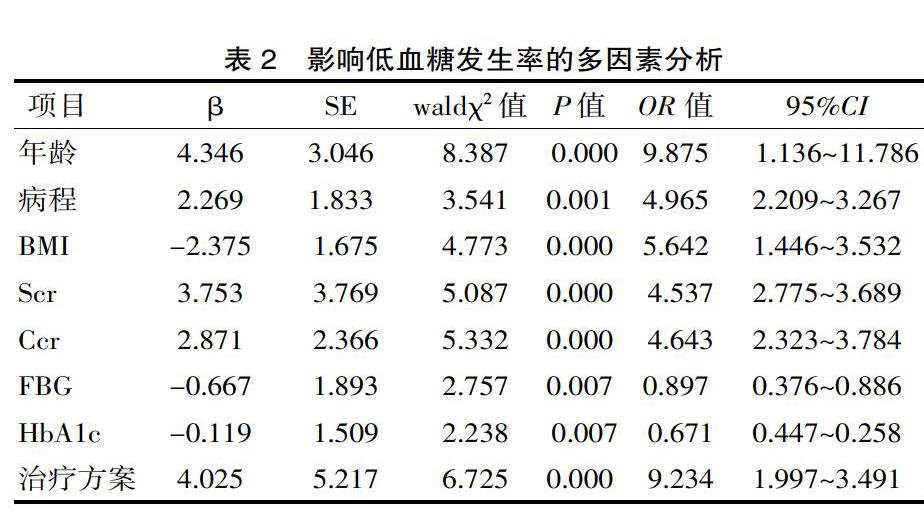
将上述有统计学意义的 的因素带入Logistic 回归方程,结果为年龄、病程、BMI、Scr、FBG、HbA1c、Ccr水平、治疗方案是影响低血糖发生率的因素。见表2。
3 讨论
3.1 低血糖发生原因分析
该研究中, Logistic 回归分析结果为年龄、病程、BMI、Scr、FBG、HbA1c、Ccr水平、使用胰岛素等是影响糖尿病患者发生低血糖的因素。糖尿病患者年龄越大,越容易发生低血糖。老年患者器官功能和机体代谢能力降低,对胰岛素等药物的代谢和清除能力下降,容易引起药物蓄积,诱发低血糖;老年患者对低血糖反应不敏感,当血糖偏低时,机体不能及时分泌升血糖激素,增加了低血糖发生几率;另外,老年患者遵医行为差,多存在自行增加药剂量或种类,也容易发生低血糖。有研究报道[4],老年患者低血糖发生风险较青年人增加25倍之多。肥胖患者发生低血糖的风险较消瘦/正常体重者低,可能与其胰岛素抵抗较重及脂肪中的肾上腺素分泌对低血糖的保护作用有关。HbA1c是强化治疗后低血糖的主要预测指标[5],FBG、HbA1c越高,血糖控制越不良,越容易发生低血糖。该研究中,FBG、HbA1c与低血糖的发生风险呈负相关,与资料报道一致。强化治疗可降低血糖调节反应,增加血糖阈值。因此,在糖尿病的治疗中,应根据患者情况设定个性化的降糖目标。Scr、Ccr均为低血糖发生的风险因素。患者合并肾脏病变时,对口服降糖药的排泄和胰岛素的降解功能降低,导致药物在体内蓄积,进而引起低血糖。据研究[6],由于降糖药物引起的低血糖在低血糖所有原因中占69%,其中胰岛素所致的占10%。促胰岛素分泌剂和胰岛素是医源性低血糖的最常见原因。有学者报道,预混胰岛素和(超)短效胰岛素较其他种类胰岛素导致的低血糖发生率更高[5]。据报道,单独使用双胍类、α糖苷酶抑制剂一般不引起低血糖[7],该研究也发现了这一点。
3.2 护理措施
①强化健康教育:反复对患者进行低血糖症状和预防等方面的健康教育,纠正其错误认识,指导其合理饮食,规律进餐,掌握运动的方法、强度,规律运动。指导其正确的胰岛素注射方法,简单的低血糖自我急救方法和自我应对措施,告知其各种降糖药物的使用注意事项。若血糖波动过大,及时就医。②重视血糖监测:指导患者血糖仪的正确使用方法,加强血糖监测,重视无症状低血糖、夜间发生低血糖的患者。对有夜间低血糖史的患者,应加强相同时段的监测。对依从性较差的患者和适当放宽血糖的控制标准。对需要空腹检查的患者应提前与相关功能科室进行预约,尽量减少空腹等待的时间。加强对患者的巡视,若出现嗜睡、言语混乱等的患者应立即进行血糖检测。③选择适宜的治疗方案:尽量选择低血糖发生率较少的格列苯脲、格列吡嗪控释片等长效制剂,避免同时使用两种胰岛素促泌剂,对高龄、肾功能不全者应谨慎选择胰岛素,根据根据血糖情况及时调整治疗方案。
综上所述,2型糖尿病患者治疗过程中低血糖发生率较高,引起低血糖发生原因有高龄、病程长、低BMI、肾功能不全、血糖控制较好及使用胰岛素等,可通过加强健康教育、血糖检测、合理选择降血糖药物等针对性护理措施以降低低血糖发生率。
[参考文献]
[1] 陳增慧,危小.根本原因分析法在降低 2 型糖尿病住院患者低血糖发生率中的应用[J].当代护士,2019,26(18):47-49.
[2] 张丽亚.2 型糖尿病病人住院期间低血糖发生危险因素及护理 干预[J].全科护理,2018,16(3): 334-336.
[3] 童奥,朱慧娟,马小艳,等.2 型糖尿病患者低血糖发生的特点 分析及护理[J].护士进修杂志,2016,31(23): 2155-2157.
[4] 张灵斐,张微,吴天凤.初次使用胰岛素治疗的2 型糖尿病患者发生低血糖 反应的高危因素分析及护理对策[J]. 中华全科医学, 2019,17(8):1417-1419.
[5] 黄燕红.老年2型糖尿病患者发生低血糖的危险因素分析及 护理对策[J].牡丹江医学院学报,2016,37(2): 130-132.
[6] 王玉芳.2 型糖尿病患者低血糖发生原因分析及护理对策探讨[J].当代临床医刊,2017,30(5): 3425- 3455.
[7] 程艳洁. 2 型糖尿病老年患者发生低血糖的危险因素及护理对策[J].临床医学工程,2016,23(6):804-805.
(收稿日期:2020-01-06)
