原发性中枢神经系统淋巴瘤的影像诊断及鉴别诊断
2020-06-20唐陶富
葵 旭,唐陶富
(永州职业技术学院 湖南 永州 425006)
原发性中枢神经系统淋巴瘤是临床上一种少见的高度恶性肺霍奇金淋巴瘤疾病,患者临床症状以头痛、恶心、呕吐及视力障碍等为主,会对人体的脑室等部位产生损伤[1]。本文将我院肿瘤科接诊的68例作为研究对象,分别予以MRI和CT诊断,进行分析比较,期望原发性中枢神经系统淋巴瘤临床诊断方案的选用提供指导性意见。
1 资料与方法
1.1 一般资料
所抽取的68例原发性中枢神经系统淋巴瘤病例均为我院肿瘤科2019年1月—2019年10月接诊患者,均经手术病理证实。其中男35例,女33例,年龄39~75岁,平均(64.6±4.6)岁。68例患者均接受MRI和CT诊断,进而与手术病理证实结果进行比较。
1.2 方法
病理检查:所有的患者均接受免疫组织化学染色检查,以10%中性甲醛溶液固定肿瘤组织,进行常规的光学显微镜检查,对患者肿瘤细胞中的核浆比、血管分布形态及纤维成分等进行确定,由两名以上的临床医师诊断。MRI检查:仪器型号为:GE SIGNA EXCITE 3.0T超导型全身磁共振扫描仪,以1.5T行头部平扫与增强扫描,横轴位于SE TR300-500ms,TE8-12ms,即T1WI;FSE T2WI为2500-5000ms ,TE90-102ms,对患者行横轴位、矢状位及冠状位扫描。CT检查:仪器型号为美国GED iscoveryLSPET/CT一体机,进行头部平扫与增强扫描,重点部位要采用5mm无间隔扫描进行,矩阵保持在256×256。两种检查比较。
1.3 统计学方法
数据采用SPSS17.0统计学软件分析处理,计数资料采用率(%)表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
结果显示,MRI诊断结果准确率高于CT,比较差异有有统计学意义(P<0.05),见表。
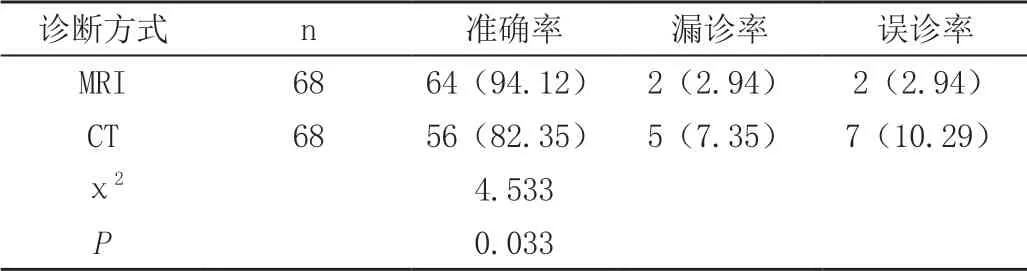
表 临床诊断准确率比较[n(%)]
3 讨论
原发性中枢神经系统淋巴瘤患者会伴有不同症状。临床通常选用MRI与CT进行检查,并结合病变组织病理学检查,以此确保临床诊断结果的准确性,总的来说,原发性中枢神经系统淋巴瘤的病理类型主要表现为弥漫性大β细胞淋巴瘤[2]。
颅内恶性淋巴瘤肿瘤形态多样,可以发生出血和坏死,囊变较为罕见,本次研究的68例患者病灶出现了不同程度的出血及坏死。鉴于原发性中枢神经系统淋巴瘤好发于30-70岁年龄段,且男性发病率高于女性,本次研究68例病例中有33例为女性,占比较高,随机事件,并不表明此病易发于女性,这点值得注意。此病最常见的3类患者分别是器官移植者、先天性免疫功能缺失者、获得性免疫缺陷综合征者[3-4]。现对本次研究所获得的影像特征作如下的阐述。
3.1 病灶部位、形态及大小分析
68例原发性中枢神经系统淋巴瘤患者共检查病灶数95个,单发性病灶例数62例,多发性病灶例数6例,患者的病灶多数都位于接近中线脑深部,单发性病灶的分布部位以额叶、颞叶、胼胝体为主,多发性病灶分布部位集中于左侧额叶深部白质、胼胝体及脑干等接近中线的位置。病灶呈现类圆形或不规则团块状,单发性病灶直径18~55mm,平均大小(42.1±10.2)mm,多发性病灶直径≤10mm,平均大小(7.8±0.6)mm。
3.2 两种检查方式的影像特征
MRI影像特征:显示68例患者病灶多数位于额叶、颞叶、胼胝体及临近脑膜,有5例患者的影像呈现团块状强化,一侧边界显示模糊,平扫T1WI呈现稍低或等信号,T2WI呈现高或稍高信号。CT影像特征[5]:所有病灶均有一定程度的水肿,增强后病变均明显强化,强化后信号普遍均匀,只有部分病变呈现点状坏死,所有病灶均未出现钙化现象,平扫时呈现高或略高密度。
本次研究发现,接受MRI与CT检查后,两者的诊断准确率分别为94.12%、82.35%,提示MRI诊断准确率高于CT。
综上所述,在进行原发性中枢神经系统淋巴瘤临床诊断时,可以将MRI检查方式作为首选方式,必要时可以结合CT进行诊断。
