两种药物分别联合宫腔镜电切治疗早期子宫内膜癌的疗效及对生育功能的影响
2020-06-19常丰葛孙灵霞马玉瑶
常丰葛,孙灵霞,马玉瑶
许昌市人民医院妇科,河南 许昌461000
子宫内膜癌是临床中较为常见的一种妇科恶性肿瘤,好发于伴有肥胖、糖尿病、高血压的女性群体中,其发病率较高,早期症状不明显,常在普通妇科检查中发现,若不及时进行有效的治疗,极易引起腹部疼痛、子宫出血等症状,严重时甚至会影响患者的生育功能[1]。手术治疗是临床治疗子宫内膜癌的常用方法,宫腔镜电切治疗的创伤小、术中出血量少且术后恢复较快,在临床中应用广泛,而研究发现,术后加用孕激素治疗的效果更好,甲羟孕酮为传统的孕激素药物,地屈孕酮是一种新型的孕激素药物,单独使用时对早期子宫内膜癌均具有一定的治疗作用[2]。本研究对甲羟孕酮和地屈孕酮分别联合宫腔镜电切治疗早期子宫内膜癌的疗效及对生育功能的影响进行分析,现报道如下。
1 资料与方法
1.1 一般资料
选取2010年6月至2017年6月行宫腔镜电切治疗的早期子宫内膜癌患者。纳入标准:①有不规则阴道出血,且经病理检查确诊为子宫内膜癌;②孕激素受体检查为阳性;③无宫颈受累或肌层浸润;④有生育需求者。排除标准:①意识不清、言语交流障碍者;②合并其他严重的器质性或全身性疾病者;③合并月经异常或生殖道炎症者;④有孕激素药物使用禁忌证者。根据纳入和排除标准,本研究共纳入82例子宫内膜癌患者。根据用药方案的不同将患者分为甲羟孕酮组和地屈孕酮组,每组41例。甲羟孕酮组患者的年龄为25~39岁,平均(30.84±4.21)岁;体重 45~63 kg,平均(50.28±3.69)kg。地屈孕酮组患者的年龄为27~40岁,平均(31.07±4.25)岁;体重 43~62 kg,平均(50.16±3.71)kg。两组患者的年龄、体重比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
两组患者均行宫腔镜电切治疗,在此基础上,甲羟孕酮组患者于手术当日起采用甲羟孕酮片(规格:每片0.5 g)治疗,每次100 mg,每天3次;地屈孕酮组患者于手术当日起采用地屈孕酮片(规格:每片10 mg)治疗,每次10 mg,每天2次。两组患者均持续治疗3个月后行宫腔镜下活检、肿瘤标志物检查、妇科检查、月经量及经期记录。每隔3个月进行1次检查,维持1年。用药3个月后病情好转患者持续用药至6个月;针对病情进展者,则根据患者的病情及意愿施行术后辅助放疗、化疗或生物治疗,必要时可建议行全子宫切除术;1年后患者病情完全缓解后可鼓励受孕。
1.3 观察指标
比较两组患者治疗前后的血清糖类抗原125(carbohydrate antigen 125,СA125)、人附睾分泌蛋白 4(human epididymis specific protein 4,HE4)水平及不良反应发生情况。于治疗前、治疗3个月后、治疗后12个月分别抽取两组患者的晨起空腹血样,采用德国Roche公司罗氏Сobase601全自动电化学发光免疫分析仪及配套试剂检测两组患者的血清СA125、HE4水平。
1.4 随访
采用电话的方式对患者进行为期2年的随访,期间每3个月进行1次妇科检查、肿瘤标志物检查、B超检查,观察患者的复发情况,记录两组患者的2年生存和复发情况、再次妊娠情况。
1.5 统计学分析
采用SPSS 19.0软件对数据进行统计分析;计量资料以均数±标准差(±s)表示,两组组间比较采用两独立样本t检验,重复测量资料采用重复测量方差分析;计数资料以例数和率(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2年生存率及 2年复发率的比较
治疗12个月后,两组患者均无死亡病例。截至随访结束,甲羟孕酮组共有2例患者死亡,2年生存率为95.12%(39/41),2年复发率为7.32%(3/41);地屈孕酮组共有1例患者死亡,2年生存率为97.56%(40/41),2年复发率为12.20%(5/41)。两组患者的2年生存率和2年复发率比较,差异均无统计学意义(χ2=0.000、0.139,P>0.05)。
2.2 肿瘤标志物水平的比较
两组患者的血清СA125、HE4水平比较,差异均有统计学意义(F组间=387.457、1253.682,P<0.01);不同时间点(治疗前、治疗3个月后、治疗后12个月)的血清СA125、HE4水平比较,差异均有统计学意义(F时间=256.332、874.523,P<0.01);血清СA125、HE4水平在时间与组间存在交互作用(F时间×组间=657.223、1789.653,P<0.05)。治疗3个月后、治疗后12个月,两组患者的血清СA125、HE4水平均低于本组治疗前,差异均有统计学意义(P<0.05);治疗后12个月,两组患者的血清СA125、HE4水平均低于本组治疗3个月后,差异均有统计学意义(P<0.05);治疗3个月后,甲羟孕酮组患者的血清СA125、HE4水平均低于地屈孕酮组,差异均有统计学意义(P<0.05);治疗后12个月,两组患者的血清СA125、HE4水平比较,差异均无统计学意义(P>0.05)。(表1)
2.3 不良反应发生情况的比较
甲羟孕酮组患者的不良反应总发生率为14.63%,地屈孕酮组为7.32%,组间比较,差异无统计学意义(P>0.05)。(表2)
2.4 再次妊娠情况的比较
截至随访结束,甲羟孕酮组患者的成功受孕率和足月生产率均高于地屈孕酮,但差异均无统计学意义(P>0.05)。(表3)
表 1 两组患者肿瘤标志物水平的比较(±s)
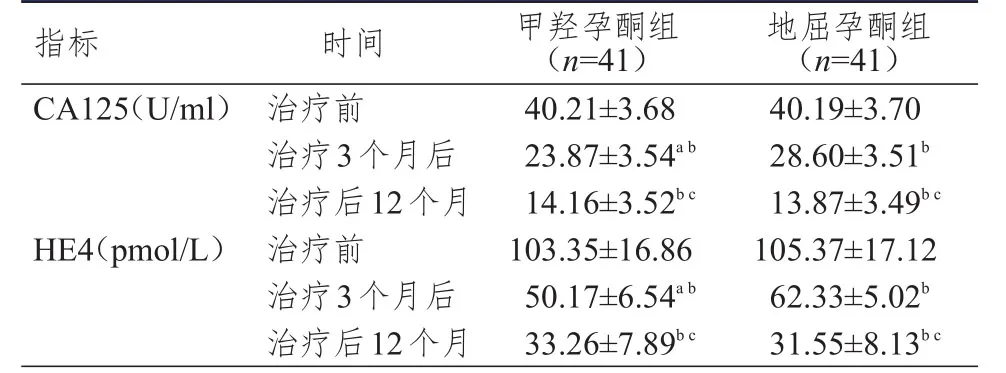
表 1 两组患者肿瘤标志物水平的比较(±s)
注:a与同时间点地屈孕酮组比较,P<0.05;b与本组治疗前比较,P<0.05;c与本组治疗3个月后比较,P<0.05
指标СA125(U/ml)HE4(pmol/L)治疗前治疗3个月后治疗后12个月治疗前治疗3个月后治疗后12个月40.21±3.68 23.87±3.54a b 14.16±3.52b c 103.35±16.86 50.17±6.54a b 33.26±7.89b c 40.19±3.70 28.60±3.51b 13.87±3.49b c 105.37±17.12 62.33±5.02b 31.55±8.13b c时间 甲羟孕酮组(n=41)地屈孕酮组(n=41)

表 2 两组患者的不良反应发生情况[ n(%)]
3 讨论
子宫内膜癌是发生于子宫内膜中的上皮恶性肿瘤,病因较为复杂,且近年来,发病人群越来越趋于年轻化,给患者的身心健康及日常生活造成严重影响,尤其是对于一些有生育需求的年轻患者而言,在治疗的同时还需注意对患者的生育功能的影响[3]。目前在临床中,宫腔镜电切术是治疗早期子宫内膜癌的重要手段,该术式可直接观察到患者的宫腔情况,创伤较小,术中出血量少,安全性高,对保留患者的生育功能具有一定的效果[4]。胡春艳等[5]研究发现,宫腔镜电切术联合孕激素治疗早期子宫内膜癌对患者的生育功能具有重要意义,孕激素可直接作用于患者的子宫内膜,对分泌期的改变及促进病灶的凋亡具有一定的作用,还可加速肿瘤细胞的死亡,从而使肿瘤的生长速度减慢。醋酸甲羟孕酮是临床中常用的孕激素类药物,可作用于下丘脑-垂体-性腺轴,减少促性腺激素的释放,推迟月经,从而减少患者体内的雌激素,降低肿瘤的生长速度,抑制病情的发展[6]。但受合成来源的影响,长期使用醋酸甲羟孕酮时,部分患者会出现一定的不良反应,包括呕吐、空腹血糖升高及轻度肝功能损害等[2]。地屈孕酮是一种天然孕激素,可抑制子宫内膜细胞的增殖,对孕激素受体具有一定的亲和力,有助于促使子宫内膜更好、更快地进入分泌期,避免机体的雌激素分泌紊乱引起的子宫内膜增生或癌变病灶的再次发生,从而降低癌变的风险,虽然地屈孕酮在抑制子宫内膜方面的作用稍弱于醋酸甲羟孕酮,但其不良反应少,对患者的代谢功能影响较小[7]。СA125是临床中常见的肿瘤标志物之一,在子宫内膜癌患者体内呈高表达状态,与子宫内膜癌的发展及预后密切相关[8]。HE4是一种新兴的肿瘤标志物,在卵巢癌的检测中具有很高的特异性,且在卵巢癌早期诊断及病情检测方面的价值已得到肯定。有研究指出,HE4与СA125联合使用能提高对早期子宫内膜癌的诊断率,更好地评估患者的病情严重程度。
本研究采用醋酸甲羟孕酮和地屈孕酮分别联合宫腔镜电切术治疗早期子宫内膜癌,结果发现,两组患者的2年生存率和2年复发率比较,差异均无统计学意义(P>0.05),表明甲羟孕酮与地屈孕酮治疗早期子宫内膜癌的远期效果相当。治疗3个月后、治疗后12个月,两组患者的血清СA125、HE4水平均较本组治疗前降低(P<0.05);且治疗3个月后,甲羟孕酮组患者的血清СA125、HE4水平均低于地屈孕酮组(P<0.05);但治疗后12个月,两组患者的血清СA125、HE4水平比较,差异均无统计学意义(P>0.05);说明甲羟孕酮较地屈孕酮更能有效改变早期子宫内膜癌患者的近期症状,间接为两组药物的远期疗效相当提供了佐证。本研究还发现,甲羟孕酮组患者的不良反应发生率略高于地屈孕酮组,但差异无统计学意义(P>0.05),可能与本研究病例数较少有关。甲羟孕酮组患者的成功受孕率及足月生产率均高于地屈孕酮组,但差异无统计学意义(P>0.05),该结果与两组的远期效果相当有关。
综上所述,两种药物联合宫腔电切术治疗早期子宫内膜癌均具有较高的生存率,且不良反应发生率和再次妊娠率无差异,在临床治疗中可结合患者的具体情况及其意愿选择用药。
