3D 打印技术在复杂性胫骨平台骨折的应用效果观察
2020-06-17徐涛余兆仲龚剑斌宋颖军
★ 徐涛 余兆仲 龚剑斌 宋颖军*
(1.江西中医药大学 南昌 330004;2.江西中医药大学附属医院 南昌 330006)
胫骨平台骨折是涉及膝关节的关节内骨折,为创伤骨科的常见好发部位之一[1]。随交通建筑业的发展,骨折的损伤能量逐渐加大,复杂性胫骨平台骨折在胫骨平台骨折的比率不断提高。胫骨平台骨折作为关节内骨折,须解剖复位,坚强内固定,早期无痛的功能锻炼,以最大程度恢复膝关节的功能[2]。其中复杂性胫骨平台骨折(Schatzker 分型V、VI 型)又常常伴有半月板、内外侧副韧带、前后交叉韧带等关节内组织损伤,如治疗不当可致关节僵硬、创伤性关节炎等并发症[3]。以往治疗主要依靠X 线及CT 判断骨折的损伤类型、骨折的移位情况,对术者的空间构建能力及治疗经验是极大的挑战。随着3D 打印技术在临床上的推广应用,极大地提高了手术的精准率,从而降低了不良并发症的发生。我院自2015 年引进3D 打印技术,取得了较为满意的效果,现将有关情况报告如下。
1 临床资料
1.1 一般资料 2015 年2 月—2018 年5 月,江西中医药大学附属医院骨伤科收治复杂性胫骨平台骨折患者56 例,按随机数字法分为观察组和对照组各28 例。观察组:年龄21~58 岁,平均年龄(36.9±3.7)岁,其中V 型16 例、VI 型12 例,受伤原因:车祸伤12 例、高处坠落伤8 例、重物砸伤3 例、其他5 例。对照组:年龄24~63 岁,平均年龄(38.5±4.3)岁,其中V型17例、VI型11例,受伤原因:车祸伤12例、高处坠落伤10 例、重物砸伤3 例、其他3 例。两组患者年龄、骨折分型、受伤原因等一般资料比较无明显差异(P>0.05),具有可比性。
1.2 纳入标准 符合胫骨平台骨折诊断标准,由2 名副主任及以上医师依据X 线进行骨折分型,按Schatzker 骨折分型,符合Schatzker 分型V、VI 型。
1.3 排除标准 ①陈旧性胫骨平台骨折;②有手术禁忌,不能耐受手术者或拒绝手术者;③先天性或后天性膝关节发育异常者;④受伤前,其它原因导致患肢功能异常者。
2 方法
2.1 治疗方法 对照组:术前完善相关检查,行X、CT、MRI 等影像学检查,评估骨折损伤程度,制定手术方案。手术过程:麻醉成功后常规消毒铺巾,选择合适的手术入路(外侧髁骨折采用前外侧入路或腓骨截骨入路,内侧髁骨折块采用前内侧入路或者后内侧入路,后侧骨折块采用后侧正中入路或倒“L”入路),逐层剥离暴露骨折线,依次固定损伤柱(按先稳定侧再不稳定侧顺序固定)。如有关节面塌陷,可直接打开劈裂骨折块直视下复位植骨,或运用开窗技术复位并植骨。如有半月板损伤及侧副韧带损伤予以一期修复,伴有交叉韧带损伤视损伤程度予以一期修复或二期处理。大量生理盐水冲洗后逐层关闭伤口,常规放置负压引流。
观察组:将膝关节CT 平扫+三维重建数据传输第三方科技打印公司,工程师将CT 数据结果以Dicom 格式导出,输入Mimics 13.0 软件进行数据处理, 应用3D 技术打印出1∶1 的骨折模型。根据骨折模型再次了解骨折线的走向、骨折块的移位程度、关节面的塌陷范围,重新确定Schatzker 骨折分型及“三柱”分型,并在骨折模型上进行模拟手术,选取所需的钢板(如有需要可预弯)及螺钉,并测量螺钉的长度,将其做好标记消毒后手术备用。手术方法及步骤同对照组。典型病例及治疗大致过程见图1。
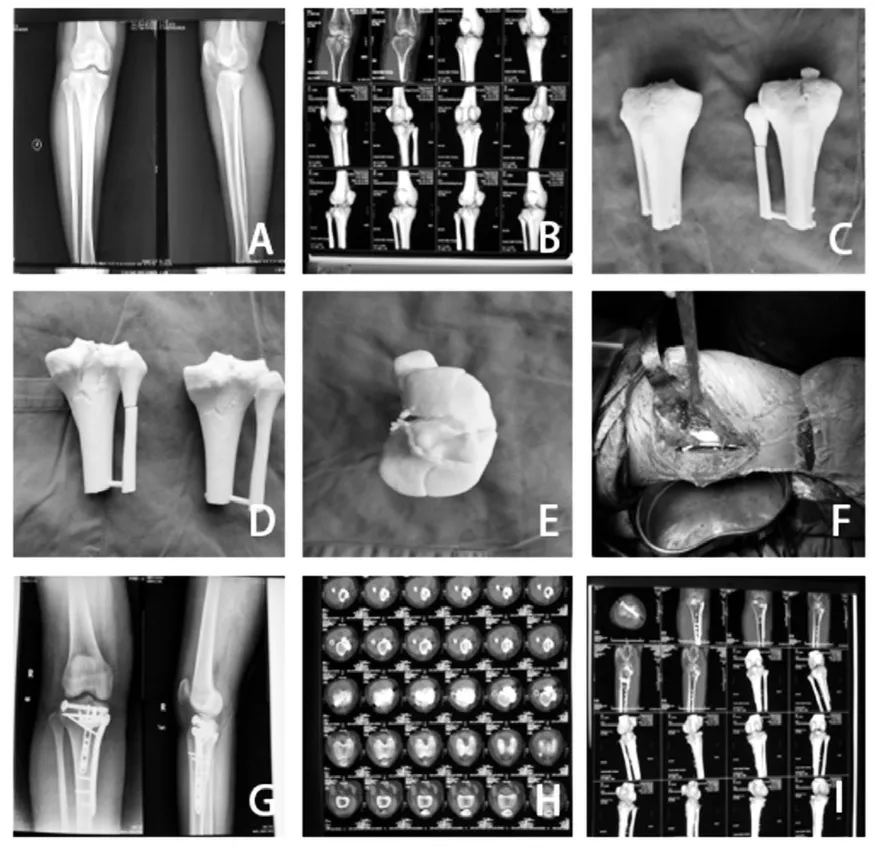
图1 典型病例及治疗过程
2.2 观察指标 (1)记录两组手术时间、术中出血量、术中透视次数,比较术后骨折骨性愈合时间、术后6 个月膝关节HSS 评分及术后并发症发生率。(2)采用特种外科医院膝关节评分(HSS)对膝关节功能进行评价。分别从疼痛(30 分)、功能(22分)、活动度(18 分)、肌力(10 分)、屈曲畸形(10分)、稳定性(10 分)等方面进行评价,其中扶拐、伸直滞缺、内外翻为减分项目,满分为100 分。优:≥85 分,良:70~84 分, 可:60~69 分,差:<59 分。优良率=[(优例数+良例数)/总例数]×100%。
2.3 统计学方法 应用SPSS 17.0 统计软件进行统计学分析。手术时间、术中出血量、透视次数、骨性愈合时间等资料采用t 检验,计数资料用率描述,组间比较采用χ2检验。P<0.05为差异有统计学意义。
3 结果
3.1 两组手术相关指标比较 见表1。两组手术时间、术中出血量、透视次数等指标比较,观察组有明显优势,组间差异有统计学意义(P<0.05)。两组患者骨折骨性愈合时间均为3~4 个月,组间比较无明显差异(P>0.05)。
表1 两组手术情况与骨折愈合时间比较(,n=28)
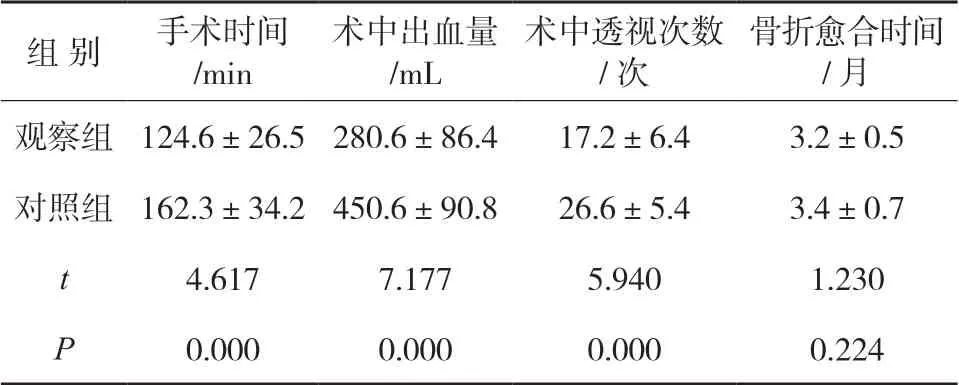
表1 两组手术情况与骨折愈合时间比较(,n=28)
组 别 手术时间/min术中出血量/mL术中透视次数/次骨折愈合时间/月观察组 124.6±26.5 280.6±86.4 17.2±6.4 3.2±0.5对照组 162.3±34.2 450.6±90.8 26.6±5.4 3.4±0.7 t 4.617 7.177 5.940 1.230 P 0.000 0.000 0.000 0.224
3.2 两组术后膝关节HSS 评分比较 见表2。术后6 个月膝关节HSS 评分优良率观察组为89.28%,对照组为 78.57%,组间差异有统计学意义(P<0.05)。

表2 两组术后6个月HSS评分比较(n=28) 例
3.3 术后并发症情况 术后对照组出现切口感染1例、关节僵硬2 例、创伤性关节炎3 例、关节不稳1例,观察组出现关节僵硬1 例、创伤性关节炎1 例。并发症发生率对照组为25%,观察组为7.1%,两组比较差异无统计学意义(χ2=0.804,P=0.849>0.05)。其中切口感染经清创换药后治愈,3 例关节僵硬中的2 例经关节松解术、1 例经中药熏洗配合功能锻炼后症状好转,创伤性关节炎患者症状无明显改善。
4 讨论
复杂性胫骨平台骨折多为高能量损伤,骨折常合并重要神经血管(胫前胫后动静脉、腓总神经等)损伤、骨筋膜室综合征、深静脉血栓等并发症。治疗目标是复位并稳定骨折块,恢复关节面的平整、下肢的正常力线,以及膝关节的稳定性[4-5]。目前切开复位钢板内固定术仍然是该骨折治疗的金标准,但因骨折的严重粉碎及膝关节结构的复杂性,治疗十分棘手,即使经验丰富的高年资医生也会出现复位不良、螺钉穿出关节腔、术后关节面继发塌陷、膝关节僵硬、创伤性关节炎等并发症[6]。为更加精准的对骨折进行复位,我们必须进行大量的术前准备工作,包括骨折的分型、手术时机、手术入路的选择、钢板的数量及预置位置等。最为重要的是根据影像学资料对骨折进行详实的判断,结合X 线及CT 准确判断Schatzker 骨折分型,在“三柱理论”指导下,基于CT 结果判断骨折的受伤机制及暴力方向,通过MRI 了解关节内韧带及半月板的损伤情况。但对于复杂性胫骨平台骨折,X 线不能完全显示骨折的形态,尤其是后内侧及后外侧骨折块存在一定程度的漏诊率,对手术入路的选择具有很大的误导性,最终导致骨折复位不佳甚至手术的失败。CT 及三维重建虽然弥补了X 线的不足之处,但其图像平面化的缺点仍然不够直观,对于复杂性胫骨平台骨折,3D 打印的骨折模型成为了临床医生的一大利器。
3D 打印是一种以数字模型为基础,运用粉末状金属或塑料等可粘合材料,通过分层扫描,逐层累加的打印方式来重建物体的技术,是一种不需要传统模具、夹具或机床可以打造出任意形状,根据零件或物体的三维模型数据,通过成型设备以材料累加的方式制成实物模型的技术[7]。病人常规接受膝关节CT 平扫+三维重建,将三维数据发送给3D 打印科技公司,由工程师将数据导入3D 打印机,即可打印一个1∶1 的骨折模型,还可以打印一个计算机预复位的骨折模型。骨折模型很好地还原体内的骨折移位情况,对术前规划及术中操作有着十分重要的指导意义,也顺应了当今医学发展的新趋势——精准医学、个性化治疗。
3D 打印的骨折模型优势主要有以下几点:(1)骨折分型的确定。3D 打印骨折模型可以直接直观、多角度的观察骨折的部位及骨折的移位程度、关节面的塌陷情况,可以准确的确定骨折的Schatzker骨折分型。董乐乐等[8]在研究3D 骨折模型在胫骨平台Schatzker 骨折分型的应用中,对比分别基于X 线与3D 打印模型的Schatzker 骨折分型,结果得出基于3D 打印模型的骨折分型对基于X 线的骨折分型有较大改动,发现X 线对于胫骨平台后侧的损伤情况反映不精确,根据3D 打印模型确定的骨折损伤程度较X 线更加严重。如图1 中的A 所示,X 线显示关节面似乎较为平整,损伤程度较轻,但从3D 打印模型来看(图1 中的C、D、E),该骨折关节面破坏十分严重,尤以后侧柱明显,并发现内外侧柱都伴有横行骨折线,以及前交叉韧带止点撕脱性骨折,以上都是X 线未能发现的,为详细精准的治疗方案提供了十分重要的参考。(2)合理的手术入路的选择。术前根据3D 骨折模型,了解每一个骨折块的移位情况,了解“三柱理论”[9]中的每一柱损伤情况,制定最为合理有效的手术入路,确保每一个损伤柱都能得到坚强固定,避免因认识不清而选择错误的手术入路导致手术的困难甚至失败。如若以后侧柱损伤为主的骨折采用内外侧切口,因后侧柱未能得到坚强固定将大大增加继发的关节面塌陷(图1 中的F)。(3)术前模拟操作。术前可在计算机上模拟手术复位,尤其是对于粉碎严重、复位骨性标志不明显的,可根据计算机参数进行有效复位,避免术中因骨折块辨识困难而难以解剖复位,并将计算机模拟复位的模型一同打印,便于术中观察分析(图1 中的C、D)。除此还可以在3D 骨折模型上进行模拟手术,模拟骨折复位的顺序、骨折块的固定方式、钢板的放置、螺钉的植入方向等,预测术中可能遇到的问题及挑战,做好充分的术前准备,从而使手术有条不紊地按计划进行(图1 中的G、H、I)。(4)充分的术前准备。根据模拟手术提前选择合适的钢板、测量所需螺钉的长度,如有需要可根据骨折模型的骨折情况对钢板进行预弯再消毒处理。这样可大大减少手术中的多余操作,并极大减少手术时间。(5)良好的医患沟通。医生可根据3D 模型更为直观的讲解骨折的严重程度及手术的大致流程,不仅使患者能够更容易了解病情及手术方式,还可以消除患者的紧张和焦虑情绪,更为积极主动地配合。(6)新颖的教学方式。胫骨平台骨折结构复杂,其损伤机制也十分复杂多样,对于年轻医师尤其是实习医师,理解并掌握骨折的受伤机制,判断骨折的不同分型,以及骨折的治疗原则,存在一定的学习曲线。3D 打印骨折模型不同于传统书本文字及图画,它更加直观的显示骨折的移位情况,使学习者更为容易的理解并掌握知识,不仅增加了教学的趣味性,也激发了初学者的积极性。
总之,3D 打印模型可显著提高医生对复杂性胫骨平台骨折的认识,缩短年轻医生对该骨折类型的学习曲线,减少医源性损伤,从而缩短手术时间、麻醉时间、术中出血量,对医生及患者来说都是十分有意义的工作,也顺应了近来备受推崇的“精准医学”“个性化治疗”的理念。当然,在日常的工作开展中,笔者发现仍有一些问题需要进一步解决和完善,如3D 打印的材料问题,3D 打印较传统手术所产生的额外费用问题,以及医工(医师与工程师)沟通问题。随着医学影像学、计算机数学、材料工程学等多学科的进步与合作,这些问题也将会迎刃而解,3D 打印技术也将迎来更加广阔的应用前景。
