血浆置换在病毒性呼吸道传染病细胞因子风暴治疗中的作用*
2020-06-17刘奇王世春姚春艳
刘奇 王世春 姚春艳
发生细胞因子风暴是病毒性呼吸道传染疾病[如新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)、中东呼吸综合征(middle east respiratory syndrome,MERS)、新型甲型H1N1、严重急性呼吸综合征(severe acute respiratory syndrome,SARS)等]重型和危重型患者死亡的一个重要原因,如能早期发现并阻断则能逆转病情、提高患者生存率[1]。由于目前临床上针对细胞因子风暴尚未建立特异性治疗方案,但有临床数据表明血浆置换在减轻细胞因子风暴治疗中疗效显著[2],本文结合COVID-19细胞因子风暴发生机制对血浆置换用于包括COVID-19在内的病毒性呼吸道传染疾病治疗作如下综述。
1 细胞因子及细胞因子风暴 细胞因子主要包括白细胞介素(IL)、干扰素(IFN)、肿瘤坏死因子(TNF)、集落刺激因子(CSF)、趋化因子和生长因子等,具有调节固有免疫、适应性免疫、血细胞生成、细胞生长分化以及损伤组织修复等多种生物学功能[3]。和其他免疫分子一样,细胞因子既可发挥免疫调节作用,在一定条件下也可参与多种疾病的发生,甚至引发细胞因子风暴(cytokine storm)。发生细胞因子风暴时,首先是局部的炎症反应(如TNF-α和IL-1β的表达升高),在趋化因子IL8,C5a(补体激活产物)的作用下,细胞因子在炎症部位大量积聚然后循环达到全身,引起淋巴细胞、巨噬细胞等免疫细胞过度激活,产生过度免疫应答。该过程中细胞因子与免疫细胞之间产生特定的正反馈机制,使多种细胞因子在组织、器官中异常升高,引发炎症级联效应,破坏上皮细胞的结构和功能,最终导致患者单器官或多器官损伤、功能衰竭甚至死亡[4](见图1)。
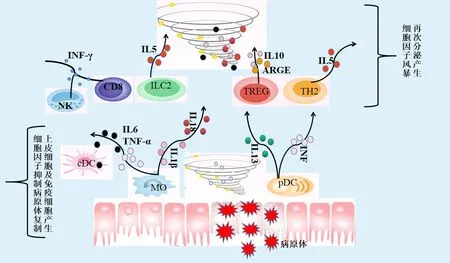
图1 病原体侵入人体产生细胞因子风暴的示意图
目前临床上对于细胞因子风暴尚无特异性治疗手段,常见给予糖皮质激素或针对细胞因子风暴中某种特异细胞因子进行靶向治疗[5],前者存在较大的随意性和不确定性,缺乏对给予患者激素治疗的起始时间点、激素个体化应用剂量以及何时终止激素应用等关键问题进行指导的治疗标准。靶向治疗细胞因子风暴中的特异细胞因子[6-8],应用其单克隆抗体(如托珠单抗-人源性抗人IL6受体单克隆抗体)以拮抗病理情况下的体液促炎因子来减轻细胞因子风暴,或应用特异重组蛋白调节细胞因子风暴具有良好前景,但不同疾病造成细胞因子风暴机制不同,引起不同的细胞因子变化,该治疗手段同样具有不确定性。
近年来血浆置换用于减轻细胞因子风暴疗效显著[2,9,10],作为一种非特异、广谱的方法,非靶向地去除血液中的细胞因子,调节过度激活的免疫反应,促进免疫重建。
2 血浆置换适应征及机理 血浆置换是通过分离和去除患者血液中的病理性血浆,同时输注一定量的溶液或正常人血浆,以达到清除致病物质,减轻病理损伤的目的[11]。根据临床疗效将治疗性血浆置换的适应征分为Ⅰ-Ⅳ级[12],针对I级适应征,如吉兰-巴雷综合征,重症肌无力,ABO-血型不符的肝、肾移植患者,血浆置换或联合其他方案作为基础一线治疗方案;对于系统性红斑狼疮的Ⅱ级适应征患者,血浆置换或联合其他方案可作为独立二线治疗方案;针对Ⅲ级适应征如脓毒血征和多器官衰竭患者,血浆置换的最佳治疗效果尚未确定,需制定个性化治疗方案;而不适宜血浆置换治疗如急性类风湿关节炎则归为Ⅳ级适应征。在前3级适应征中,多数疾病自身进程或其治疗手段都可产生细胞因子风暴,如噬血细胞综合征[2]、造血干细胞移植[9],及近年来用于肿瘤治疗的CAR-T细胞疗法[13],经血浆置换治疗后,部分难治、复发性疾病患者的生存率得到了提高。
2019年12月初,在我国武汉市暴发的COVID-19被证实为新型冠状病毒(SARS-CoV-2)引起的肺炎,目前尚无特异性治疗手段,科学家对该疾病进程研究发现,细胞因子风暴是重型和危重型COVID-19患者死亡的一个重要原因[14,15]。李兰娟院士[16,17]牵头编著的《人工肝血液净化系统应用于重型、危重型新型冠状病毒肺炎治疗的专家共识》明确表示人工肝血液净化系统(简称人工肝)能清除炎症因子,阻断“细胞因子风暴”,从而减轻炎症反应对机体的损伤,对重型、危重型患者的救治具有重要价值,可明显缩短ICU住院时间,血清细胞因子IL2/IL4/IL6/TNF-α显著下降,呼吸改善,氧饱和度提升。血浆置换是人工肝系统中核心技术之一,同时“新型冠状病毒肺炎诊疗方案(试行第七版)”中写到将血浆置换等血液净化方式用于重型和危重型COVID-19患者早中期的治疗,能清除炎症因子,阻断细胞因子风暴[18]。
3 COVID-19引发细胞因子风暴的潜在机制及血浆置换疗效武汉金银潭医院的黄朝林[19]等对41名COVID-19患者的回顾性研究观察到患者血清中众多炎症因子和趋化因子水平显著升高,如IL1B、IL1RA、IL7、IL8、TNF-α、生长因子PDGF和VEGF;特别指出与非ICU患者相比,ICU患者血清中IL2、IL7、IL10、粒细胞集落刺激因子GCSF及TNF-α因子水平进一步升高。华中科技大学同济医学院附属协和医院(武汉协和医院)的研究团队[20]描述了不同严重程度的COVID-19患者外周血淋巴细胞亚群和细胞因子的动态变化,他们也观察到淋巴细胞减少和促炎细胞因子风暴在重型COVID-19患者中比在轻型患者中更严重,且与疾病的严重程度密切相关。相比之下,重型患者组的细胞因子血清水平波动更显著。大部分被检测的细胞因子于发病后3~6天在血清中达到峰值水平,但IL6和IL10水平均持续升高。
中国科学院团队[21,22]结合已有的研究结果又分析了33例COVID-19 ICU患者和非ICU患者的多项免疫学指标,观察到SARS-CoV-2通过刺突蛋白(S蛋白)识别血管紧张素转换酶2(ACE2)感染机体后,可大量复制,从而迅速激活CD4+T细胞,使之增殖分化为Th1细胞并分泌IL6、γ干扰素和粒细胞-巨噬细胞集落刺激因子(GM-CSF)等促炎性细胞因子。其中,GM-CSF又可激活单核细胞进一步释放IL6和其他因子,导致形成细胞因子风暴,使患者病情发展为急性呼吸窘迫综合征甚至死亡。因此,T淋巴细胞和单核细胞释放的IL6和GM-CSF可能是COVID-19诱发细胞因子风暴的关键环节。而单核细胞作为非特异性免疫的免疫细胞,提示COVID-19引发细胞因子风暴的机制可能与机体特异性和非特异性免疫平衡破坏密切相关。
尽管对COVID-19疾病发展机制的认识尚未完全明确,但抑制COVID-19细胞因子风暴是逆转危重症患者病情的关键治疗靶点已非常明确[16]。现有血浆置换用于该疾病的报道不多,骆嵩[23]等采用血浆置换治疗了3例重型COVID-19患者,并与托珠单抗治疗组对比分析,发现血浆置换组治疗后3例患者炎症水平下降明显,C反应蛋白下降了76.64%,IL6下降了79.63%,淋巴细胞计数升高110.38%,凝血酶原时间也有明显改善;而托珠单抗治疗组3例患者炎症C反应蛋白下降了73.75%,IL6下降了17.74%,淋巴细胞计数升高42.82%,凝血酶原时间也无明显改善。因此,笔者最后推论对于炎症反应强烈的重型COVID-19患者,血浆置换仍应该作为首选方式。鉴于对于新冠肺炎行血浆置换的病例较少,此结论仍需进一步证实。
虽然血浆置换在新冠肺炎中的报道目前较少,但在其他病毒性呼吸道传染病中却有很多研究,虽然它们的发病机制略有不同,但绝大部分的重型或危重型都会引起相应的细胞因子水平发生变化,触发细胞因子风暴(见表1)。充分借鉴既往的病毒的治疗经验,分析病毒引起的呼吸道传染疾病的发病机制及相关细胞因子水平的变化特点,了解血浆置换在病毒性呼吸道传染病中的治疗现状,对血浆置换治疗COVID-19具有重要的意义。
4 血浆置换在其他病毒性呼吸道传染病中的应用
4.1 血浆置换治疗甲型H1N1流感:甲型H1N1流感病毒在侵袭感染者肺部时,会出现大量被激活的T细胞以抵抗病毒。T细胞被激活的同时导致人体内细胞因子形成细胞因子风暴,使肺部出现炎症反应。急性肺损伤(ALI)是甲型H1N1流感病毒感染者死亡的重要原因。对死亡患者的尸检结果发现患者出现严重的肺部炎症、肺血管通透性增加及明显的血行动力障碍[24]。

表1 病毒性呼吸道传染病发病机制及细胞因子水平变化
Pritesh Patel[25]研究报道了用血浆置换治疗3例患有急性呼吸道窘迫综合征和血流动力学损害的H1N1感染患者的案例。3例患者此前均接受了奥司他韦、机械通气联合吸入一氧化氮的治疗,在常规治疗干预失败的情况下接受了血浆置换治疗。在血浆置换治疗的过程中,其中1例患者血小板计数减少,有凝血功能障碍,选择用新鲜冰冻血浆作为其置换液。另外2例患者均需要血管加压素支持,以维持平均动脉压大于60 mmHg,他们接受的是新鲜冷冻血浆和5%白蛋白各占50%的比例所制备的置换液。每位患者连续治疗3 d,血浆置换量按照每千克体重置换(38~40)mL执行。治疗结果显示在第一次血浆置换后需要血管加压素支持的两名患者对血管加压素的需求立即降低,在完成第二次治疗后都不再需要血管加压素支持,此外在第二次血浆置换后,所有3例患者的器官功能障碍评分(PELOD)降低了50%,需氧量也都降低了。第三次血浆置换后,PELOD评分明显降低且小于3(P=0.001),氧合指数PaO2/FIO2比值显著提高,从平均值77提高到202。最后3例患者全部存活,无明显后遗症,4个月后均完全康复。
4.2 血浆置换治疗中东呼吸综合征(MERS):MERS是由中东呼吸综合征冠状病毒(MERS-CoV)引起的一种严重呼吸道传染病。MERS-CoV感染会引起患者白细胞计数减少、淋巴细胞计数减少,重症患者可出现血小板计数显著降低,此外还会引起肺部症状以及胸部X线和CT异常,最严重的也是主要致死的并发症是肾功能衰竭[26]。
Benjamin Koch[27]等研究者利用一个带有200纳米孔径并附有凝集素的血浆置换(LAP)装置来模拟血浆置换对MERS-CoV病毒的体外清除能力。研究者在体外构建中东呼吸综合征冠状病毒的伪病毒质粒,并在HEK/293T细胞中表达纯化。实验前用完全培养基或人血清将纯化的病毒质粒稀释至1 500 ng/mL,然后使其通过LAP,每30 min采集一次血浆置换后的样本,用于细胞感染性试验,以此来验证血浆置换对病毒的清除能力。实验结果表明,大部分病毒和糖蛋白在LAP治疗的第一个小时内就被清除,LAP对完全培养基中的MERS-CoV病毒清除率在3小时内即达到70%左右,对人血清中病毒的清除率为60%左右,且传染性下降到30%。虽然MERS-CoV病毒确实可以被LAP体外清除,但仍需在体内进一步验证,考虑到MERS-CoV病毒的高致死率并且没有特定的治疗方案,在条件允许下,血浆置换治疗也可以作为备选治疗方案。
4.3 血浆置换治疗埃博拉病毒病(EVD):埃博拉病毒病(ebola virus disease,EVD)是由埃博拉病毒(ebola virus,EBOV)感染引起的急性烈性传染病,病变几乎可累及全身所有器官组织,极易引起免疫系统紊乱,发生细胞因子风暴。国际上在救治少数危重患者时通常采用机械通气、肾脏替代、血浆置换等生命支持措施,明显提高了患者的生存率[28]。
埃博拉病毒表面的糖蛋白(glycoproteins,GP)对植物血凝素(lectin)具有极高的吸附性,德国法兰克福大学医院的研究者就利用这一特性,将植物血凝素吸附与血浆置换相结合(lectin affinity plasmapheresis,LAP)对1例危重症埃博拉病毒感染的患者进行治疗[29]。在患者被确诊感染埃博拉病毒后的第13天,进行了6.5 h的血浆置换治疗。在血浆置换治疗前,病人血液中的病毒载量是2.29×105拷贝/毫升,血浆置换治疗后,检测血液中的病毒载量为7.66×104拷贝/毫升,血液中病毒载量下降明显,此外在LAP滤过柱中检测到有2.53亿个埃博拉病毒。但是根据病程来看,在这个时间段,患者体内的病毒正好呈现一个下降的趋势。因此,血浆置换对埃博拉病毒的清除率有待进一步验证。但此次治疗至少证实,在做好生物安全防护的情况下,血浆置换治疗对患者是安全的,并且可以对患者体内的埃博拉病毒起到清除作用,为埃博拉病毒的治疗提供一种新的治疗方式。
4.4 血浆置换治疗严重急性呼吸综合征(SARS):SARS冠状病毒、2019-nCoV均属于冠状病毒科β病毒属,二者均属包膜病毒,基因组为正链单股RNA,全基因组比对发现COVID-19与SARS-CoV有70%左右的相似性[30]。最近报道了一例COVID-19死亡患者病理解剖结果[31],其肺部病变总体特征与SARS相似,血浆置换也曾应用于SARS的治疗[32]。研究发现在SARS感染的患者中免疫细胞分泌的细胞因子(IFN-γ、IL6、IL12等)显著提高,严重的患者呼吸困难,并且快速发展成急性呼吸窘迫综合征。鉴于血浆置换可以清除患者体内的细胞因子和炎症因子,孙世军[33]等用血浆置换联合连续性静脉-静脉血液滤过的方法对20例急性呼吸窘迫综合征展开治疗,结果发现经过血浆置换治疗后,患者的心率、平均动脉压、中心静脉压、动脉血氧分压、动脉血二氧化碳分压、氧合指数等指标均明显升高,而气道阻力、C反应蛋白的浓度下降显著。提示血浆置换对SARS患者的治疗有一定的疗效。
5 血浆置换不良反应及在病毒性呼吸道传染病治疗中的注意事项 血浆置换治疗已是抢救危重病患者生命的有效手段,可快速清除循环系统中的抗原、抗体、可溶性免疫复合物及机体有害成分,在ICU具有广泛的适应征[34]。该类患者常见不良反应有血压下降(8.4%)、心律失常(3.5%)、寒战(1.1%),大部分患者为一过性反应,严重并发症如休克、溶血的发生率为2.16%。
对于年龄偏大的重症患者,由于存在诸多基础疾病,在行血浆置换治疗时除了关注常规的不良反应外,还应重点关注患者的心理负担,密切关注患者病情变化,一旦发生不良反应及时采用有效应对措施,如降低流速、及时补液等。若出现以下情况[16]需谨慎使用血浆置换:①严重活动性出血或弥漫性血管内凝血者;②对治疗过程中所用血制品或药品如血浆、肝素和鱼精蛋白等严重过敏者;③急性脑血管意外或严重颅脑损伤者;④慢性心功能不全,分级为Ⅲ级及以上者;⑤尚未纠正的低血压、休克;⑥严重的心律失常。
6 小结 综上,细胞因子风暴发生机制研究已取得了很大进步[35],连续性肾替代疗法(CRRT)对于细胞因子风暴的治疗也有一定效果[18],但是目前仍无针对细胞因子风暴的特异性治疗手段,大量用于控制细胞因子风暴的药物已进入临床试验,但因来源的限制性和对机体潜在的不良反应未能迅速投入大范围的临床治疗。血浆置换作为一种成熟的血液净化技术,仍是一种较为安全的减缓细胞因子风暴的有效治疗手段,但对于新冠的治疗尚需更多的临床数据支持。
利益冲突 所有作者均声明不存在利益冲突
