“ESKAPE”在神经外科医源性细菌感染的表观流行病学研究*
2020-06-15黄泽玉郑光辉张国军
黄泽玉,郑光辉,吕 虹,张国军
(首都医科大学附属北京天坛医院检验科,北京 100070)
中枢神经系统医源性细菌感染是临床上的一类重要的感染[1],严重影响着神经外科手术的成功率与患者的存活率[2]。近年来,由于抗菌药物的滥用,多数微生物的耐药性出现了上升,尤其是以“ESKAPE”6类细菌(屎肠球菌、金黄色葡萄球菌、肺炎克雷伯菌、鲍曼不动杆菌、铜绿假单胞菌及肠杆菌属)的耐药率上升尤为明显[3],如碳青霉烯耐药肺炎克雷伯菌(CRKP)、碳青霉烯耐药鲍曼不动杆菌(CRAB)、万古霉素耐药肠球菌(VRE)等在临床上分离率越来越高。文献报道,ESKAPE在神经外科术后医源性细菌感染的占比较高[4]。为探索神经外科术后医源性感染的流行病学特征,为临床合理选择抗菌药物提供依据,本研究基于本院神经外科数据库,回顾性分析2009-2018年中枢神经系统医源性细菌感染的患者数据,获得其流行病学特征与耐药性的变迁。
1 资料与方法
1.1一般资料 选取本院神经外科数据库2009-2018年的患者,均为首次脑脊液培养阳性标本。
1.2方法 脑脊液标本采用传统的方法进行分离、培养与鉴定,培养系统选用BACTEC 9240全自动微生物培养仪(BD公司);鉴定系统包括 Phoenix 100(BD公司)、VITEK-2 Compact(生物梅里埃公司) 及VITEK MS(生物梅里埃公司)等。将留取的脑脊液标本注入儿童需氧培养瓶(BD公司)放入BECTEC 9240全自动培养仪(Becton, Dickinson and Company)连续培养,并将培养结果为阳性的标本二次转种至哥伦比亚羊血琼脂(生物梅里埃公司)上,通过仪器或手工进行鉴定,药敏实验主要采用微量肉汤稀释法与平板扩散法共同进行,针对细菌的耐药表型判定采用CLSI 2018的相关规则。
1.3统计学处理 本研究的数据统计采用细菌耐药性监测数据处理软件WHONET 5.6进行分析,患者病原菌分离构成比与药物敏感度试验按照百分率(%)进行计算,以耐药率、中介率与敏感率进行表征,计量数据采用IBM SPSS20.0统计软件进行统计,为增加数据的代表性与有效性,本研究将每两年作为一个时间节点进行分析,采用ANOVA分析对各时间区间的敏感率进行统计,以P<0.05为差异有统计学意义。
2 结 果
2.1神经外科术后脑脊液培养阳性的细菌分布 2009-2018年本院共收集34 382例神经外科患者的脑脊液标本,其中阳性标本2 781例,阳性率为8.09%(2 731/34 382)。因凝固酶阴性葡萄球菌(CoNS)在分类学上类似[5],故将其作为一类菌进行分析,各年度菌群分布如表1所示,由表1可以看出,CoNS、鲍曼不动杆菌、金黄色葡萄球菌及肺炎克雷伯菌是分离率最高的几类细菌,其中,“ESKAPE”共占据所有分离株的24.50%,其构成比见表1。
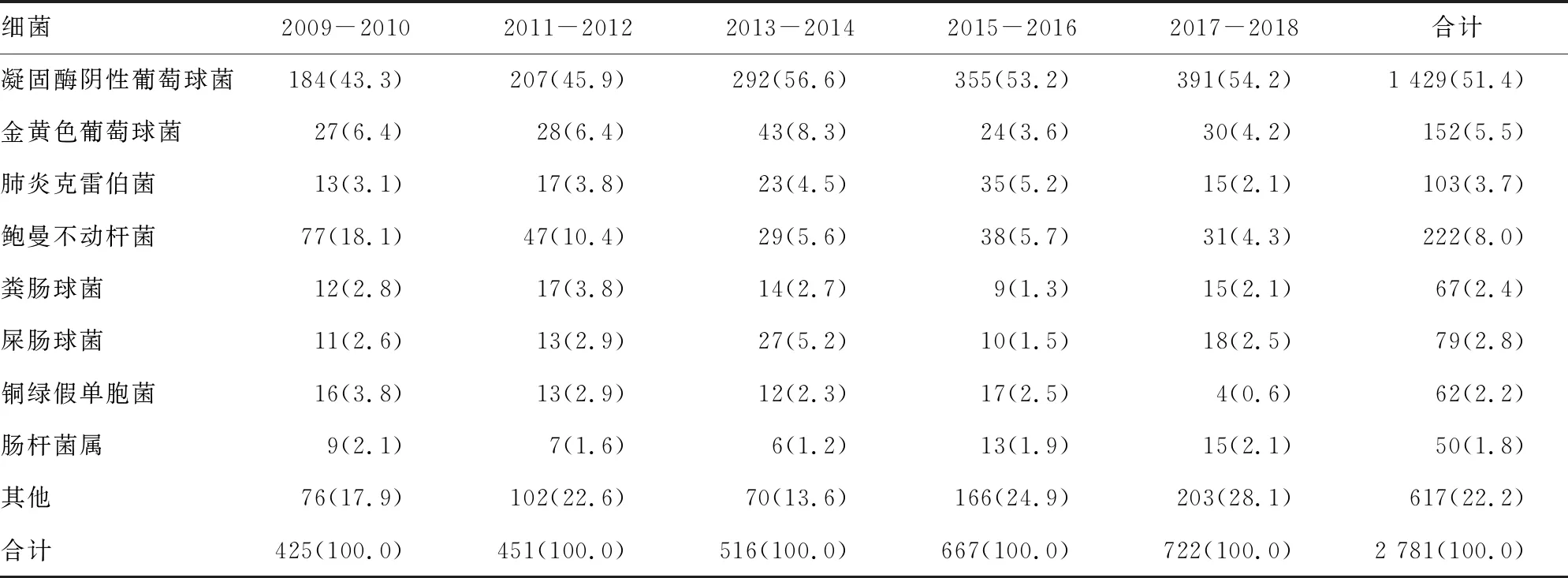
表1 2009-2018年神经外科医源性感染的细菌分布[n(%)]
2.2神经外科医源性“ESKAPE”感染的耐药性分析 2009-2018年间,神经外科术脑脊液分离出的“ESKAPE”的耐药性分析如表2~6所示,由于铜绿假单胞菌、屎肠球菌与肠杆菌属的例数相对较少,故对其做了综合性耐药分析研究。
金黄色葡萄球菌的耐药性如表2所示,耐甲氧西林金黄色葡萄球菌(MRSA)的比例超过40.00%,对于复方磺胺甲基异噁唑的敏感率逐年降低。整体上看,十年间,大多数抗菌药物敏感度的变化差异有统计学意义(P<0.05),金黄色葡萄球菌虽然耐药性较为严重,但10年间,其细菌的耐药性并未增强,尤其是MRSA的分离率在逐年减低,万古霉素、替考拉宁仍然为神经系统感染金黄色葡萄球菌的最佳抗菌药物,敏感率均为100.00%。
由表3可以看出,肺炎克雷伯菌的耐药性较为严重,除多黏菌素外,无任何一种抗菌药物的敏感率>90.0%,产超广谱β-内酰胺酶(ESBLs)的比例为42.70%,且存在逐渐上升的趋势。对于临床常用的抗菌药物的敏感率也出现了下降,如头孢吡肟的敏感率从2009年起逐年下降,平均敏感率不足60.00%。更为严重的是,碳青霉烯类抗菌药物的敏感率不足80.00%,且出现了严重下降的趋势,监测的6年间,碳青霉烯类抗菌药物的敏感率从2013-2014年的82.90%降至2017-2018年的46.60%,差异有统计学意义(P<0.05)。同样,鲍曼不动杆菌的耐药性出现了非常明显的变化,氨基糖苷类抗菌药物的敏感率由2009-2010年的接近100.00%降至2017-2018年的不足40.00%,差异有统计学意义(P<0.05),而针对第2代、3代头孢菌素的敏感率也出现了由大于80.00%到不足40.00%的变化趋势,碳青霉烯类抗菌药物的敏感率也从63.20%降至59.00%。
研究期间,铜绿假单胞菌的整体耐药性较为严重,由表5可以看出,其产ESBLs的比例为27.60%,且对亚胺培南的敏感率仅为62.10%。而从肠杆菌属的数据来看,整体耐药情况适中,对第3代头孢菌素的敏感率大于70.00%,而对于碳青霉烯类抗菌药物的敏感率接近100.00%。屎肠球菌的耐药率较高,VRE比例为27.70%,除糖肽类抗菌药物与恶唑烷酮类抗菌药物之外,仅有氯霉素与四环素敏感率较高(>70.0%)。
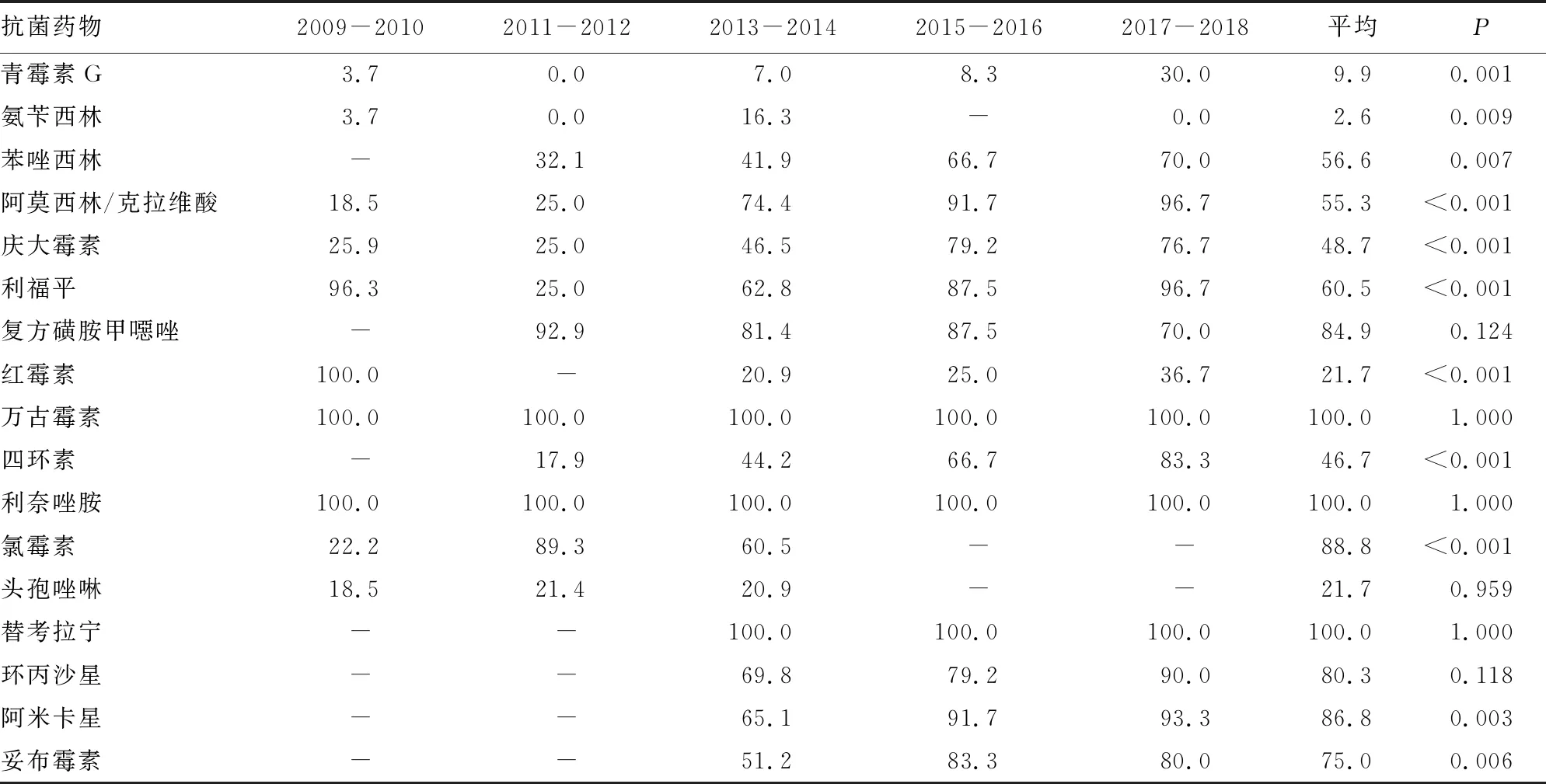
表2 2009-2018年神经外科医源性感染金黄色葡萄球菌的耐药性分析(%)
注:-表示无数据。
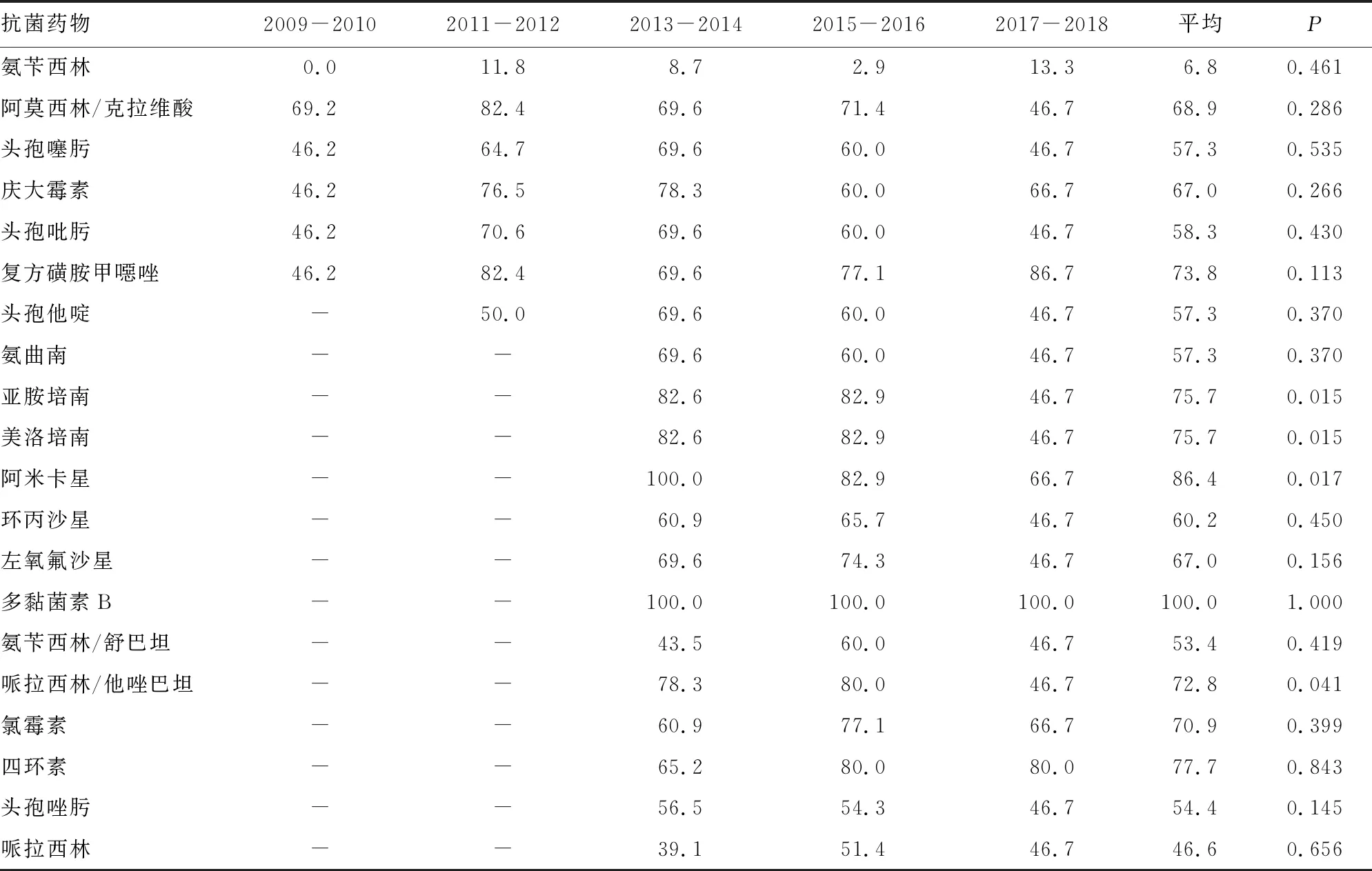
表3 2009-2018年神经外科医源性感染肺炎克雷伯菌的耐药性分析(%)
注:-表示无数据。
注:-表示无数据。
注:-表示无数据;R为耐药,I为中介,S为敏感。
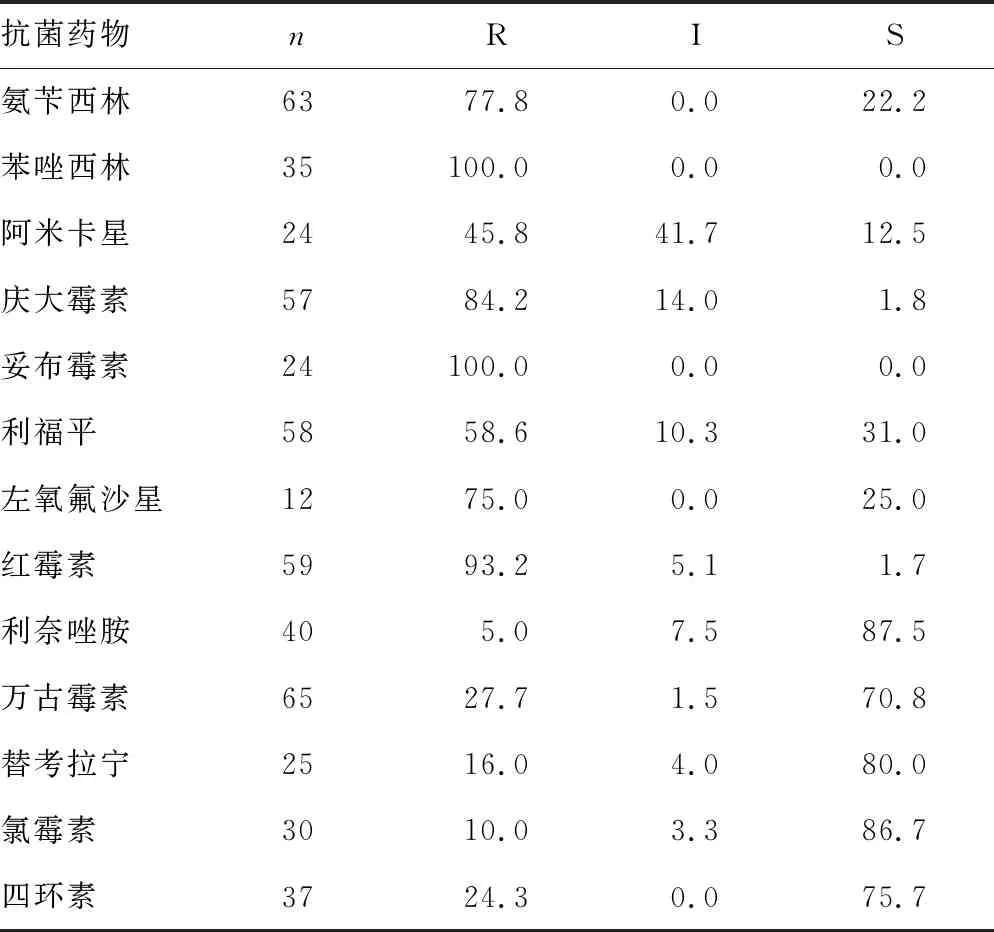
表6 2009-2018年神经外科医源性感染屎肠球菌的耐药性分析(%)
注:R为耐药,I为中介,S为敏感。
3 讨 论
文献报道,抗菌药物引起的细菌耐药性可能会造成比癌症还严重的危害,如果不采取有效的措施,预计到2050年,全球每年会有1 000万人死于耐药性细菌感染[6]。神经外科术后感染在整个术后感染的发病率排名第3[7],由于神经外科手术的复杂性与患者自身创伤导致的免疫力相对下降,导致此类感染严重影响患者的手术成功率与存活率。中枢神经系统感染主要导致细菌性脑膜炎与细菌性脑炎,如若感染的细菌为多重耐药(MDR)甚至是泛耐药(XDR),将会使临床应对更为棘手[8],而“ESKAPE”6类微生物已经被认为是导致院内感染风险较高的细菌,且由于抗菌药物的滥用,6类细菌的耐药性也出现了较大的变化,为了合理选择抗菌药物并探索耐药菌在神经系统感染的分布情况,本文回顾性分析了中国最大的神经外科中心-北京天坛医院神经外科近十年的数据,以便更好地获得神经外科术后细菌性感染的流行病学与抗菌药物使用信息。
整体来看,神经外科术后细菌性感染的微生物分布较为集中,但已经具有多样化的趋势。十年间,脑脊液病原菌分离株以革兰阳性菌为主,尤其是CoNS,占据了超过50.00%的比例,虽然CoNS可以导致导管相关性感染[9],但有文献报道,其在神经外科术后分离株方面,80.00%以上的为污染菌[10],且由于CoNS的致病性较弱,故在神经系统感染方面并未将CoNS特殊对待。“ESKAPE”占24.50%,占据了CoNS外致病菌的50.00%以上。与文献[11]报道类似,金黄色葡萄球菌、肺炎克雷伯菌与鲍曼不动杆菌的比例显著高于另外三类细菌,也是目前感染最严重的三类细菌,“ESKAPE”的整体构成比变化趋势不明显,说明其分布可能出现了一个动态平衡。
2017年2月,WHO发布了12类具有严重危害性的耐药菌株,其中排名前5名的危险耐药菌均属于“ESKAPE”之中,这从侧面说明了“ESKAPE”感染的危险性。当危险的耐药菌感染发生在中枢神经系统时,将会造成更为严重的后果。本研究发现,金黄色葡萄球菌最广泛的耐药形式MRSA比例在十年中并未上升,而出现了下降的趋势,这可能与其特有的耐药基因相关,金黄色葡萄球菌的mecA基因可能并不易于诱导耐药;另外,由于目前病床周转率的提升,社区获得性金黄色葡萄球菌可能由于定植或消毒未净而使得整个感染更易于为社区获得性感染,这也可以通过院内获得的耐甲氧西林凝固酶阴性葡萄球菌(MRCoNS)在神经外科医源性细菌感染比例的逐年上升得以佐证[12-13],故加强术前清洁消毒非常有必要。虽然耐药性并未上升,但由于抗MRSA感染的药物可选择较少,仅有糖肽类与恶唑烷酮类抗菌药物可用,虽然也有第5代头孢菌素头孢洛林等新药,但尚未大规模应用于中枢神经系统感染[14],故金黄色葡萄球菌的感染仍需临床重视。肺炎克雷伯菌是近年来耐药性增长最强的微生物之一,文中数据显示,其在2017-2018年对碳青霉烯类抗菌药物的敏感率出现了急剧下降,这也与目前整个耐药菌的激增相关。由于具有泛耐药性,CRKP在神经外科术后感染方面的致死率较高,尤为严重的是,我国已经出现了具备高毒因子的CRKP,由于这类细菌兼而具有致病性与耐药性的双重作用,已经引起了世界范围内的关注[15]。其他类的抗菌药物在应对肺炎克雷伯菌感染方面,在近2年也出现了较大的下降,仅有多黏菌素B全敏感,但国内外均有文献报道多黏菌素B的耐药株的出现[16]。由于多黏菌素B的血浆蛋白结合率低等特点,应用也较为受限,目前应对肺炎克雷伯菌的感染一般采用延长静脉注射时间,鞘内注射或者二联、三联疗法等[17-19]。鲍曼不动杆菌感染主要发生在神经外科ICU,整体上看,鲍曼不动杆菌的耐药性强于肺炎克雷伯菌,CRAB率为59.00%,与CRKP类似,近2年也出现了一个下降。尤为重要的是,鲍曼不动杆菌存在严重的横向基因迁移现象,其自身获得性耐药能力较强,导致其难以完全被杀死,成为ICU的一个重要的隐患[20]。其他如氨基糖苷类抗菌药物及第3代头孢菌素敏感率降低得更明显。应对鲍曼不动杆菌导致的中枢神经系统感染时,也仅有替加环素,多黏菌素或高剂量舒巴坦可作为有效的治疗手段[21]。碳青霉烯耐药铜绿假单胞菌(CRPE)位于WHO发布的耐药菌的第2位,虽然近年来分离株数出现了下降,但耐药性却出现了上升,对碳青霉烯类抗菌药物敏感率高于60.00%,应对铜绿假单胞菌导致的术后感染,除多黏菌素B与碳青霉烯外,氨基糖苷类抗菌药物也可作为备选方案之一。屎肠球菌在神经外科术后感染方面的分离率已经超过铜绿假单胞菌,而VRE的比例也相对较高,不敏感率超过20.00%。应对万古霉素敏感的屎肠球菌,可采用万古霉素与利奈唑胺等来治疗,而应对VRE,临床主要采用包括氯霉素、多西环素、高剂量的氨苄西林或氨苄西林/舒巴坦等。而阴沟肠杆菌或产气肠杆菌等肠杆菌属在神经外科术后感染方面的数据较少,耐药性也不强,但由于其被列为6类常见的耐药菌之一,仍然值得临床工作者的关注,避免诱导性耐药产生。
4 结 论
“ESKAPE”在神经外科术后细菌性感染方面占据着较高的比例,尤其是耐药性的激增与感染数量的上涨,严重影响神经外科手术成功率,是临床工作控制的主要方向之一。
