允许性高碳酸血症对沙滩椅体位肩关节镜手术患者脑氧饱和度和术后认知功能的影响*
2020-06-09彭文勇吕华燕廖俊锋蓝志坚屠文龙
彭文勇,吕华燕,廖俊锋,蓝志坚,屠文龙
(金华市中心医院 麻醉科,浙江 金华 321000)
随着微创技术的发展和成熟,越来越多的肩关节疾病患者选择全身麻醉下行肩关节镜手术。肩关节镜手术过程中常需要沙滩椅体位(beach chair position,BCP),且为了减少出血、保持术野清晰,术中有时需要控制性降压。清醒状态下,BCP 患者会通过机体自身代偿而升高血压,但全身麻醉状态下的BCP 患者可能会加重低血压,尤其是脑部血流(cerebral blood flow,CBF)减少[1],再加上术中需控制性降压,会进一步减少脑部血流,从而影响大脑的氧供需平衡[2]。本研究拟通过调整BCP 肩关节镜手术患者的呼气末二氧化碳分压(end-tidal carbon dioxide partial pressure,PETCO2), 观 察 患 者 脑 氧 饱 和 度(regional oxygen saturation,rSO2)和术后认知功能的变化。现报道如下:
1 资料和方法
1.1 一般资料
选取择期行BCP 肩关节镜下手术患者86 例,年龄60 ~79 岁,体重42 ~78 kg,体重为标准体重±15% [标准体重(kg)=身高(cm)-100],性别不限,美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级Ⅰ~Ⅲ级。采用随机数字表法分为正常PETCO2组(C 组,n= 43)和允许性高碳酸血症(permissive hypercapnia,PHC)组(H 组,n= 43)。患者既往无异常手术麻醉史。两组患者年龄、性别、ASA 分级、体质指数(body mass index,BMI)和术前血红蛋白浓度比较,差异均无统计学意义(P> 0.05),具有可比性。见表1。排除标准:有脑血管疾病、神经肌肉系统疾病;有明显的心、肺、肝、肾和代谢疾病;有高血压病、糖尿病及体位性低血压患者。本研究经医院伦理委员会批准,并与患者及家属签署知情同意书。
1.2 方法
患者入手术室后常规面罩吸氧,监测患者心电图(electrocardiogram,ECG)、血压(blood pressure,BP)和脉搏血氧饱和度(pulse oxygen saturation,SpO2),开放非手术侧上肢外周静脉,静脉泵注右美托咪定1μg/kg(15 min),局麻下行健侧桡动脉穿刺监测有创动脉压,有创动脉零点调节为平卧时设置在右心房水平,BCP 时设置在外耳道水平[3]。采用FORESIGHT 近红外线光谱仪(CAS 公司,美国)监测患者rSO2,同时使用脑电双频指数(bispectral index,BIS)监测麻醉深度。麻醉诱导:依次静脉推注舒芬太尼0.5μg/kg、依托咪酯0.3 mg/kg 和顺式阿曲库铵0.2 mg/kg。气管插管后行机械通气(吸入氧浓度40%,潮气量6 ~8 mL/kg,吸呼比1 ∶2,调节通气频率使两组PETCO2维持在35 ~40 mmHg),BCP后调整呼吸机使C 组PETCO2维持35 ~40 mmHg、H 组PETCO2在50 ~55 mmHg。麻醉 维 持:丙泊酚4 ~6 mg/(kg·h),瑞芬太尼0.1 ~0.2μg/(kg·h),间断给予顺式阿曲库铵0.05 mg/kg 静脉注射,必要时静脉注射舒芬太尼0.1 ~0.2μg/kg。

表1 两组患者一般情况比较Table 1 Comparison of general data between the two groups
1.3 观察指标
分别观察患者入手术室(T0)、气管插管后5 min(T1)、BCP 45°后5 min(T2)、通气策略(C 组PETCO235 ~40 mmHg,H 组PETCO250 ~55 mmHg)后5 min(T3)、30 min(T4)、1 h(T5)和改为平卧位后5 min(T6)时点的rSO2变化;记录脑氧饱和度下降事件(cerebral desaturation events,CDE)发生情况、苏醒时间、麻醉后监测治疗室(postanesthesia care unit,PACU)停留时间和并发症(恶心、呕吐、低血压、心动过缓或过速)发生情况。rSO2基础值[4]为麻醉诱导后血流动力学平稳[即平均动脉压(mean arterial pressure,MAP)波动不超过基础值的20%、BIS 值40 ~60、吸入氧浓度40%] 1 min 时rSO2的平均值。CDE 为rSO2下降≥基础值的20%(rSO2≥20%)或rSO2≤55%。术中维持MAP 波动不超过基础值的20%,当低血压发生时,静脉注射去氧肾上腺素50 ~100μg 或麻黄碱5 mg,并在T0、T6、术后1 d(T7)时间点抽取外周静脉血,采用酶联免疫吸附法(enzyme-linked immunosorbent assay,ELASA)测定血清Aβ-42 和S100β 蛋白浓度。所有患者在术前1 d、术后1 和7 d(T8)采用简易智能精神状态检查量表(mini-mental state examination,MMSE)[包括定向力(10 项)、记忆力(3 项)、计算力(5 项)、回忆(3 项)及语言(9 项),总分30 分]评定术后认知水平。MMSE 评分≤23 分,且术后MMSE 分值与术前1 d 比较得分降低2 分以上者,诊断为术后认知功能障碍(postoperative cognitive dysfunction,POCD)[5]。
1.4 统计学方法
采用SPSS 19.0 统计软件进行分析,正态分布的计量资料以均数±标准差(±s)表示,组间比较采用成组t检验,组内比较采用重复测量方差分析;计数资料以例(%)表示,采用χ2检验或Fisher 确切概率法,P< 0.05 为差异有统计学意义。
2 结果
2.1 两组患者手术相关指标比较
两组患者麻醉时间、手术时间、液体输注量、出血量、尿量和麻醉药物使用量比较,差异均无统计学意义(P> 0.05)。见表2。
2.2 两组患者各时点rSO2 变化情况
C 组T1~T6时rSO2低 于T0,H 组T1~T3低 于T0,差异有统计学意义(P< 0.05);H 组在T3~T6时点rSO2明显高于C 组,两组比较,差异有统计学意义(P< 0.05)。见表3。
2.3 两组患者CDE 和不良反应发生率比较
H 组患者术中CDE 发生率明显低于C 组(P< 0.05);两组患者低血压、窦性心动过速、气管导管拔除时间、PACU 滞留时间、恶心和呕吐发生率比较,差异均无统计学意义(P> 0.05)。见表4。
表2 两组患者手术相关指标比较 (±s)Table 2 Comparison of surgical indexes between the two groups (±s)

表2 两组患者手术相关指标比较 (±s)Table 2 Comparison of surgical indexes between the two groups (±s)
组别 麻醉时间/min 手术时间/min 液体输注量/mL 出血量/mL 尿量/mL 舒芬太尼/μg C 组(n = 43) 125.92±15.85 92.33±12.75 1 175.76±159.35 21.38±2.96 235.69±25.78 32.78±4.38 H 组(n = 43) 136.17±17.20 98.52±13.97 1 248.98±172.76 24.57±3.13 253.76±29.33 34.82±4.56 t 值 1.59 1.83 0.79 1.32 0.95 1.57 P 值 0.733 0.659 0.887 0.817 0.902 0.741
2.4 两组患者术后各时点MMSE 评分、血清Aβ-42 和S100β 蛋白浓度比较
与C 组比较,H 组在T6和T7时点血清Aβ-42低 于C 组,T7时 点 血 清S100β 蛋 白 低 于C 组(P< 0.05);与T0比较,两组患者术后1 d(T7)时点血清Aβ-42 和S100β 蛋白高于T0(P< 0.05);两组术后1 d MMSE 评分均低于术前,C 组术后7 d MMSE评分低于术前(P< 0.05)。见表5。
表3 两组患者不同时点rSO2 比较 (%,±s)Table 3 Compsrison of rSO2 at different time points between the two groups (%,±s)

表3 两组患者不同时点rSO2 比较 (%,±s)Table 3 Compsrison of rSO2 at different time points between the two groups (%,±s)
注:†为与T0 比较,差异有统计学意义(P < 0.05)
组别 T0 T1 T2 T3 T4 T5 T6 C 组(n = 43) 77.61±5.33 73.68±5.16† 67.03±4.84† 68.93±5.17† 67.68±4.81† 67.60±5.24† 71.43±7.97†H 组(n=43) 76.95±5.57 72.87±5.39† 68.45±4.78† 74.15±5.87† 75.33±5.76 75.27±5.88 76.10±5.45 t 值 0.60 0.71 1.37 4.42 6.78 6.40 3.22 P 值 0.549 0.478 0.175 0.000 0.000 0.000 0.002
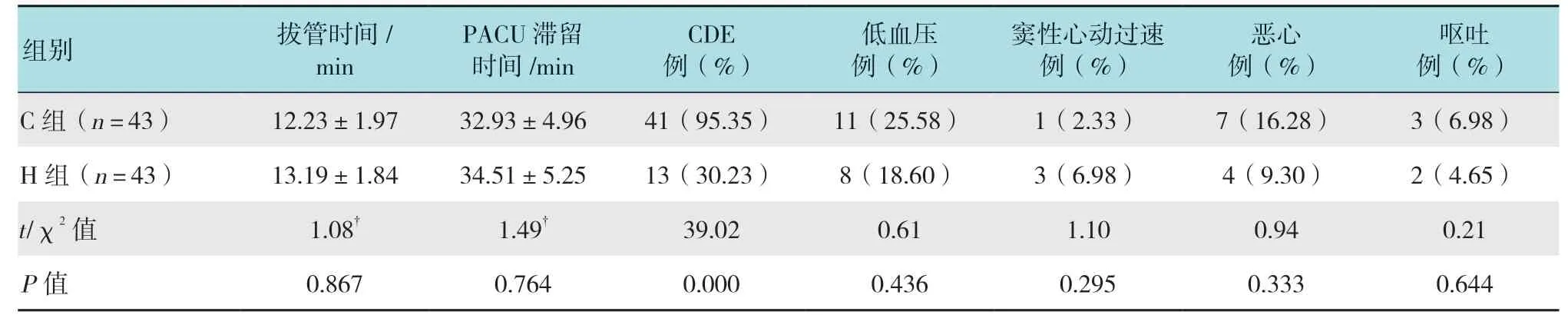
表4 两组患者CDE 和不良反应发生率比较Table 4 Comparison of CDE and adverse reactions between the two groups
表5 两组患者术后各时点MMSE 评分、血清Aβ-42 和S100β 蛋白浓度比较 (±s)Table 5 Comparison of MMSE score, serum Aβ-42 and S100 proteins at different time points between the two groups (±s)
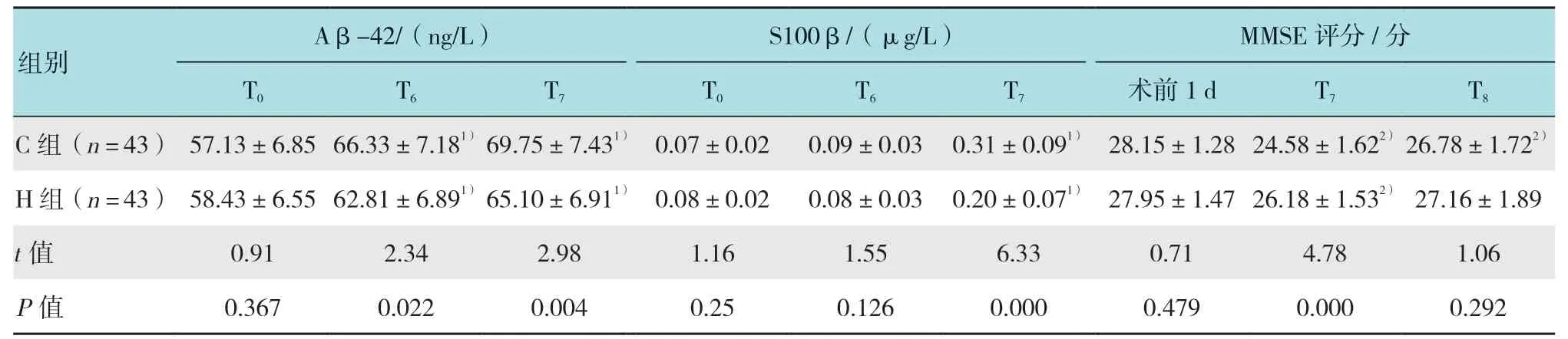
表5 两组患者术后各时点MMSE 评分、血清Aβ-42 和S100β 蛋白浓度比较 (±s)Table 5 Comparison of MMSE score, serum Aβ-42 and S100 proteins at different time points between the two groups (±s)
注:1)与T0 比较,差异有统计学意义(P < 0.05);2)与术前1 d 比较,差异有统计学意义(P < 0.05)
组别Aβ-42/(ng/L) S100β/(μg/L) MMSE 评分/分T0 T6 T7 T0 T6 T7 术前1 d T7 T8 C 组(n = 43) 57.13±6.85 66.33±7.181)69.75±7.431) 0.07±0.02 0.09±0.03 0.31±0.091) 28.15±1.28 24.58±1.622)26.78±1.722)H 组(n = 43) 58.43±6.55 62.81±6.891)65.10±6.911) 0.08±0.02 0.08±0.03 0.20±0.071) 27.95±1.47 26.18±1.532) 27.16±1.89 t 值 0.91 2.34 2.98 1.16 1.55 6.33 0.71 4.78 1.06 P 值 0.367 0.022 0.004 0.25 0.126 0.000 0.479 0.000 0.292
3 讨论
BCP 肩关节镜手术野暴露清晰,解剖位置接近直立体位,为肩关节手术患者常用体位。但全身麻醉状态下的BCP 患者可能会加重低血压,CBF 减少[1],加上术中需控制性降压,会进一步降低脑部灌注,影响大脑的氧供需平衡[2],导致患者大脑氧供不足。有研究[6]报道,该类手术患者存在较高的POCD 发生率,甚至发生脑卒中。提高脑灌注的方法有升高动脉血压、增加吸入氧浓度、提高PETCO2[7]和扩张局部脑血管。升高动脉血压会使手术野渗血增加,提高手术难度。吸入氧浓度过高,可能造成肺和脑等多个脏器损害。临床上除了提升血压外,多以调控患者PETCO2和扩张局部脑血管来增加脑血流,从而增加脑氧供[8]。可适度提高患者术中的二氧化碳水平,也就是临床上所说的PHC。PHC 是通过调整呼吸机使动脉血二氧化碳分压(partial pressure of carbon dioxide in artery,PaCO2)在一定范围内升高[9],是一种肺保护性通气策略。有文献[10]表明,PaCO2为25 ~75 mmHg 时,脑血流与PaCO2呈线性关系,脑血流量随着PaCO2增加而增加,PaCO2每增加1 mmHg,脑血流量增加2.15%。其机制可能是高二氧化碳可通过舒张脑毛细血管前微动脉来增加脑血流量,降低细胞内的pH 值,增加腺苷和三磷酸腺苷(adenosine triphosphate,ATP)浓度抑制突触电位,从而增加氧化代谢能力,促进葡萄糖的利用,维持组织高能磷酸储备。PHC 不仅能增加脑血流,提高患者氧合能力,改善脑氧代谢[11]、降低基础代谢率[12],还可减轻炎症反应[13],减少机体缺血再灌注损伤,降低POCD 发生率[5]。本研究发现,H 组在T3~T6时点rSO2高于C 组,其原因可能为通过升高患者PaCO2,增加患者脑血流,改善患者脑氧供,从而使患者rSO2高于C 组,两组比较,差异有统计学意义(P< 0.05)。
POCD 是指术前无精神异常的患者,在各种手术后出现中枢神经系统认知功能障碍的并发症,临床表现为:谵妄、意识错乱、记忆力下降、幻想及恐惧和认知能力下降等变化[14]。引起POCD 的原因有:遗传、年龄、基础疾病、手术类型、围术期低氧、酗酒、用药史和术前认知功能水平[15],还包括:麻醉方式、麻醉用药、术中麻醉管理及术后镇痛等[16]。检测POCD的方法包括:面对面的调查、问卷调查、精神状态检测和神经心理学测试[17]。而目前运用最多的就是MMSE 和神经心理学测试,虽然MMSE 对于轻微的认知能力下降检测力稍显不足,但其在POCD 的检测中使用最广泛[18-19]。有研究[20]表明,全麻手术中PaCO2的水平可以影响患者术后认知功能状态,二氧化碳升高组(PaCO2:55 mmHg)患者术后认知功能优于二氧化碳正常组(PaCO2:40 mmHg)和二氧化碳降低组(PaCO2:27.8 mmHg),其机制可能为PHC 增加了脑血流灌注,提高了手术应激下脑缺血损伤的阈值。本研究中,两组患者术后MMSE 评分均有不同程度降低,而H 组术后1 d 的MMSE 评分高于C 组,CDE 也低于C 组,提示H 组通过升高PaCO2后,降低了术中CDE 的发生,对改善患者术后认知功能具有一定的促进作用,最可能机制是:高PaCO2引起脑血流增加、脑代谢率降低,与左友梅等[21]报道基本一致。本研究显示,术后7 d 患者MMSE 评分差异无统计学意义,但C 组仍低于术前,可能与两组患者术中控制二氧化碳分压的时间不长,控制范围差别较小有关。是否可以通过继续升高二氧化碳水平、观察更长时间高二氧化碳水平对患者POCD 的影响,还值得继续观察。
Aβ-42 和S100β 蛋白是中枢神经系统损伤的敏感性及特异性指标,其升高反映脑灌注降低,提示大脑缺血缺氧存在。有研究[22]表明,阿尔茨海默病患者体内Aβ 蛋白会明显升高,Aβ-42 作为Aβ 蛋白家族中的一员也会明显升高,可通过异常磷酸化大量累积,从而影响患者认知功能。因此,Aβ-42 蛋白水平可从一定程度上反映患者的认知功能损伤情况。S100β 蛋白是中枢神经系统的敏感性及特异性指标,正常状态下在血清中含量甚微,当中枢神经发生损伤时,S100β 可从神经元细胞中进入脑脊液,并随破坏的血脑屏障进一步进入循环血中,造成血清S100β水平上升[23]。本研究中,两组患者术后血清Aβ-42蛋白和S100β 蛋白在术毕改为平卧位后5 min 和术后1 d 都升高,而H 组Aβ-42 蛋白在这两个时间点均低于C 组,H 组S100β 蛋白在术后1 d 也低于C组,两组术后1 d MMSE 评分低于术前,C 组术后7 d MMSE 评分低于术前(P< 0.05)。同样证明了PHC 能减少患者脑缺血再灌注损伤,改善患者术后早期认知功能。
两组患者气管导管拔除时间、PACU 滞留时间、低血压、窦性心动过速、恶心和呕吐的发生率比较,差异均无统计学意义。与文献[1]报道的BCP 下肩关节镜手术时,较高的PETCO2可降低术后恶心呕吐发生率有区别,可能与本研究样本量较小有关。
综上所述,PHC 应用于全身麻醉下BCP 肩关节患者,可以抑制血清Aβ-42 和S100β 蛋白表达,改善患者术后早期认知功能,值得临床推荐使用,同时也为进一步研究PHC 改善术后认知功能的具体机制、炎症反应的相关性及可能的通路提供部分依据。
