全髋与半髋关节置换术治疗高龄股骨颈骨折的疗效差异分析
2020-06-09王海港刘盛业乞流辉
王海港 刘盛业 乞流辉
(睢县中医院骨二科,河南商丘476900)
股骨颈因自身解剖特点在受到暴力作用时容易发生骨折,且常造成关节功能障碍和患者日常生活能力下降,严重损害患者健康,而高龄人群由于骨质疏松和周围肌群退化等原因,发生股骨颈骨折风险明显增加[1-2]。股骨颈骨折首选手术治疗,其中人工髋关节置换较保守治疗可减少患者卧床和住院时间,促进髋关节解剖形态和功能恢复,同时还能减少股骨头坏死等不良事件发生,治疗效果已获得临床普遍认可,但高龄患者常合并基础疾病,对手术耐受能力较差,因此对于手术方案选择仍需慎重[3]。本研究主要回顾性分析全髋关节置换术(THA)与半髋关节置换术(HA)治疗75 岁以上股骨颈骨折的效果,现报告如下。
1 资料与方法
1.1 一般资料:选取2015 年9 月至2018 年9 月我院行人工髋关节置换术的高龄股骨颈骨折患者87 例临床资料进行回顾性分析,其中采用THA 者41 例,男性18 例、女性23 例,年龄75~90 岁,平均(83.16±5.74)岁,骨折部位左髋16 例、右髋25 例,Garden 分型中Ⅲ型25 例、Ⅳ型21 例;采用HA 治疗者46 例,男性20 例、女性26 例,年龄75~92 岁,平均(82.71±5.38)岁,骨折部位左髋22 例、右髋24例,Garden 分型Ⅲ型25 例、Ⅳ型21 例;两组临床基本资料差异无统计学意义(P>0.05)。
1.2 研究方法:两组术前均积极控制基础疾病,改善患者健康状态,THA 组患者静吸全麻后取侧卧位,选择后外侧入路作切口暴露髋关节并取出关节囊,让下肢外旋内收使股骨头脱位后置入股骨柄,清除髋臼内软骨并适当加深后固定髋臼,调整人工股骨头与髋臼位置使前倾角为15°,外展角为45°,以骨水泥固定后评估髋关节稳定性,确认无脱位倾向后逐层进行缝合并常规负压引流;HA 手术过程同THA,但仅置入股骨柄生物体,不安装髋臼;两组术后均常规应用抗生素1~2 周,低分子肝素5~7d,同时给予抗骨质疏松等对症支持治疗,密切观察引流情况并于术后2d 考虑拔出负压引流管,术后3d开始指导患者进行康复锻炼,时间7~14d。
1.3 观察指标:①手术相关指标:记录并比较两组手术时间、术中出血量、引流时间及平均住院时间等资料;②髋关节形态和功能:术后6 个月时采用髋臼定位器测量髋关节前倾角和外展角,同时采用Harris 评分标准评[4]估患者髋关节功能,内容包括疼痛(0~44 分)、功能(0~47 分)、畸形(0~4 分)以及活动度(0~5 分),总分100 分,得分越高说明髋关节功能越好; ③并发症:记录两组术后髋部肿胀或疼痛、假体松动及人工股骨头脱落等并发症发生率。
1.4 统计学方法:采用SPSS19.0 软件进行统计学分析,计数资料以率(%)表示,组间对比进行χ2检验或Fisher 精确检验,符合正态分布的计量资料以均数±标准差(±s)表示,采用t 检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组围术期指标比较:THA 组手术时间、术中出血量及引流时间均明显高于HA 组(P<0.05),详见表1。
表1 两组围术期指标比较 (±s)

表1 两组围术期指标比较 (±s)
分组 n 手术时间(min)术中出血量(mL) 引流时间(d) 住院时间(d)THA 41 104.27±23.16 215.79±42.68 2.64±0.56 19.28±3.91 HA 46 91.84±20.35 187.42±36.51 2.35±0.49 18.63±4.07 t 值 2.665 3.341 2.576 0.757 P 值 0.009 0.001 0.012 0.451
2.2 两组髋关节恢复情况比较:术后6 个月时,THA 组髋关节前倾角、外展角及Harris 评分均明显优于HA 组(P<0.05),详见表2。
表2 两组髋关节恢复情况比较 (±s)

表2 两组髋关节恢复情况比较 (±s)
分组 n 前倾角(°) 外展角(°) Harris 评分(分)THA 41 14.06±0.73 46.50±0.94 90.45±4.87 HA 46 13.52±0.68 47.13±1.28 87.61±6.29 t 值 3.571 2.589 2.334 P 值 0.001 0.011 0.022
2.3 两组术后并发症比较:THA 组和HA 组并发症发生率分别为9.76%和13.04%(P>0.05),详见表3。
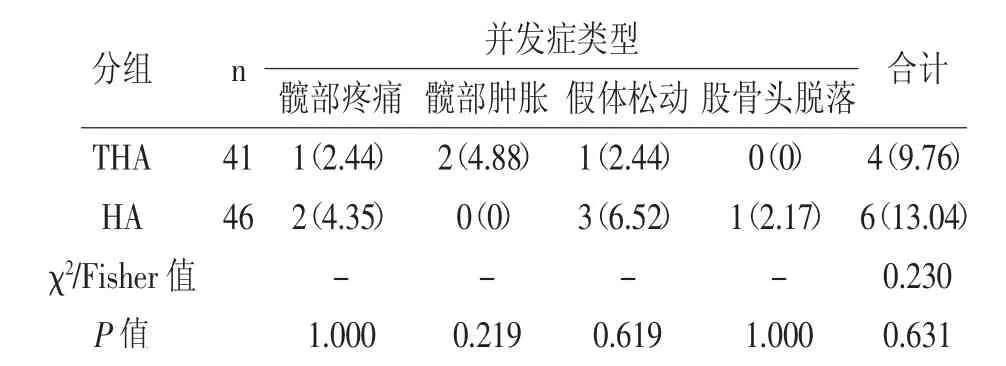
表3 两组术后并发症比较 [n(%)]
3 讨论
THA 与HA 均是治疗股骨颈骨折的有效方法,其差异主要体现于THA 将股骨头和髋臼全部置换,可以提高两者匹配性,从而促进患者早期康复并减少关节疼痛等并发症,而HA 只置换股骨头,手术步骤和创伤均明显减少,因此更适用于健康状况较差的患者[5-6]。本研究中THA 组手术时间、术中出血量及引流时间均明显高于HA 组,但两组患者平均住院时间比较未见明显差异,表明THA 治疗手术时间较长且对患者创伤更大,但并未明显影响患者术后康复速度,与肖宏等[7]研究结果较为一致。本研究随访两组治疗效果显示,术后6 个月时THA组髋关节前倾角、外展角及Harris 评分均明显优于HA 组,表明THA 治疗更有利于髋关节解剖形态和功能恢复,其原因主要是人工假体与髋臼匹配情况更好且更符合人体下肢生物力学,故而术后能保持更接近于正常的前倾角和外展角,同时THA 后髋关节疼痛发生率较低,有利于患者早期积极进行康复锻炼,促进髋关节屈曲和外展等功能恢复,此外还有文献报道THA 可有效减少髋臼磨损并增加股骨头活动范围,可见THA 较HA 在治疗效果上具有较大优势,但有研究认为老年患者活动需求量较小,HA 治疗已足以满足患者术后对髋关节活动需求,且手术风险更小,因而对基础健康状态较差的高龄患者较THA 更有价值[8]。本研究比较两组术后并发症显示分别为9.76%和13.04%,两组无明显差异,表明在严格掌握适应证的情况下,两种手术方案均具有良好安全性,故而在患者健康状况允许时,采用THA 治疗可提升治疗效果,而在患者健康状况较差时,HA 则相对更为安全,但本研究为回顾性分析,两组样本可能存在一定偏差,因此本研究结果尚有待更多前瞻性研究证实。
综上所述,THA 和HA 用于高龄股骨颈骨折患者治疗均具有良好效果,且THA 相对更具优势,但临床应用时需严格掌握手术适应证。
