神经电生理在小腿骨筋膜室综合征患者预后恢复中的应用价值*
2020-06-08陈思聪吴锋锋范星星
陈思聪,吴锋锋, 范星星
湖州市中心医院、湖州师范学院附属中心医院 1神经内科,2骨科(浙江湖州 313000)
当骨折处的骨筋膜室内压力显著增高时,可引发神经与室内肌缺血和水肿以及血循环障碍的情况,并最终导致骨筋膜室综合征[1]。骨筋膜室综合征是胫腓骨骨折较为常见的严重并发症之一,发生率为5%~12%,如不及时治疗则可能进展为下肢肌肉神经坏死,严重影响患者肢体功能和预后康复[2-3]。临床特点主要为血液循环系统功能障碍呈进行性加重,神经、肌肉可出现严重缺血而导致坏死,前臂掌侧和小腿均为好发部位[4]。临床确诊骨筋膜室综合征后应迅速予以切开减压,稍有延误神经肌肉均可出现不可逆性损伤,但减压处理后创面每天有较多渗液,需反复多次换药,不但增加医务人员的工作量;而且明显增加患者的痛苦程度,还可导致创面感染率显著增加[5],最严重的可导致肢体功能缺失,并对患者必须采取截肢措施,甚至对生命造成严重威胁。常发生于石膏固定术后、肢体挤压伤、血管压迫或者外伤,骨折内出血及液体渗漏等。骨筋膜间室综合征的临床症状与骨折的临床症状相似度极高,临床上容易出现漏诊或误诊,造成患者出现不可恢复的继发性损伤,故尽早发现、诊断骨筋膜间室综合征对患者的恢复质量意义重大[6-7]。本研究通过回顾性分析65例小腿骨筋膜室综合征患者的临床资料,通过神经电生理观察患者神经损伤情况。
1 资料与方法
1.1 一般资料 选取我院门诊及病房2015年3月至2018年4月收治的共65例诊断为小腿骨筋膜室综合征患者(均有明确的外伤史,经临床表现、实验室检查及超声影像检查确诊),其中男47例,女18例,年龄13~70岁。
1.2 临床方法 应用KEYPOINT肌电图记录仪(Dantec),室温保持在20~25℃,皮肤温度≥32℃。选取的患者均于明确诊断后半年及1年予以神经肌电图检查,包括针极肌电图:腓总神经(胫前肌、腓骨长肌、伸拇长肌、趾短伸肌),胫神经(腓肠肌内侧头、比目鱼肌、趾短屈肌);运动神经传导速度(motor never conduction velocity,MNCV):腓总神经、胫神经;感觉神经动作电位(sensory nerve action potential,SNAP)波幅:腓浅神经、腓肠神经。
1.3 观察指标 神经肌电图测定,应用肌电图记录仪对患者进行表面电极及针极肌电图测定,观察患者半年及1年后复查小腿神经肌电图自发电位和MUP发放阳性率,腓总神经及MNCV引出阳性率,腓浅神经及腓肠神经SNAP波幅引出阳性率。
1.4 统计学方法 采用SPSS 22.0统计软件,计数资料以率表示,比较各肌肉自发电位阳性率和MUP发放阳性率,腓总神经和胫神经MNCV引出阳性率比较,以及腓浅神经和腓肠神经SNAP波幅引出阳性率比较,组间的比较均采用2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 患者半年及1年后复查神经肌电图自发电位和MUP发放阳性率比较 65例患者半年、1年后复查神经肌电图提示腓总神经支配肌(胫前肌、腓骨长肌、伸拇长肌、趾短伸肌)自发电明显少于胫神经支配肌(腓肠肌内侧头、比目鱼肌、趾短屈肌),MUP发放阳性率腓总神经较胫神经支配肌明显减少,差异有统计学意义(P<0.05)。见表1~2。
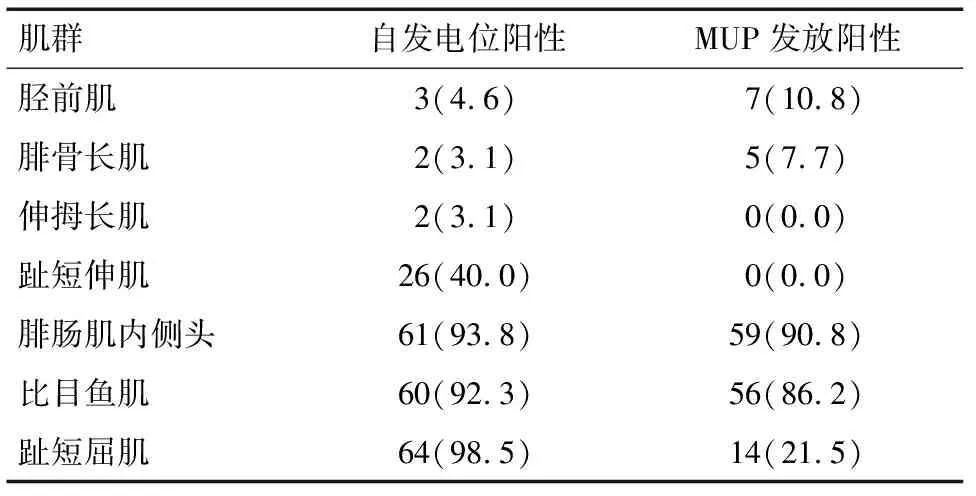
表1 患者半年后复查小腿神经肌电图各肌群自发电位和MUP发放情况比较 例(%)
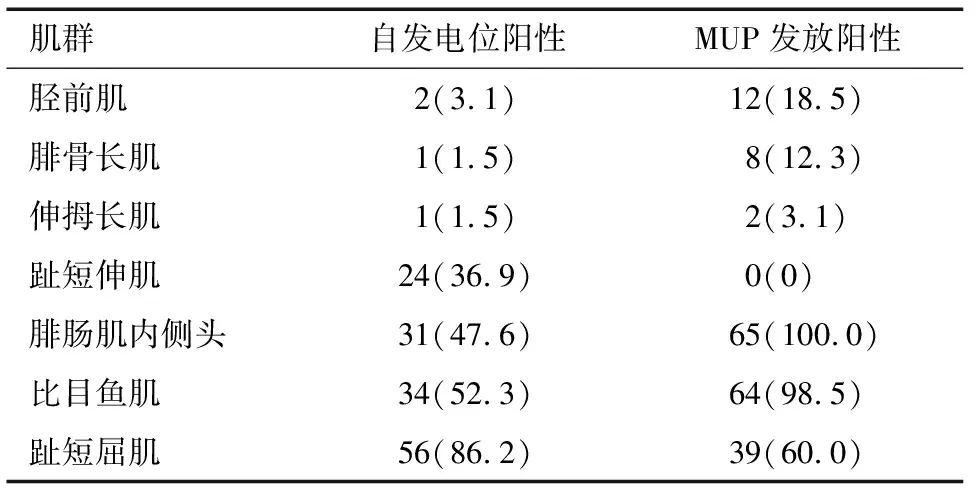
表2 患者1年后复查小腿神经肌电图各肌群自发电位和MUP发放情况比较 例(%)
2.2 患者半年及1年后复查腓总神经及胫神经运动传导引出阳性率比较 65例患者半年后复查腓总神经运动传导均未引出,14例胫神经运动传导可引出。1年后复查4例腓总神经运动传导可引出,26例胫神经运动传导可引出,原14例胫神经运动传导较前增快,胫神经恢复明显好于腓总神经,差异有统计学意义(P<0.05)。见表3。

表3 患者半年及1年后腓总、胫神经MNCV引出阳性率比较 例(%)
2.3 患者半年及1年后复查腓浅神经及腓肠神经SNAP波幅引出阳性率比较 65例患者半年后复查腓浅神经均未引出SNAP,25例腓肠神经SNAP可引出。1年后复查3例腓浅神经SNAP可引出,43例腓肠神经SNAP可引出。腓肠神经恢复明显好于腓浅神经,差异有统计学意义(P<0.05)。见表4。
3 讨论
小腿骨筋膜室综合征发生的病理机制是由骨、骨间膜、肌间隔和深筋膜构成的封闭的环境中,当室内压力超过肌肉内部动脉血管压力时,会导致动脉闭塞,形成缺血—水肿—缺血的恶性循环,长时间缺血导致肌肉神经等软组织坏死,严重者可出现休克和急性肾衰竭甚至截肢[8-9]。筋膜室内压力的升高导致供养肌肉的微血管被压闭,从而进入了筋膜室内压力升高—肌肉缺血水肿—筋膜室内压力进一步升高的恶性循环,长此导致患者肌肉、神经组织坏死,肢体功能丧失,严重者可出现急性肾衰竭、休克现象,是比较严重的并发症之一[10-11]。患者的骨筋膜室内的肌肉和神经因急性缺血、缺氧而产生的一系列早期综合征,严重增加了患者身心负担[12],整个治疗过程中患者因疾病疼痛造成心理和情绪上的焦虑、烦躁,也极易引发其他并发症。以前临床很多传统观察方法主观因素多,往往给医护人员的判断带来不确定性,导致小腿骨筋膜室综合征较多,后遗症较多,现在临床医生应用无创监测法为临床应急处理提供可靠的科学性指标。研究[13]表明,外周神经缺血30 min出现传导异常,缺血12~24 h出现不可逆功能丧失,肌肉组织缺血2 h出现功能障碍,4 h肌细胞结构破坏,12 h出现缺血性痉挛。因此及时诊断和早期治疗以及肢体功能恢复情况及预后对患者来说具有十分重要的意义。

表4 患者半年及1年后腓浅、腓肠神经SNAP波幅引出阳性率比较 例(%)
就目前我们能查到许多文献都是有关小腿骨筋膜室综合征的一些早期诊断、治疗以及护理。对于早期诊断,临床上我们一般通过患者的临床表现来判断。有文献认为,在创伤发生30 min内出现“5P”征,即突发的疼痛(pain)、麻痹(parasthesia)、运动障碍(paralysis)、无脉(pulselessness)、苍白(pallor)[14-15]。但很多时候患者在这么短时间内并没有明显的症状,或者被外伤的疼痛所掩盖,抑或患者处于昏迷或意识不清状态下,有时候也会被麻醉药物或者镇痛药物所抑制,此时不能使用止痛剂[16]。许多临床医生也会根据足背动脉搏动作为判断的一个标准,但也会因此忽略或者误诊。Weinlein等[17]研究发现,单纯骨筋膜室内的压力增高很少能阻断大血管的血流,伤者有可能已经发生了骨筋膜室综合征,但浅表动脉搏动良好。除此之外,许多因石膏外固定疏于观察及宣教或者手术减压不够彻底,忽视对骨筋膜室综合征严密观察等延误病情。一旦确诊,需要立即进行手术切开减压,否则骨筋膜室压力长期增高,会导致肌肉、神经组织坏死,致残率极高[18]小腿骨筋膜室综合征手术方法一般小腿内外侧联合切口,做4个筋膜间室切开减压贯通4室,同时对相应的骨折施行钢板螺钉或髓内针内固定,对有动脉损伤者术中作探查,视损伤情况给予修复。封闭式负压引流技术在四肢骨折引起的骨筋膜室综合征治疗中具有积极的作用[19],负压引流有助于缩短切口关闭或植皮的时间[20]。然而术后的客观监测更需要其他科学依据来作诊断并以此为标准以减少误诊及漏诊率。目前对此疾病神经电生理方面的文献很少,所以我们回顾性分析了65例在发生小腿骨筋膜室综合征的患者当中,针极肌电图检查发现一个与以往外伤截然不同的特点,一般外伤后神经肌肉损害2~3周后会出现大量的自发电位,肌电图中的自发电位为局部失神经支配,一旦肌肉发生缺血坏死,大量肌肉纤维化或者肌肉的严重急性萎缩后,肌电图表现的自发电位明显减少或消失,这是同一般外伤后肌电图表现最大的鉴别特征之一;其次我们发现小腿损伤后的骨筋膜室综合征腓总神经受损程度较胫神经严重,并且腓总神经的恢复较胫神经差很多(排除本身腓总神经受损较胫神经严重的患者)。早期应用神经电生理明确小腿骨筋膜室综合征引起神经损伤后,临床骨科医生除了手术之外,同时可以早期连续注射神经生长因子,它不仅仅作用于中枢神经系统,同时也在周围神经系统中发挥重要调控左右[21],或其他营养神经药物,促进神经恢复及预后。
综上所述,对小腿筋膜室综合征早期诊断并及时采取有效治疗措施,预防和减少漏诊、误诊及降低致残率,对患者肢体功能恢复起到决定性作用。因此现在我们除了在以往常规诊断方法外,还能通过神经电生理来进一步为小腿筋膜室综合征的诊断提供更准确客观的临床依据,作为神经电生理医生也应该对于需要考虑小腿骨筋膜室综合征的患者加强防范意识,及时为临床医生提供证据,争取时间,保证患者可以取得较好的治疗效果。
