听神经瘤术中听力监测及术后听力保留影响因素分析*
2020-06-03廖行伟尹时华黄巧黄芝灵翟思佳刘宇超
廖行伟 尹时华 黄巧 黄芝灵 翟思佳 刘宇超
听神经瘤是源自第八颅神经的良性肿瘤,占所有桥小脑角肿瘤的80%和所有颅内肿瘤的6%~8%[1],常单侧发病,肿瘤增大常导致感音神经性听力损失、面瘫、前庭功能障碍、脑干压迫甚至死亡。目前,听神经瘤的主要治疗方法有影像观察随访、放射外科和肿瘤切除[2]。虽然完全切除肿瘤是有效的,但避免术后重大功能缺陷和保护神经功能是必不可少的。随着术中监测技术不断发展,听神经瘤切除术后面神经保留率已显著提高,达95%左右,术后面瘫发生率逐渐下降,但听力保留仍不尽人意,经乙状窦后入路切除听神经瘤术后听力保留率在8%~74%之间[3]。因此,现代听神经瘤的手术目标是根治性切除肿瘤、面神经保护和保留听力,且显微手术的进步使保留听力在许多术前有实用听力患者中成为可能。本研究旨在探讨听神经瘤患者术中听力监测方法,以及术后听力保留的可能影响因素。
1 资料与方法
1.1研究对象及分组 以2017年8月~2019年3月经广西医科大学第二附属医院耳鼻咽喉头颈外科确诊并采用乙状窦后入路手术切除听神经瘤的16例成年患者为研究对象,均为单侧发病,肿瘤均累及内听道。分为二组,8例为监测组,磁共振成像测得肿瘤最大直径为1.2~3.1 cm;8例为未监测组,磁共振成像测得肿瘤最大直径2.3~4.5 cm。两组对象的性别、年龄、病程及肿瘤大小等临床资料见表1。
1.2术前检查 术前全部患者接受纯音听阈、言语识别率及声导抗测试,并进行前庭诱发肌源性电位(VEMP)、畸变产物耳声发射(DPOAE)、听性脑干反应(ABR)和耳蜗电图(ECochG)检测。VEMP包括眼源性前庭诱发肌源性电位(oVEMP)和颈源性前庭诱发肌源性电位(cVEMP),oVEMP反映同侧椭圆囊及前庭上神经功能状态,cVEMP反映同侧球囊及前庭下神经功能状态。
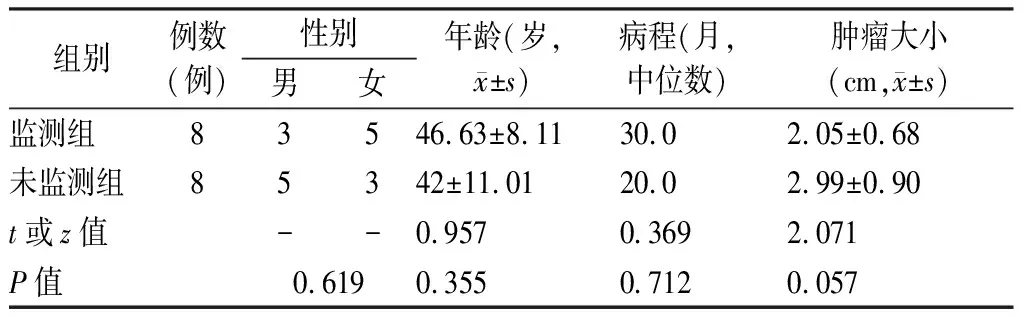
表1 两组临床资料对比
1.3手术方法及术中听力监测 所有患者均在全身麻醉下采用经乙状窦后入路术式,切除方式均为肿瘤完全切除,均由同组手术医师及听力监测技师完成。在乙状窦后方磨除一骨窗,前界为乙状窦后缘,上界为横窦下缘。暴露硬脑膜并在硬脑膜上做U型切口,释放脑脊液减压,显露听神经,仔细辨认肿瘤是否与神经粘连,小心切开肿瘤包膜,在囊内切除肿瘤,分离到供瘤血管时小心将其电凝并切断,但应注意进入内听道的血管,在磨除内听道前不要对其烧灼,避免损伤小脑前下动脉和内听动脉,最后依次分块切除肿瘤上、下极及内侧囊壁,内听道内的肿瘤大部分通过搔刮切除,部分需要磨开内听道后唇,注意避免损伤内淋巴管,尽量完整切除肿瘤,而对于与神经粘连较紧的肿瘤可考虑保留部分组织,以达到神经的解剖保留。手术过程中靠近神经血管部分的肿瘤尽可能少用电凝,避免损伤血管和过度剥离耳蜗神经。
术中监测组行ABR联合ECochG行听力监测,患者全身麻醉后将鼓膜电极置于鼓岬上记录ECochG,前额上部电极记录ABR,参考电极置于同侧耳垂,接地电极置于眉心;以短声作为刺激声,刺激强度80~100 dB nHL;分别记录ABR Ⅰ~Ⅴ波及ECochG CAP;未监测组术中不给予听力监测。两组术中均采用面神经监测仪辨别面神经。
1.4术后头颅核磁共振(MRI)及听力检查 所有患者术后出院前复查MRI;术后2周复查纯音听阈、言语测听及ABR。
1.5手术后听力评估标准及术后听力保留影响因素分析 以美国耳鼻咽喉头颈外科学会(AAO-NHS)的听力评价标准[4]对所有患者进行评估:A级(听力良好):纯音听阈≤30 dB HL,言语辨别率≥70%;B级(有实用听力):纯音听阈30~50 dB HL, 言语识别率≥50%;C级(有可测听力):纯音听阈>50 dB HL,言语识别率≥50%;D级(无可测听力):任何可测得的纯音听阈>50 dB HL,言语识别率<50%。根据术后有无可测听力将患者分为有可测听力组和无可测听力组,比较分析两组术后听力保留的可能影响因素,包括:年龄、病程、肿瘤大小、术前纯音听阈和言语识别率、术中是否行ABR和ECochG联合监测、内听道是否扩大、肿瘤和神经是否粘连。
1.6统计学方法 采用SPSS23.0和Graph Pad Priam 6软件对数据进行统计学分析,计量资料比较用t检验,计数资料用Fisher确切概率法检验,等级资料用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1监测组与未监测组术前听力分级及肿瘤来源 两组对象术前听力分级:监测组A级3例,B级3例,C级2例;未监测组A级1例,B级4例,C级3例,差异无统计学意义(u=0.912,P=0.340)。所有患者术前ABR均可引出,波V分化正常;ECochG正常。VEMP提示16例肿瘤均来源于前庭上神经(图1)。
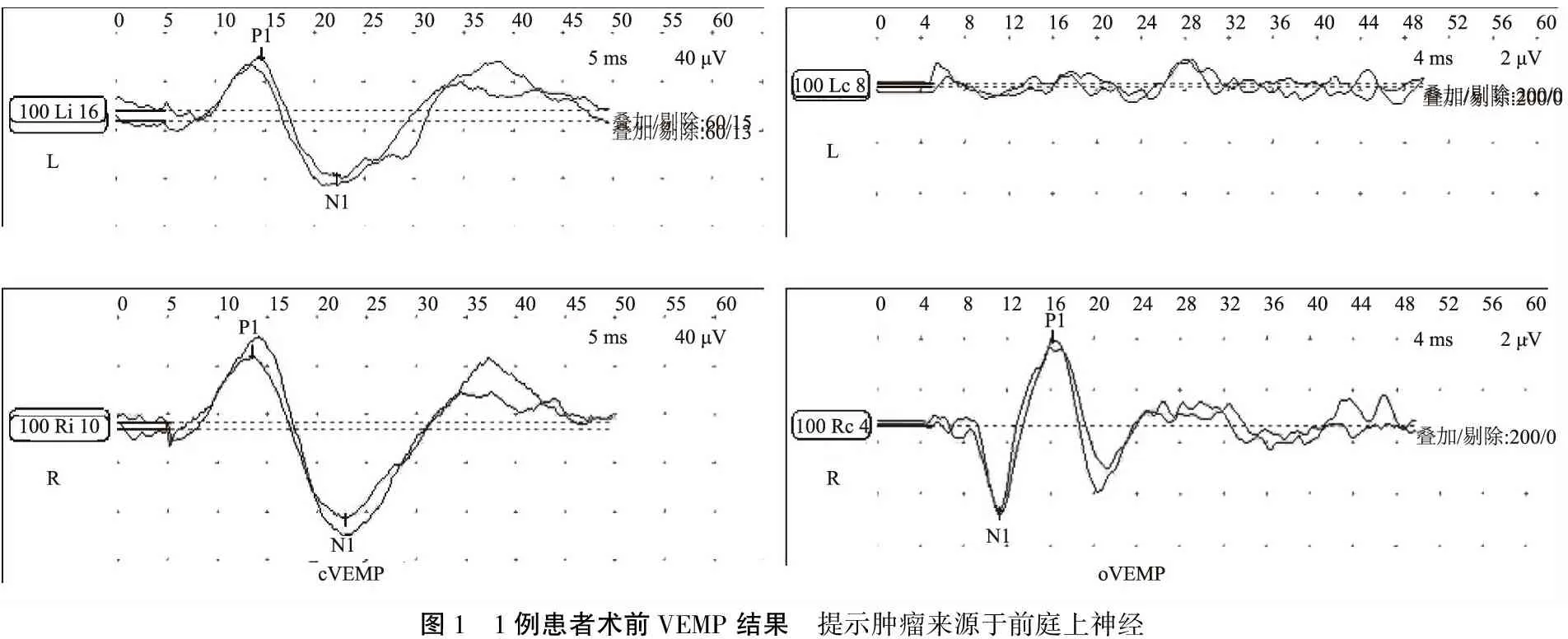
图1 1例患者术前VEMP结果 提示肿瘤来源于前庭上神经
2.2术中ABR及ECcochG监测结果 监测组8例中,6例术中ABR连续监测时显示,术中及术毕波Ⅰ、Ⅴ持续存在(图2),ECcochG连续监测时CAP持续存在(图3),其中2例术中切除肿瘤过程中出现波V下降,立即暂停手术并用1%利多卡因灌注术区,约2 min后逐渐恢复,术后听力保留;1例术中ABR连续监测波Ⅰ、Ⅴ和ECcochG CAP持续存在,但术后无可用听力。1例在取瘤时ECcochG与基线重复性良好,ABR波V消失,至手术结束仍未恢复。
2.3术后MRI及听力检查结果 16例患者术后头颅MRI检查均提示肿瘤完全切除。监测组术后平均言语频率纯音听阈较术前升高,言语识别率较术前降低(P<0.05),差异有统计学意义;术后监测组与未监测组相比,监测组平均言语频率纯音听阈较未监测组低(P<0.05),言语识别率较未监测组高(P<0.05)(表2)。术后监测组听力保留6例,听力保留率为75.0%(6/8),未监测组无一例保留听力,听力保留率为0,差异有统计学意义(P=0.007)。监测组术后2例ABR和ECcochG未引出,6例ABR波V可引出,潜伏期较术前延长,阈值较术前升高(图4)。未监测组术后8例ABR和ECcochG均未引出。
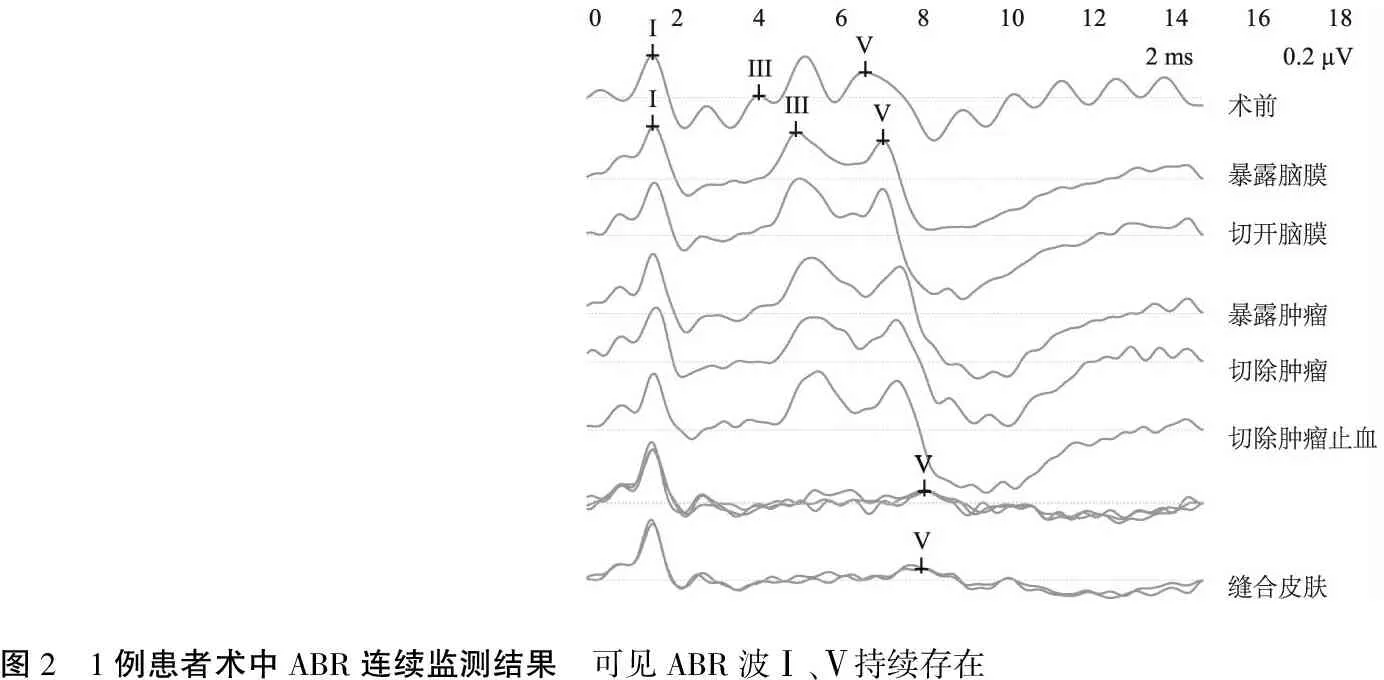
图2 1例患者术中ABR连续监测结果 可见ABR波Ⅰ、Ⅴ持续存在
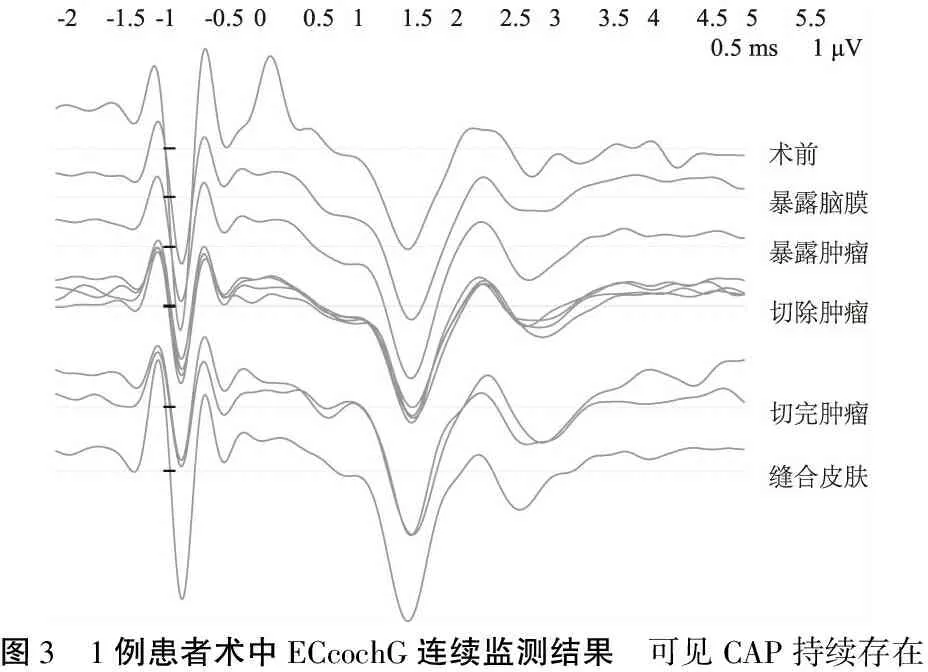
图3 1例患者术中ECcochG连续监测结果 可见CAP持续存在
2.4影响术后保留听力的可能因素分析 对术后有可测听力和无可测听力两组进行听力保留的可能影响因素分析,统计结果显示两组间年龄、病程、肿瘤大小、术前纯音听阈差异无统计学意义(P>0.05)(表3),术中是否行ABR和ECcochG联合监测、内听道是否扩大及肿瘤和神经是否粘连者术后是否保留听力例数比较见表4,可见术中行听力监测及肿瘤与神经无粘连者术后听力保留的例数多于术中未行听力监测及肿瘤与神经粘连者,差异有统计学意义(P<0.05)。

表2 两组手术前后平均言语频率纯音听阈及言语识别率比较
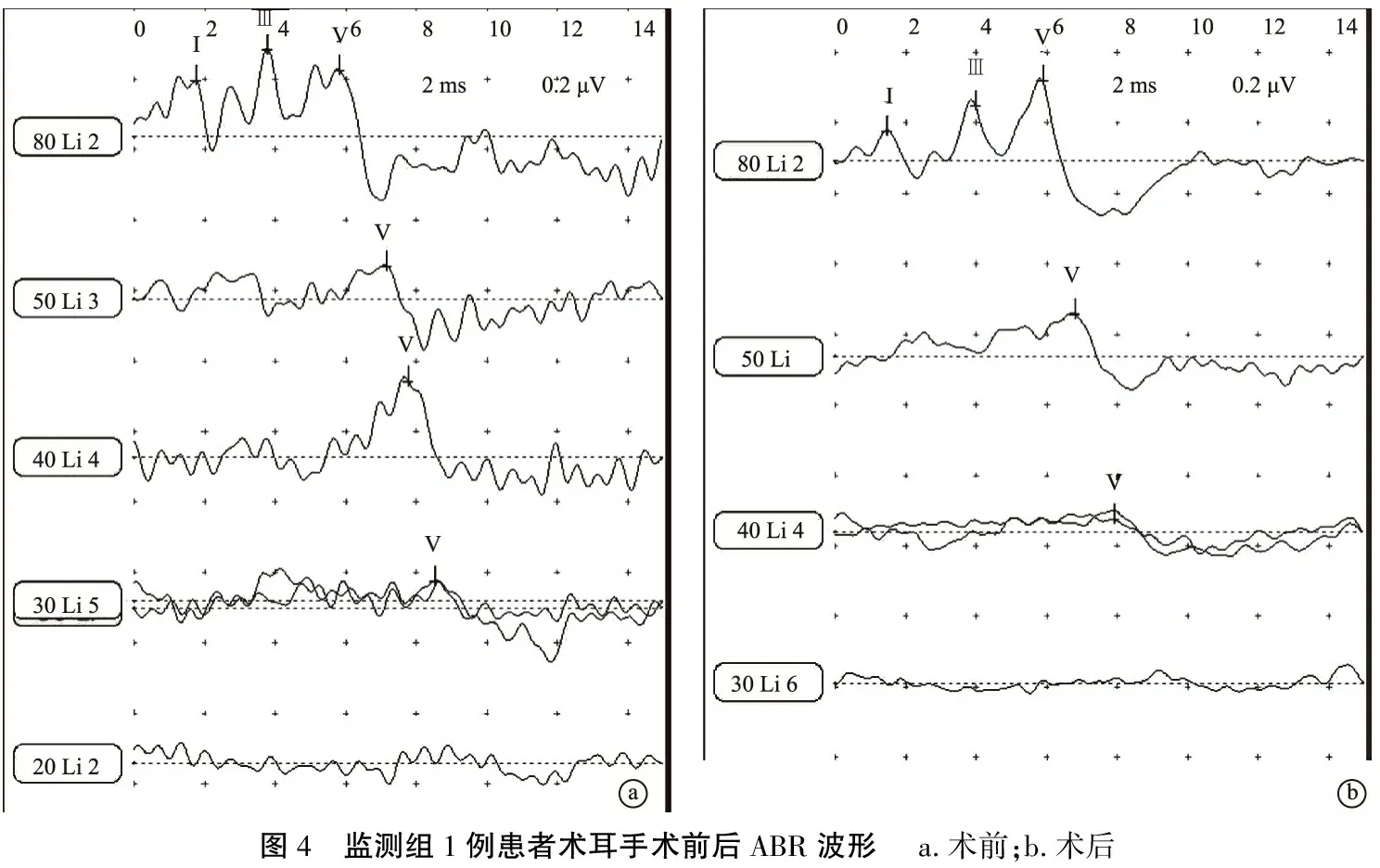
图4 监测组1例患者术耳手术前后ABR波形 a.术前;b.术后

表3 术后有可测听力组和无可测听力组年龄、病程、肿瘤大小、术前听阈及言语识别率比较

表4 术中是否听力监测、内听道是否扩大、肿瘤与神经是否粘连者术后听力保留与否例数比较(例)
3 讨论
听力损失是听神经瘤术后常见症状,其确切的发生率和病理生理机制尚未确定。术中牵拉、刺激等操作都会影响耳蜗神经功能,影响术后听力保留,术中采用ABR和ECochG连续监测,及时发现可能影响保留听力的操作,有助于指导手术。术中ECochG监测出现变异,归因于耳蜗神经损伤使耳与中枢听觉通路“断开”,导致外周听觉功能存在但不能经传入神经传入;患者听不到刺激声时也可存在CAP[5]。ABR记录电极放置在颅骨表面,离神经电反应发生源有一定距离,电极记录的波形并非实时的神经源性电活动波形,存在2~5分钟的延迟,手术中医师不能获得完全的实时反馈,从而可能发生不可逆的听力损伤;虽然良好的ABR波形的存在与术后听力保留率高度相关,但它们的缺失并不能特异性预测听力损失[6]。ABR数据稳定可靠,ECochG反馈及时,通常在无法检测到ABR波I的情况下ECochG仍可有清晰的N1波,因此术中ECochG与ABR联合应用提高了术中听力监测的价值。Yamakami等[7]通过使用ABR和耳蜗神经复合动作电位(CNAP)术中监测听神经瘤患者听觉,术后84%患者保留了A、B或C级听力,72%患者保留有用(A或B级)听力水平。朱丽烨等[3]联合运用ABR和CNAP进行术中听觉监测,术后患者听力保留率为66.7%。本研究采用ABR和ECcochG术中持续监测,结果显示监测组2例患者术后听力丧失,听力保留率为75%,而未监测组听力保留率为0,由此可见术中ABR及ECcochG联合监测对术后听力保留有重要作用。
Huo等[8]通过回顾性研究显示术中ABR波I正常的患者术后听力明显好转,术前听力更好和前庭上神经瘤与术后听力保留结果相关,而肿瘤大小、囊性变异或内耳道底部延伸对术后听力保留没有影响。有研究发现切除60%的听神经瘤后ABR可作为听力保留独立的预测因素,而所有预先存在的因素,如:肿瘤大小,都不太相关[9]。切除肿瘤时不仅会直接损伤耳蜗神经,还会损害耳蜗血液供应,ECochG更多是监控耳蜗血液供应,可辅助ABR判断听觉通路损伤。本研究中监测组1例在切除肿瘤时ECcochG与基线重复性良好,而ABR波V消失,手术结束仍未恢复,患者术后无可用听力;虽然本例术中ECochG监测显示没有神经受累,但ABR波V消失,可能是在分离过程中刺激或者牵拉耳蜗神经,导致耳蜗神经出现不可逆损伤引起,可见,术后听力保留与术中ABR波形是否能引出有一定的相关性。本研究有1例患者术中连续监测ABR波Ⅰ、Ⅴ和ECcochG CAP都持续存在,但术后仍无可用听力,提示除手术操作引起听力损伤外,还存在其他影响术后保留听力的因素;Ochal-Choinska等[10]研究表明,500、1 000和2 000 Hz的纯音平均听阈正常,手术耳与非手术耳言语识别率阈值的差值在25~35 dB对术后听力保留有预测价值;ABR波V存在,手术耳的I-V和III-V波间期、波V振幅以及术后镫骨肌反射情况也可能与术后听力保留相关。
许多研究表明,熟练的手术技巧、肿瘤的大小、年龄以及术中使用神经监测是术后听力保留的影响因素[11]。本研究通过单因素分析发现术中ABR和ECcochG联合监测、肿瘤与神经粘连是术后听力保留的影响因素,与马志跃等[12]研究结果一致,而内听道扩大与术后听力保留率无关,与马志跃等研究结果相反;本研究显示年龄、病程、肿瘤大小、术前言语识别率等可能与术后听力保留无关,与Phillips等[13]研究结果一致。术前听力水平和肿瘤大小是否是术后听力保留的影响因素存在争议,有大量证据表明,术前听力水平和肿瘤大小是术后听力保留最关键的因素;一些专家建议仅在术前存在有用听力和肿瘤直径小于2 cm的情况下才建议保留听力[14],Satar等[15]荟萃分析显示肿瘤大小是决定听力结果和面部功能的重要变量,据报道,直径大于2 cm的听神经瘤术后听力保留率很低。但是,一些作者尝试对大听神经瘤的患者进行听力保护手术,术后患者的听力保留率在9%至28%之间[11]。Phillips等[13]发现仅ABR波V的存在可作为听力保留预后预测指标,而患者年龄、性别、术前听力水平、肿瘤大小、侧别、内听道受累程度、手术方式、波V潜伏期和幅值均不能预测术后听力保留状况。这些结果的差异性可能与各医院患者入院率及研究病例数有关,需扩大样本进一步研究。
综上所述,听神经瘤患者术后听力保留受多种因素影响,术中ABR和ECcochG连续监测对指导手术和提高患者术后听力保留率有重要意义;肿瘤与神经粘连是术后听力保留的主要影响因素,熟练的手术技巧、患者年龄、术前听力、肿瘤大小、内听道扩大等亦可能是术后听力保留的因素,需扩大样本进一步研究。
