微血管减压术联合感觉根部分阻断术治疗三叉神经痛的临床效果与并发症探讨
2020-05-29
(河南省许昌医院 外科,河南 许昌 461000)
三叉神经痛属于脑神经科的疾病,通常具有较高的发病率,一般是在头面部三叉神经区域,反复出现阵发性、闪电式的疼痛。此类疾病一般中老年人容易发生,由于突然性的剧烈疼痛,导致患者的生活质量大大降低[1]。三叉神经痛的症状采取药物治疗效果不佳,不但疗效有限,同时不良反应较多。因此很多患者采用射频、甘油注射,或是手术的方法治疗。目前临床上比较常用的微血管减压术(microvascular decompression,MVD)、感觉根部分阻断术(partial sensory rhizotomy,PSR)手术等方法,均可发挥一定的作用,但是总体疗效尚不理想,患者也有较多的不良反应[2]。因此,可以将两种手术方法联合应用,对于疗效和不良反应都有着一定的影响。基于此,本文选择2017 年2 月至2018 年2 月本院收治的96 例三叉神经痛患者,研究了MVD 联合PSR 手术治疗的临床效果与并发症情况,现报道如下。
1 资料与方法
1.1 一般资料
选择2017 年2 月至2018 年2 月本院收治的96 例三叉神经痛患者,随机分成三组,为MVD组、PSR 组、联合组,每组32 例。MVD 组中男女患者20 例和12 例;年龄(52.7±3.4)岁,病程(3.7±1.5)年;PSR 组中男女患者18 例和14 例;年龄(52.4±3.5)岁,病程(3.6±1.2)年;联合组中男女患者20 例和12 例;年龄(52.5±3.6)岁,病程(3.7±1.1)年。所有患者都进行颅脑MR 检查,符合三叉神经痛诊断标准,均为原发性疾病患者,患者知情同意,本研究经医学伦理委员会批准。排除手术或麻醉过敏患者、合并心肺肝肾功能不全患者、有颅脑肿瘤或颅脑血管畸形患者、由于其他原因引起神经性疼痛的患者。三组在性别、年龄等方面,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
MVD 组患者单独行MVD 手术治疗,患者行全身麻醉,在患侧耳后发际内,做4 cm 纵行切口,并且做2 cm 的颅骨开孔。在显微镜下,进入桥小脑角区,仔细探查三叉神经走行区,查找并松解所有可能造成压迫的蛛网膜条索或血管。使用Tefflon 垫片将血管和神经根隔开。在隔开责任血管之后,即消除了产生刺激根源,进而消除三叉神经核高兴奋性,使患者恢复正常[3]。
PSR 组患者单独行PSR 手术治疗,患者行全身麻醉,做枕部倒勾形切口或乳突后直/横切口。做5 cm 直径的骨窗,将硬脑膜弧形切开,基底翻向横窦。向下方牵开小脑半球,将小脑桥脑角池蛛网膜撕开,脑脊液吸出。在塌陷的小脑组织中寻找面听神经,并用湿棉片做好保护。可见岩静脉脱离小脑表面,进入岩上窦,在靠近小脑侧电凝切断,避免大量出血。使脑干中进入三叉神经孔的三叉神经感觉根显露,长度1.0~1.5 cm。找到感觉根前内侧运动根,使用神经钩钩起感觉根,在靠近桥脑位置,将感觉根外侧3/4 切断。对小动脉靠近盘绕压迫感觉根的情况应仔细分开,以免造成损伤出血。术后用生理盐水彻底冲洗术腔,硬脑膜、肌肉、皮下组织、皮肤等依次严密缝合[4]。
联合组患者采用MVD 和PSR 联合手术治疗,选择适当的手术入路,查明疼痛原因,观察三叉神经是否受血管压迫。同时观察小脑基底、前下、上动脉等是否压迫,如有则先行MVD 手术,分离神经及压迫血管,然后切断部分感觉根,断端电凝烧灼[5]。其余术后处理与以上两组相同。
1.3 观察指标
比较三组的临床效果以及两组的并发症情况。疗效评价标准:①显效:疼痛感完全消失,无需继续用药;②有效:疼痛感有所减轻,但仍需小剂量用药;③无效:患者仍疼痛剧烈,仍需大量服药,且效果不佳。并发症主要包括恶心呕吐、单纯疱疹、一次性眩晕[6]。
1.4 统计学方法
使用SPSS 软件处理数据,计数资料和计量资料分别以均数±标准差()和百分率(%)的形式表示,采用t和χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 三组治疗效果比较
治疗总有效率方面,联合组的93.75%分别高于MVD 组的68.75%和PSR 组的62.50%,差异有统计学意义(P<0.05),MVD 组和PSR 组之间差异无统计学意义(P>0.05),见表1。
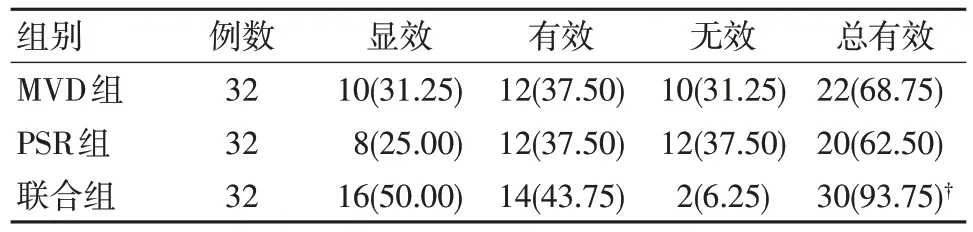
表1 三组治疗效果比较 [例(%)]
2.2 三组并发症情况比较
并发症情发生率方面,联合组的6.25% 分别低于MVD 组的31.25%和PSR 组的37.50%,差异有统计学意义(P<0.05),MVD 组和PSR 组之间差异无统计学意义(P>0.05),见表2。
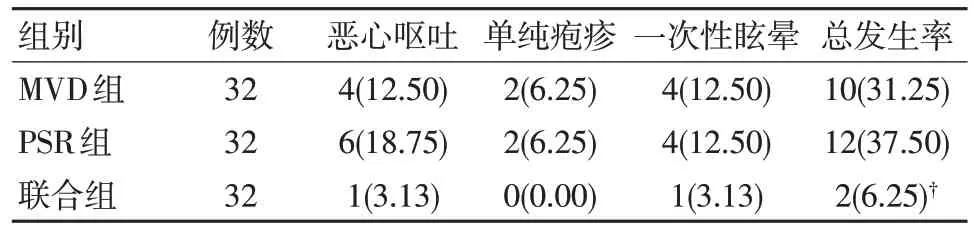
表2 三组并发症发生率比较 [例(%)]
3 讨论
在诸多神经系统疾病中,三叉神经痛不但发病率较高,同时对患者的不良影响也比较大。此类患者在颅面部三叉神经分布区,容易出现反复性、短暂性、瞬时性的剧烈疼痛。而关于此类疾病的发病原因,一般认为与免疫因素、中枢神经因素、周围病变、血管压迫等因素相关,其中比较得到广泛认可的是周围病变、血管压迫等。对于原发性三叉神经痛的患者,一般可分为典型、非典型等不同类型。其中,典型原发性三叉神经痛,主要是由于肿瘤、非骨质异常以及其他不明原因等造成压迫,进而在三叉神经分布区出现反复、短暂的针刺样或电击样疼痛,疼痛的静息期明确,扳机点固定,并且疼痛时间不会持续较长。此类症状一般可使用抗癫痫药物治疗[7]。而非典型原发性三叉神经痛,则主要是在三叉神经分布区域,有隐痛、灼烧痛等感觉,静息期、扳机点等都不明确,疼痛会持续更长的时间,无法使用抗癫痫药物治疗。
当前临床上对于三叉神经痛的治疗,常规的保守药物治疗效果并不理想,因而一般建议患者采取外科手术的方法,例如甘油注射术、射频热凝术、MVD 手术、PSR 手术、立体定向放射外科治疗等。MVD 作为一种比较常用的术式,早在1967 年就得到了成功的应用,随后技术不断成熟,在临床上应用也越来越广泛。相关研究表明,在原发性三叉神经痛治疗中,采用MVD 手术能够有80~95%的几率缓解疼痛。由于一些研究认为主要是神经根部、入脑干部等位置,出现了脱髓鞘的情况,进而引起了三叉神经痛。所以利用MVD 手术,能够在脑干部区域直接查找和处理压迫责任血管,可以避免损伤三叉神经,并将重要神经功能予以保留,手术效果比较确切[8]。PSR 手术主要是能够对三叉神经痛患者的疼痛症状进行有效的缓解,并且能够将第Ⅰ支运动根、感觉根等予以保留,不会影响患者的眼睛感觉功能、咀嚼功能等。不过,单独应用PSR 手术治疗,可能会在较大程度上损害神经,术后比较容易复发。
本文研究结果显示,联合组采用两种手术联合的方法治疗,治疗总有效率93.75%,明显高于MVD 组和PSR 组,术后并发症发生率6.25%,明显低于MVD 组和PSR 组(P<0.05)。由此也证明了联合手术的效果要优于单独手术。采取MVD 联合PSR 手术的方法,对三叉神经痛进行更为有效的治疗,首先将脑部责任血管置于脑干区域,使三叉神经根部压迫得到解除,同时切除部分感觉根,使感觉根病理变化得到解除。两种手术方法相互补充,能够发挥出更好的疗效。
在手术当中需要注意,利用MVD 手术操作,重点是对责任血管进行确定,并完成神经减压,一般常见的责任血管及神经,主要是血管贯穿、粘连包绕、接触、压迫等不同形式。通过手术应当仔细探查三叉神经根,将可能的责任血管找出。通常以重要的供血血管可能成为责任血管,因而术中分离之后,也要保证其顺畅供血,减少术后相关并发症的发生。应在三叉神经入脑干段(root entry zone,REZ)区域重点寻找责任血管,如果血管与REZ 区直接接触,会较大地引起神经扭曲变形,甚至造成神经萎缩变细,确定责任血管后妥善分离,并做好保护与隔离。同时,基于显微镜下对三叉神经根纤维进行梳理,周围粘连进行分离,结合实际情况,采取PSR 手术操作,将部分感觉根切除,同时配合电凝灼烧避免出血,防止相关并发症的发生[9]。
综上所述,临床上治疗三叉神经痛,可以采用MVD 联合PSR 的方法治疗,能够提高治疗总有效率,同时减少并发症发生率,临床疗效确切,安全性高。
