实时超声引导经会阴/直肠前列腺系统精准活检在前列腺癌诊断中的应用价值
2020-05-25林文耀卞亭长王宇雄郦俊生郭剑明
潘 良,林文耀,沙 键,卞亭长,王宇雄,郦俊生,郭剑明
(上海市徐汇区中心医院 泌尿外科,上海 200031)
前列腺癌是男性泌尿科常见的一种恶性肿瘤疾病,发病早期无显著临床征象,且疾病分期较晚,导致早期前列腺癌诊断率较低,使多数患者检查确诊时多为前列腺癌晚期,已错过最佳的治疗时机,缩短了患者的生存周期[1,2],因此,临床中早期诊断前列腺癌,及时给予针对性治疗以延长患者生命周期,已经成为前列腺癌研究领域的热点问题。前列腺穿刺活检病理检查是目前临床中诊断前列腺癌的首选方法,指检引导及实时超声引导均是临床中常用的两种穿刺活检方式,其中指检引导灵敏度较低,且易损伤周围脏器,此外,接受穿刺诊断的前列腺癌患者多为中晚期,因此该方法逐渐被临床所摒弃,而实时超声引导能够在可视化条件下进行穿刺取样,可减少术中对前列腺周围脏器的损伤,能够对可疑病灶进行精准的穿刺,在一定程度上提高了活检的准确度[3-5]。但是,目前临床中针对实时超声引导下穿刺活检的入路及穿刺次数均无统一的标准,且实时超声引导经会阴前列腺系统精准活检应用于前列腺癌诊断中仍具有一定争议性[6]。鉴于此,本文通过分析150例于本院接受前列腺穿刺活检的疑似前列腺癌患者的临床资料,研究实时超声引导经会阴和经直肠前列腺活检两种穿刺方式在前列腺癌诊断中的应用价值。
1 资料与方法
1.1 一般资料
回顾性分析2016年1月~2018年12月于本院接受前列腺穿刺活检的150例疑似前列腺癌患者的完整临床资料,将行实时超声引导经会阴前列腺活检的74例患者纳入A组,其中前列腺特异性抗原(PSA)灰区患者26例;将行实时超声引导经直肠穿刺活检的76例患者纳入B组,其中PSA灰区患者28例。
纳入标准:①入院接受穿刺活检者;②PSA>4 ng/mL;③经直肠或腹部超声检查出现前列腺低回声;④直肠指检扪及前列腺质硬结节;磁共振成像检查前泪腺部位呈现异常低信号。符合上述其中1项即可纳入。
排除标准:①PSA>100 ng/mL,并出现骨转移者;②外院检查PSA数值较高,但本院复查PSA<4 ng/mL者;③在无任何辅助检查前提下,考虑为前列腺癌者;④具有前列腺穿刺史。符合上述其中一条即可排除。
1.2 方法
1.2.1仪器设备
彩色超声诊断仪(日立公司,日立8500),配置为直肠双平面探头,频率为5.0/7.5 MHz;全自动活检枪(Gallini公司,18G),射程为22 mm。
1.2.2手术准备
所有患者均住院接受穿刺活检,术前进行血常规、尿常规等相关检查,并排除尿路及血尿感染、凝血功能障碍者,术前嘱咐患者排空膀胱,口服0.5 g左氟沙星(河北天成药业股份有限公司,国药准字H20064117),使用甘油进行清洗灌肠处理。穿刺活检手术均由本院副主任医师主刀进行,并由具有3年工作经验的医师辅助完成。
1.2.3手术操作
A组穿刺:患者取截石位,垫高臀部,常规消毒会阴部,并注射1%利多卡因实施局部浸润麻醉,待麻醉起效后,将灭菌护套套在超声直肠探头后,将其经肛门置入,进行常规平扫检查,以详细观察前列腺体积、形态及腺体内部回声,以探查前列腺异常情况。将前列腺分为12个区域(左右叶外周带上、中、下、移行带上、下前列腺尖部等),在实施超声引导下,于每个区域各穿刺1~3针,并在可疑区域进行额外穿刺。取出前列腺组织用福尔马林固定后,标记并送病理检查,术后穿刺点压迫10 min后进行加压包扎。
B组穿刺:患者取左侧卧位,常规消毒肛周及骶尾部,采用利多卡因乳膏进行直肠内黏膜麻醉,麻醉起效后,经肛门置入超声直肠探头,进行常规平扫检查,评估前列腺体积、形态及内部回声等情况,在实时超声引导下采用10针穿刺法(前列腺左右两侧底部、中部各2针、尖部各1针),将取出的前列腺病理组织用福尔马林固定后送病理检查。
术后两组患者均进行常规镇痛、感染、止血等治疗。
1.3 评价指标
(1) 一般资料:比较两组患者年龄、PSA水平、穿刺针数、前列腺体积及手术时间等;(2) 前列腺癌检出率:统计两组患者前列腺癌检出率及PSA灰区前列腺癌检出率;(3) 术后并发症:比较两组患者血尿、血便、发热、疼痛、菌血症等并发症发生情况,术后3天内体温>38 ℃为术后发热;术后血尿血便可通过肉眼观察,即术后大便滴血或带血;术后出现寒战,且血细菌培养呈阳性。
1.4 统计学方法
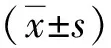
2 结果
2.1 一般资料比较
两组患者年龄、PSA水平、前列腺体积比较,差异无统计学意义(P>0.05);A组穿刺针数及手术时间均高于B组,差异有统计学意义(P<0.05)。见表1。
2.2 前列腺癌检出率比较
A组前列腺癌检出率为47.30%,B组检出率为48.68%,比较差异无统计学意义(P>0.05)。见表2。
2.3 PSA灰区前列腺癌检出率比较
A组PSA灰区前列腺癌检出率为57.69%,高于B组的21.43%,差异有统计学意义(P<0.05),见表3。
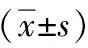
表1 两组患者一般资料对比

表2 两组前列腺癌检出率对比
2.4 术后并发症发生率比较
两组患者血尿、发热、疼痛、菌血症发生率比较,差异无统计学意义(P>0.05);A组血便发生率低于B组,差异有统计学意义(P<0.05)。见表4。
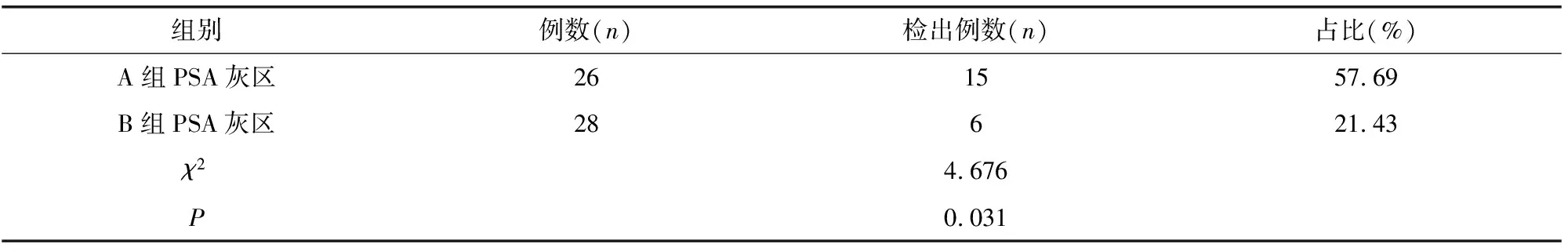
表3 两组PSA灰区前列腺癌检出率对比n(%)

表4 两组穿刺活检后并发症发生率对比n(%)
3 讨论
前列腺癌早期诊断主要根据临床症状、PSA水平、直肠指检,以及超声引导活检等综合检查手段进行诊断,为临床早期治疗方案的制定提供依据[7]。而前列腺穿刺是临床中公认的诊断前列腺癌的金标准,主要分为指检引导下的盲目穿刺及超声引导穿刺两种,前者因前列腺癌检出率低,且穿刺风险性较大,导致临床应用度较低,而超声引导下穿刺活检成为临床诊断前列腺癌主要手段,主要包括经直肠及经会阴穿刺两种路径,但目前临床中针对上述两种途径的优劣尚无明确定论[8,9]。
超声引导经会阴穿刺活检是临床中出现较早的一种超声引导入径方式,但经会阴穿刺活检操作步骤复杂繁琐,且舒适度较差,手术时间长,导致患者耐受性较低,而经直肠穿刺活检操作简便、手术时间短、麻醉方法简单,患者更易接受,因此经直肠穿刺活检在前列腺癌的诊断中应用较为广泛[10,11]。近年来,随着超声影像技术的不断发展,实时超声可通过三维重建技术,降低经会阴穿刺取材失败的风险,因此,经阴道穿刺活检逐渐受到临床医师的广泛关注[12,13]。本研究结果显示,两组年龄、PSA水平、前列腺体积比较,差异无统计学意义(P>0.05);A组穿刺针数及手术时间均高于B组(P<0.05),经会阴穿刺活检穿刺次数及手术时间均高于经直肠穿刺,这可能与经会阴穿刺过程中会出现一系列不可预知的取材失败,继而导致手术难度加大有关。对于前列腺尖部这一好发部位,在临床经直肠穿刺活检过程中,前列腺尖区肿瘤逃逸情况会导致部分尖区肿瘤出现漏诊,而经会阴穿刺对前列腺尖部肿瘤检出率高于经直肠活检。
本研究结果显示,实时超声引导下经会阴及经直肠前列腺穿刺活检前列腺癌检出率相当,但经会阴穿刺活检在PSA灰区前列腺癌检出率较高。原因是本研究中针对经会阴穿刺组PSA灰区患者行前列腺饱和穿刺活检方法,而相关研究中指出,前列腺体积30~40 mL患者的穿刺次数应当>8次,因此推荐采用10~12针穿刺系统为基础进行穿刺,针对PSA灰区患者在增加穿刺次数前提下,一定程度上可提高前列腺癌检出率[14,15]。此外,血清PSA是临床中早期筛查前列腺癌的有效方法,PSA是一种蛋白分解酶,产生于前列腺上皮细胞,器官特异性较强,在前列腺良性增生及正常前列腺上皮细胞表面均可分布PSA,当发生前列腺癌时,PSA会进入血液,血清中PSA水平升高,故PSA可作为前列腺癌早期筛查的有效检测指标,且与前列腺癌检出率有着密切联系,因此,在PSA灰区增加穿刺次数,可在一定程度上提高前列腺癌检出率[16,17]。
前列腺穿刺活检术后常出现轻微血尿、便血、发热等并发症,并存在术后出血及严重败血症的可能,因而,降低术后并发症风险有重要意义。本研究结果显示,实时超声引导经会阴前列腺系统精准活检术后并发症发生率低,安全性更高,分析其原因为经会阴穿刺活检在无菌条件下操作,且不经过直肠,其感染率及发生菌血症风险降低,而经直肠穿刺活检易出现发热及菌血症,这可能与直肠存内具有细菌定值、血供较为丰富等相关,在穿刺过程中更易经过穿刺针进入血液而诱发感染[18,19]。出血是穿刺活检后常见并发症,临床主要表现为血尿、血便等,大部分经直肠穿刺活检患者术后常出现轻微血便,无需进行处理,后期症状会自行消失,而经会阴穿刺不经过直肠,术后血便情况较少[20]。
综上所述,实时超声引导经会阴/直肠前列腺系统精准活检术在前列腺癌诊断中的检出率相当,但针对PSA灰区患者而言,经会阴穿刺活检的检出率更高,且术后血便等并发症发生率低,安全性更高。但本研究中仍具有一定局限性,如选取的样本容量较小,导致部分数据的准确性可能存在偏差,使检验结果可信度降低。进一步扩大研究样本量将会增加数据准确性及可信性。
