多维度镇痛对分娩过程及结局的影响
2020-05-25包理丽蒋美琴卢明霞缪燕华
包理丽 蒋美琴 卢明霞 缪燕华
近些年,我国实施剖宫产的产妇呈明显上升趋势,其中无医学指征要求进行剖宫产的产妇占大多数,而其原因就是惧怕产痛[1],目前临床常用方法为椎管内阻滞镇痛,通过阻断神经冲动的传导而发挥镇痛作用,但有学者指出[2],其对于产程及子宫收缩存在一定的弊端,进而影响镇痛效果。本研究中采用了蛛网膜下腔阻滞腰麻——硬膜外联合麻醉(CSEA)、产妇自控硬膜外镇痛(PCEA)以及经皮神经电刺激(TENS)的方式进行镇痛,即多维度镇痛方式,观察其临床应用效果,现报道如下。
1 资料与方法
1.1 一般资料 选取我院2017年7月至2018年8月分娩产妇110例为研究对象,无头盆不称,无产科和内科合并症,无产道异常。随机将其等分为试验组和对照组,试验组:年龄23~36岁,平均(29.1±2.3)岁;体质量60~86 kg,平均(73.1±11.3)kg;孕周36~40周,平均(38.2±5.8)周;初产妇31例,经产妇24例。对照组:年龄23~37岁,平均年龄(29.3±2.2)岁;体质量60~87 kg,平均(73.5±12.9)kg;孕周36~41周,平均(38.3±5.6)周;初产妇33例,经产妇22例。两组年龄、体质量、孕周、产次比较差异无统计学意义(P>0.05),具有可比性。产妇对本研究内容及研究方法均知情同意,并自愿签署知情同意书。
1.2 方法
1.2.1 对照组 麻醉方式为CSEA,具体方法如下:产妇宫口开张≥3 cm进入待产室后开放上肢静脉通路,静脉输入复方乳酸钠林格注射液,输入速率为3~5 ml/(kg·h),使用母胎监测仪监测胎心、血压、心电图及动脉血氧饱和度。观察产妇无任何生命体征异常时,由麻醉医师在腰椎2~3间隙进行穿刺,蛛网膜下腔注入3~5 μg的舒芬太尼,向硬膜外头向置管4 cm,首先注入1%利多卡因5 ml。
1.2.2 试验组 采用CSEA+PCEA+TENS多维度镇痛方式进行麻醉,具体方法如下:CSEA方式与对照组相同,在实施CSEA之后,观察5 min产妇无不良反应后,给予0.4 μg/ml的枸橼酸舒芬太尼注射液和0.1%罗哌卡因注射液的混合液8 ml,然后连接硬膜外自控镇痛泵,镇痛液为0.4 μg/ml的枸橼酸舒芬太尼注射液和0.08%罗哌卡因注射液的混合液100 ml,开启镇痛泵,以8 ml/h的持续量输入,PCA剂量为每次5 ml,锁定时间为30 min,产妇根据自身的疼痛情况按压PCA。在产程潜伏期实施TENS,选择的主穴位为三阴交穴,配穴为足三里穴,使用电子针治疗仪进行穴位刺激,输出频率为Hz/100 Hz,初始电流强度为15 mA,然后逐渐增加电流强度,当产妇有明显的震颤感,且能接受的强度为宜,穴位刺激持续到胎儿完全娩出为止。
1.3 疗效观察与评价 (1)观察两组镇痛效果。使用数字评分疼痛分级方法进行评价,0分为无痛,10分为最剧烈疼痛,轻度疼痛:0~3分;中度疼痛:4~7分;重度疼痛:7分以上,以小时为单位进行间歇评估。(2)观察活跃期和第二产程中缩宫素的使用量以及产后出血量。(3)剖宫产发生率以及分娩结局。(4)观察产妇外周血β-EP、去甲肾上腺素(NE)和血糖浓度。(5)新生儿Apgar评分:评分满分为10分,如果评分在7分以下,则考虑新生儿存在轻度窒息,如果评分在4分以下,则考虑新生儿存在重度窒息。
1.4 统计学处理 采用PEMS 3.2统计学软件,计量资料比较采用两独立样本的t或t’检验,计数资料比较采用两独立样本的χ2检验。检验水准α=0.05。
2 结 果
2.1 两组产妇潜伏期VAS评分比较(表1)

表1 两组产妇潜伏期VAS评分比较(分,
2.2 两组在活跃期、第二产程时间、产后出血、缩宫素使用率和新生儿Apgar评分比较(表2)

表2 两组在活跃期、第二产程时间、缩宫素使用率、产后出血率和新生儿Apgar评分比较
注:1)为t’值,2)为t值,3)为χ2值。
2.3 两组分娩方式对比(表3)
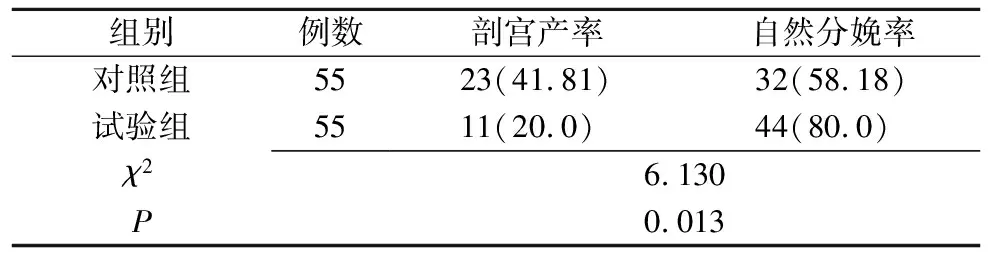
表3 两组分娩方式对比 例(%)
2.4 两组产妇外周血β-EP、NE和血糖浓度对比 两组产妇在第一产程时,外周血β-EP、NE和血糖浓度差异较小,不存在统计学意义(P>0.05);在第二产程时,试验组外周血β-EP高于对照组、NE和血糖浓度均明显低于对照组,且组间数据差异明显,存在统计学意义(P<0.05),见表4。

表4 两组产妇外周血β-EP、NE和血糖浓度对比
注:1)为t值,2)为t’值。
3 讨 论
分娩痛是大部分女性一生中经历时间最长、最剧烈的疼痛,这种疼痛对产妇造成了极大痛苦,有一项关于分娩痛的调查中显示,初产妇分娩时感觉到轻微疼痛的有6%,感觉明显疼痛的有50%,感觉到难以忍受的疼痛有44%,经走访发现,大约有90%以上的产妇对于分娩有一定的恐惧感[3],其恐惧感主要来自分娩时的疼痛,也有90%的产妇表示,希望能够自然分娩,但是在实际分娩过程中,还是有近60%的产妇受疼痛影响,要求转剖宫产,这也是我国剖宫产率居高不下的主要原因[4]。分娩痛发生时,会导致机体内分泌和内神经系统的改变,剧烈的疼痛会导致肾上腺髓质系统被激活,机体内的NE水平会上升,儿茶酚胺的释放量也会增加,由此导致胎盘血流量下降、血管收缩,进而抑制子宫收缩、延长产程,产程的延长会导致子宫动脉收缩性胎儿窘迫[5-6]。临床上在第一产程活跃期实施CSEA是比较常见的镇痛方式,但该方式可能存在产程延长、催产素使用增加以及剖宫产率增加的风险。为了进一步提升镇痛效果,在本次研究中开展了CSEA+PCEA+TENS多维度联合镇痛方法,得到了良好的镇痛效果。
本研究结果显示,试验组产妇在第一产程潜伏期(宫口2 cm)时,VAS评分明显低于对照组,提示TENS通过低频电对合谷穴进行刺激后,达到了良好的镇痛作用,试验组产妇在第二产程时的β-EP浓度明显高于对照组,表明通过对合谷穴的刺激后,机体的血浆β-EP水平上升,进而达到全程镇痛的效果,进而拟补了产程潜伏期(宫口≤3 cm)产妇对镇痛的需求,也拟补了活跃期应用CSEA镇痛的不足[7]。虽然TENS的镇痛效果较好,但是其不足之处在于当产妇进入活跃期后其镇痛效果开始下降,而此时CSEA+PCEA镇痛模式有效的拟补了TENS镇痛在分娩初期镇痛的不足,继而保证了全程镇痛效果。根据本次研究结果中可发现,CSEA+PCEA+TENS多维度镇痛方式首先满足了产妇全程分娩镇痛的要求,又在一定程度上缩短了产程,促进了自然生产,降低无指征剖宫产的发生率。产妇在发生分娩痛时,致使交感肾上腺髓质系统被激活,产妇会出现明显的应激反应,从生理指标角度来看,NE作为评价应激反应的主要指标,机体的应激反应越大,其浓度就会越高。血糖也是评价应激反应的主要指标之一,当机体在应激状态下时,血糖水平会出现一定的上升,而在本次研究中显示,试验组产妇宫口开全时,其血糖水平均出现了不同程度的上升,但是试验组产妇上升的幅度相对较小,这说明全产程分娩时,由于在潜伏期就已经实施镇痛,因此更好地降低了全产生过程中产妇应激反应的强度。
本研究也发现,试验组产妇缩宫素的使用率明显要低于对照组,且活跃期时间要短于对照组,组间差异具有统计学意义,结果证明了TENS三阴交穴的良好作用,其主要原因如下:三阴交穴位于脾经、肝经以及肾经的交汇处,其主要作用为行气补血、调经止带以及补益肝肾的作用,在对三阴交穴进行刺激时[8],有效提升了子宫的收缩频率,也增加了收缩力度,之所以能达到以上效果,主要是由于在三阴交受到刺激后,皮下的盆腔神经丛兴奋,促进了子宫的收缩。本次研究中“合谷-三阴交穴”是比较经典的“下胎对穴”,在既往研究中有资料显示[9],通过刺激以上两个穴位可有效减轻分娩痛,协调子宫收缩的作用。应用全程多维度镇痛方式后,第二产程时试验组外周血β-EP高于对照组、NE和血糖浓度均明显低于对照组,差异有统计学意义(P<0.05),结果表明,多维度镇痛可以达到降低应激反应,保证产妇正常的循环功能,这在一定程度上改善了分娩结局,保证了产妇围产期的安全性,这也是CSEA+PCEA+TENS全程多维度镇痛方式的优势所在。TENS足三里穴后,应激反应会降低,此穴位作为足阳明胃经的主要穴位,其对于体-肾上腺髓质系统功能存在着双向良性调节的功能[9],在对穴位进行电针刺激后,血清儿茶酚胺水平会减低,进而减轻了机体的应激性反应。在本次研究中还发现,两组新生儿Apgar评分差异较小,并且均在正常水平范围内,这说明硬膜外分娩镇痛所应用的麻醉药物基本不会通过胎盘屏障,对新生儿呼吸无抑制作用,保证了新生儿的良好结局。
综上所述,在全产程分娩镇痛中采取CSEA+PCEA+TENS多维度镇痛方式中,CSEA+PCEA拟补了TENS在活跃期针刺镇痛不足的情况,TENS避免了实施CSEA+PCEA对产程以及宫缩的影响,进一步改善了分娩结局以及新生儿结局,因此采取CSEA+PCEA+TENS全程多维度镇痛是临床上安全有效的镇痛方法,值得应用和推广。
