11例新型冠状病毒肺炎孕妇的临床病例分析
2020-05-14魏小英杨琼
魏小英 杨琼
2019年12月武汉部分医疗机构收治了一些不明原因的病毒性肺炎病例,主要表现为发热、少数伴有呼吸困难,胸片呈双肺浸润性病灶[1],常规抗生素治疗无效。后被证实为新型冠状病毒感染,2020年1月12日,此种病毒被世界卫生组织临时命名为2019新型冠状病毒(2019-nCoV),2月11日世界卫生组织将新型冠状病毒感染引起的疾病正式命名为2019冠状病毒病(COVID-19)[2],同时将新型冠状病毒命名为“严重急性呼吸综合征冠状病毒2”即“SARS-CoV-2”。被此种病毒感染的患者常出现发热、咳嗽、气促、呼吸困难等症状,重症患者可出现严重急性呼吸窘迫、肾衰竭甚至死亡。目前对于新型冠状病毒患者的治疗,多为对症处理及临床辅助护理[3]。
因此种病毒的高致病性,此次疾病的爆发被世界卫生组织列为全球公共卫生紧急事件[4-5]。人群普遍易感该病毒,老年人及有基础疾病者感染后易发展为重症,孕产妇和儿童亦有发病,需做好防护[6]。本文收集了疫情期间本院收治的11例新型冠状病毒肺炎孕妇的临床资料,对资料进行分析,以期找到新冠肺炎感染孕妇的临床特点,为后续诊断和治疗提供依据。
对象与方法
1.对象:2020年1月1日至2月18日本院收治的鼻、咽拭子取样标本行荧光RT-PCR检测新型冠状病毒核酸阳性的孕产妇,共11例。
2. 调查工具与方法:自行设计孕妇调查表,内容包括年龄、孕周、入院时间、分娩时间、职业、流行病学史、家庭成员感染史、入院原因、基础疾病、妊娠合并症、入院胸部CT情况、治疗情况、分娩方式、新生儿结局、治疗结局、生化指标改变、住院天数、离院胸部CT情况等。调阅医院数字化病例库,对上述11例孕妇逐一查阅其病例资料,对应调查表信息进行资料采集,并对新生儿情况进行电话随访。
3. 统计学方法:将数据录入Excel 2003,对上述资料进行描述性分析及汇总。
结果
1. 孕妇的临床资料:11例孕妇年龄26~31岁,孕周34+6~40+4周,其中3例(27.3%)<37周。11例病例胸部CT均可见异常,有2例(18.2%)入院有发热,余9例中有5例(55.6%)在住院期间出现发热;有1人(9.1%)入院伴有咳嗽、咳痰,余10例入院时无呼吸道症状;有6例(54.5%)入院血常规提示淋巴细胞绝对数<1×109/L;11例中8例(72.7%)采取剖宫产,余3例阴道顺产。(详见表1)。
2. 新生儿结局及随访:11例病例分娩12例新生儿,出生体重为2 320~3 800 g,apgar评分9~10分/1 min,均为10分/5 min,无一例发生新生儿窒息。出院后电话随访,家属自述新生儿均无感染。(详见表1)。
讨论
此种新型冠状病毒属于β属的冠状病毒,与SARSr-CoV和MERSr-CoV在基因特点上有明显区别。该病毒有包膜、颗粒呈圆形或椭圆形,常为多形性,直径多在60~140 nm左右。目前研究显示与蝙蝠SARS样冠状病毒(bat-SL-CoVZC45)同源性达85%以上[7-9]。体外分离培养96 h即可在人呼吸道上皮细胞内发现新冠病毒。
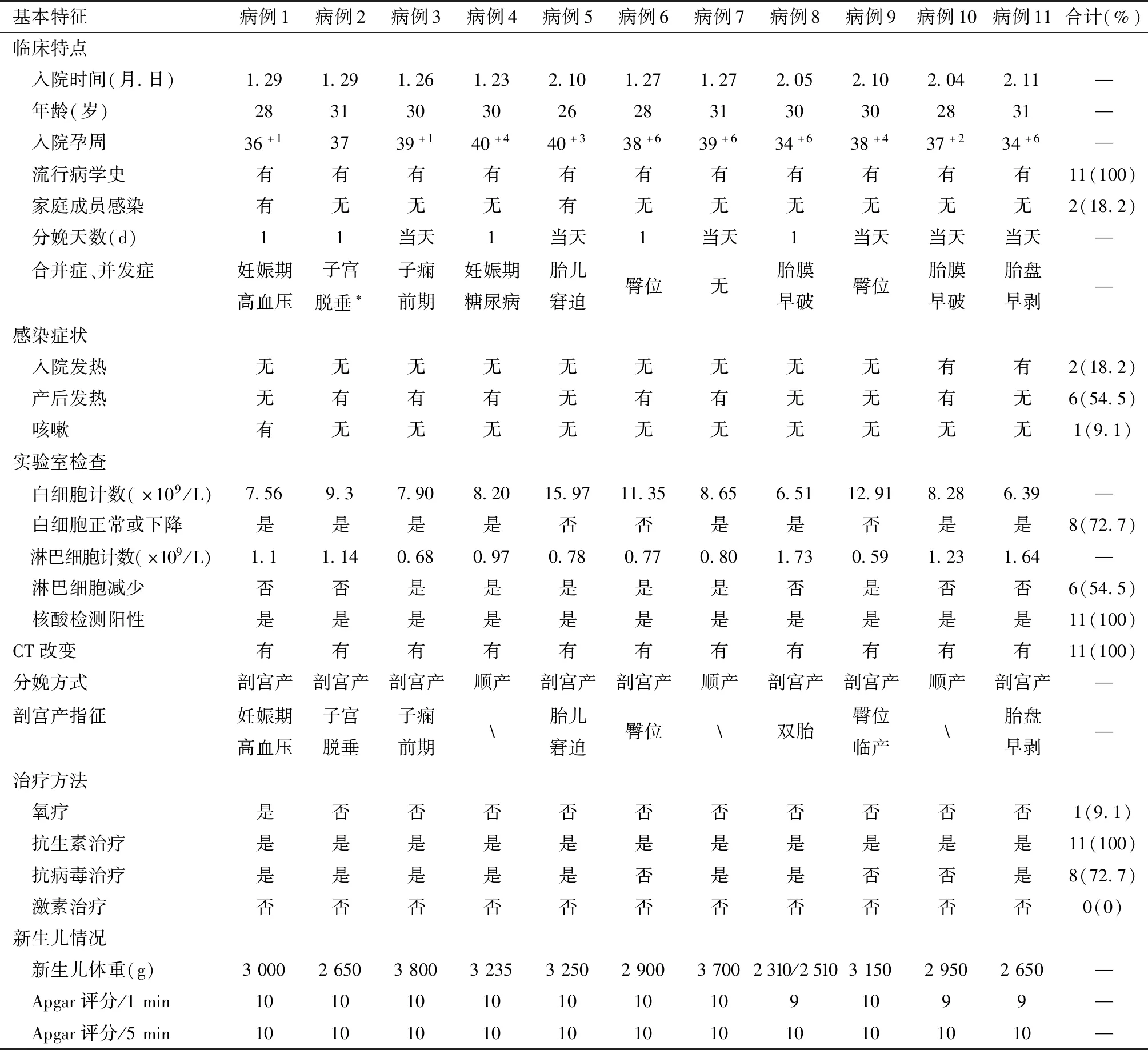
表1 11例孕妇的临床资料及妊娠结局
注:*孕37周腹痛用力后出现宫颈脱出阴道,不能自行还纳,属于子宫脱垂II度轻型
人们通过对SARSr-CoV和MERSr-CoV的研究,发现冠状病毒对紫外线和热敏感,75%乙醇、含氯消毒液、乙醚、过氧乙酸等均可有效灭活病毒。基于目前流行病学调查,新冠病毒的潜伏期多为3~7 d,有文献报道部分患者潜伏期可达24 d[10]。主要表现为发热、干咳、乏力等,少数伴有鼻塞、流涕、咽痛、肌痛和腹泻。重症患者多在发病一周后出现呼吸困难,伴或不伴有低氧血症,更有甚者会快速进展为急性呼吸窘迫综合征、脓毒血症引起的休克、难以纠正的代谢性酸中毒、凝血功能异常及多器官功能衰竭等。
国家卫生健康管理委员会办公厅下发的第六版新型冠状病毒肺炎治疗方案中,指出现阶段的诊断主要分为疑似病例和确诊病例。其诊断标准如下。
1. 疑似病例。需结合流行病学史和临床表现综合分析,流行病学史的任意1条,且符合临床表现任意2条;无明确流行病学史的,需符合临床表现中的3条。
(1)流行病学史:①发病前14 d内有武汉市及周边地区,或其他有病例报告社区的旅行史和接触史;②发病前14 d内曾接触过新型冠状病毒感染者(核酸检测阳性者);③发病前14 d内曾接触过来自武汉及武汉周边地区,或来自有病例报告社区的发热或有呼吸道症状的患者;④聚集性发病。
(2)临床表现:①发热和/或呼吸道症状;②具有新冠病毒肺炎影像学特点:早期呈现多发小斑片影及间质改变,以肺外带明显。进而发展为双肺多发磨玻璃影,严重者可出现肺实变;③发病早期白细胞总数正常或降低,淋巴细胞计数减少。
2. 确诊病例。疑似病例,并具备以下病原学证据之一者:实时荧光RT-PCR检测新型冠状病毒核酸阳性;病毒基因测序,与已知的新型冠状病毒高度同源[11]。
本院收治的11例核酸阳性孕妇,均因产科原因收入院,如自然临产、胎膜早破、先露异常、产科合并症(高血压、糖尿病等),入院当天或第二天即分娩,入院前胸部CT均有影像学改变,产时产后予以隔离,并对鼻、咽拭子取样标本行荧光RT-PCR检测新型冠状病毒核酸,结果提示阳性。按第六版新冠肺炎治疗方案,确诊病例为病原学阳性的疑似病例。而疑似病例需有流行病学史中的任何一条,且符合临床表现中任意2条,或无明确流行病学史的,需符合临床表现中的3条。本文11例孕妇均有流行病学史,且CT符合影像学改变,其中9例出现发热和/或淋巴细胞减少,无呼吸道症状;有1例无任何症状,血液相关指标亦未见异常,仅有胸部CT影像学改变,结合目前疫情,予以核酸检测,结果为阳性;余1例入院前已咳嗽10余天,自行在家口服药物治疗,住院期间体温正常,无淋巴细胞改变,3次核酸检测均为阴性,结合该患者症状及胸部CT情况,经验性使用舒普深+溴己新+干扰素+克立芝治疗,14 d后复查CT提示病灶缩小,予以出院,自行在家隔离,隔离期间与其密切接触的家属出现症状,产妇及家属再次检测核酸均为阳性。除1例有呼吸道症状的孕妇咽痛外,余10例患者暂无咽痛、肌痛、呼吸困难、胸痛等不适。上述资料提示,大部分合并病毒感染的孕妇症状较轻微,可能会出现发热,但不一定会有呼吸道症状,结合血液指标和影像学检查,可以将其筛选出来,进行隔离及诊疗。但仍有部分感染者无任何症状,这需要高度警惕,为了保障孕产妇及婴儿安全,避免交叉感染,针对此种情况,本院采取措施为入院生产的孕妇在入院前完善胸部CT及血液检查,如有异常可联系隔离病房专人专治,或转定点医院治疗。该措施虽繁琐,但能有效地识别高度疑似孕妇。
COVID-19按临床分型可分为轻型、普通型、重型及危重型。轻型患者胸部CT可无肺炎表现,仅出现低热、轻微乏力等。普通型患者胸部CT可见肺炎表现,具有发热、呼吸道症状。因孕妇的特殊生理状况,免疫抑制状态以及对缺氧的不耐受会使其发生严重的肺炎,如在SARS病毒流行期间,约33%的SARS病毒感染孕妇需进行机械通气,且死亡率高达25%[12]。当下流行的新冠病毒与SARS病毒同源性高达85%[8],因此有理由相信孕妇同样会更易感,且死亡率会更高。然而本文11例患者中仅1例为重型,另10例均为普通型,且经过治疗症状缓解明显,提示孕妇发生感染多为普通型,较少发展为危重症,与武汉大学中南医院学者[13]报道一致。
在分娩方式上,本组资料中有8例剖宫产,3例阴道顺产。8例剖宫产均有剖宫产指征,并未因孕妇疑似为COVID-19而剖宫产终止妊娠。有学者认为新型冠状病毒感染不是终止妊娠的指征,终止妊娠时机宜多学科团队合作,个体化判断[14]。有专家认为终止妊娠的时机需根据病情,孕周个体化处理,但若COVID-19孕妇经治疗病情未见好转,在保障孕妇安全下,应考虑提前终止妊娠。也有学者认为鉴于目前湖北疫情,为减少交叉感染,可适当放宽剖宫产指征[15]。此11例孕妇所产新生儿例出生体重在2 320~3 800 g之间,apgar评分9~10分/1 min,10分/5 min,均存活,未出现新生儿窒息、死亡等。较为遗憾的是,本院为非定点医院,孕妇终止妊娠后,新生儿便由家属自行抱回家隔离,无法确定新生儿核酸情况。但产后电话随访知新生儿情况好,未述异常。中南医院学者对6例核酸阳性产妇的羊水、脐血、新生儿咽拭子及母乳进行检测,样本中均未发现新冠病毒[13]。目前暂无证据表明新型冠状病毒存在母婴垂直传播,但核酸检测阳性产妇分娩的新生儿仍需在观察隔离病房观察至少14 d[14]。本院做法存在不足,核酸阳性孕妇将所生婴儿自行抱回家观察,可能增加感染风险。
在治疗上,本组资料10例为普通型,无呼吸道症状,多采用三代头孢联合干扰素治疗,部分患者CT提示病灶吸收,发热症状改善,予以办理出院,自行回家隔离。1例重型患者,静息状态下血氧饱和度为90%,无呼吸困难,给氧治疗后血氧可达98%,患者经治疗,预后好。
综上所述,新型冠状病毒感染孕妇大多数可出现发热,伴或不伴呼吸道症状,需警惕无症状感染者。对需住院生产的孕妇可门诊完成胸部CT检查及血液检查,综合判断有无感染,做到“早发现、早隔离、早治疗”。新冠病毒感染并不是剖宫产指征,病毒感染孕妇的分娩方式需根据妊娠合并症、妊娠孕周综合判断,个体化处理。若病毒感染治疗效果不理想,需保障母亲安全,提前终止妊娠。鉴于目前湖北疫情,亦可放宽剖宫产指征,减少交叉感染。目前虽无证据表明新冠病毒存在母婴垂直传播,仍需大样本研究进行验证,核酸阳性孕妇所产婴儿需在隔离病房隔离至少14 d。在治疗上,本院常用的是抗生素联合抗病毒治疗,因所感染孕妇大多为普通型,经治疗后症状缓解明显,预后好。重症及危重症患者建议前往定点医院就诊,保障母儿安全。
