六味地黄汤加减对肾阴亏虚证多囊卵巢综合征患者性激素及糖脂水平的影响
2020-05-13龙小平
龙小平
(西南医科大学附属中医院 妇产科,四川 泸州 646100)
近年来,多囊卵巢综合征(Polycystic ovary syndrome,PCOS)的发病率呈逐年增加的趋势,是目前我国育龄期女性不孕症的主要原因之一[1-2]。此病在我国育龄期女性中的发病率约为6%~25%,而在因不孕而行辅助生殖技术助孕的患者中的发病率高达50%。多囊卵巢综合征患者远期并发子宫内膜癌、乳腺癌、冠心病、高血压及糖尿病等的风险也较高,严重危害女性身体健康[3]。由于PCOS患者都存在不同程度的胰岛素抵抗及性激素的分泌异常,而胰岛素抵抗、性激素的分泌异常又反过来促进PCOS的进一步发展[4],因此通过干预和改善胰岛素抵抗、性激素的分泌异常已经成为PCOS治疗的研究热点[5-6]。由于PCOS患者性激素分泌过多,能量代谢过旺,多数患者临床表现显性或潜性肾阴不足[7]。通过临床研究发现,滋补肾阴中药可改善PCOS患者病情,提示滋阴补肾法可成为中医治疗PCOS的途径之一[8-9]。本研究对PCOS肾阴亏虚证患者,在西医治疗基础上,给予六味地黄汤加减滋阴补肾,取得较好疗效,现报道如下。
1 资料与方法
1.1 一般资料
收集2014年1月-2017年1月在我院就诊的114例肾阴亏虚证多囊卵巢综合征患者,均符合鹿特丹标准[10]:①稀发排卵或无排卵;②高雄激素临床表现和(或)高雄激素血症;③卵巢多囊改变:超声提示一侧或双侧卵巢直径2~9 mm的卵泡≥12个,和(或)卵巢体积≥10 mL;④符合以上3项中的2项,并排除其他高雄激素病因(如先天性肾上腺皮质增生、库欣综合征、分泌雄激素的肿瘤)。
排除标准:①其他因素引起排卵障碍的患者,卵巢早衰或合并有其他内分泌疾病的患者;②肝肾功能严重损害,患有心、肺等脏器严重疾病的患者;③对本研究所用药物过敏的患者;④实验近期服用激素类药物等影响本研究药物效果的患者。
将114例患者随机分为观察组和对照组,每组各57例。其中,观察组年龄21~36岁,平均年龄(27.38±6.17)岁,病程1~5年,平均病程(3.53±1.84)年;对照组年龄20~38岁,平均年龄(26.56±6.34)岁,病程2~5年,平均病程(3.83±1.79)年。两组患者的年龄、病程、病情等一般资料比较差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
观察组采用六味地黄汤加减联合达英-35(拜耳医药保健有限公司)及二甲双胍(深圳市中联制药有限公司)进行治疗。具体用药方案:六味地黄汤加减,熟地黄30 g,山药20 g,丹皮15 g,山萸肉15 g,茯苓15 g,泽泻10 g,陈皮10 g,枸杞10 g,当归10 g,杜仲10 g,续断10 g,香附10 g,月季花10 g,女贞子10 g,旱莲草10 g,1剂/d;二甲双胍剂量为500 mg/次,3次/d,餐后服药;达英-35剂量为1片/次,每晚1次。于月经第1天开始服药,连续服用21天后停药,停药7天后开始第二个周期(用药方案同第一周期)治疗。对照组则只服用达英-35及二甲双胍,服药方法同实验组;两组患者均接受6个周期的治疗。
1.3 一般指标及安全评估
用药期间定期记录患者治疗前后身高(m)、体重(kg);计算体重指数(BMI);定期检查测肝肾功能;在治疗开始前、治疗结束后的月经第3天各抽血1次(治疗开始前如果患者无自发月经来潮,则用黄体酮诱发月经来潮),以检查空腹血糖、胰岛素、血脂及性激素水平;胰岛素抵抗指数采用稳态模型(Homa model)计算(Homa-IR=FN×FBS/22.5),以评价胰岛素抵抗程度。记录服药期间有无头晕、头疼、恶心、呕吐及水肿等不适;将治疗前后两组患者的指标进行对比分析。
1.4 疗效评估标准
明显好转:患者多毛、痤疮等临床表现明显改善,月经与排卵恢复正常,实验室检查结果基本恢复正常;好转:临床表现与激素水平均有所改善,但未达正常水平;无效:症状、体征、实验室检查结果无改善[11]。
1.5 统计学处理

2 结果
2.1 治疗前后两组患者的性激素水平比较
比较观察组和对照组患者治疗前的性激素水平,差异无统计学意义(P>0.05);经过治疗后两组患者的性激素水平都有下降,观察组下降程度明显优于对照组,差异有统计学意义(P<0.05)。具体见表1。
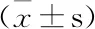

组别E2(mmol/L)LH(IU/L)FSH(IU/L)T(mmol/L)治疗前观察组51.23±7.148.73±1.815.95±0.683.87±0.93对照组50.27±6.896.13±1.175.33±0.812.29±0.34P>0.05>0.05>0.05>0.05治疗后观察组102.74±15.383.92±3.733.15±0.830.54±0.21对照组64.31±16.544.53±4.315.13±0.951.26±0.19P<0.05<0.05<0.05<0.05
2.2 治疗前后两组患者的血糖、血脂水平、体重指数及胰岛素抵抗指数比较
比较治疗前观察组和对照组患者的血糖、血脂水平、体重指数及胰岛素抵抗指数,差异均无统计学意义(P>0.05);比较治疗后两组患者的血糖、血脂水平、体重指数及胰岛素抵抗指数,差异有统计学意义(P<0.05),观察组血糖、血脂水平、体重指数及胰岛素抵抗指数指标明显优于对照组,差异有统计学意义(P<0.05)。具体见表2。
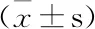

项目观察组治疗前治疗后对照组治疗前治疗后空腹血糖5.8±1.24.9±1.3**△5.9±1.55.5±1.1*甘油三脂1.7±0.61.1±0.4**△1.6±0.51.5±0.6*总胆固醇4.9±0.64.1±1.1**△4.9±0.74.7±0.8*体重指数24.6±3.519.2±4.2**△24.5±4.222.3±4.5*HOMA-IR1.62±0.911.02±0.41**△1.65±0.931.23±0.55*
注:与治疗前相比,*P<0.05,**P<0.01;与对照组治疗后相比△P<0.05。
2.3 治疗后两组患者临床疗效比较
两组患者经过治疗后,观察组明显好转37例、好转15例、无效5例;对照组明显好转21例、好转18例、无效18例,两组的总有效率分别为91.2%、68.4%,观察组的总有效率高于对照组,差异有统计学意义(P<0.05)。具体见表3。

表3 两组患者治疗后临床疗效比较 (n)
2.4 治疗后两组患者肝功能情况
用药期间两组患者肝、肾功能均无异常。
3 讨论
PCOS是以排卵障碍、高黄体生成素、雄激素升高以及胰岛素抵抗为特征及月经周期不规律、不孕、多毛和(或)痤疮为主要临床表现的内分泌代谢紊乱性疾病[12]。其发病原因主要与下丘脑促性腺激素释放激素异常分泌、高雄素血症、胰岛素抵抗等因素有关[13]。目前西医治疗此病主要采用达英-35及二甲双胍[14-15],但仅能解决症状或针对病理生理的某一环节,且存在较多不良反应及并发症,如月经量少、偏头痛、乳房胀痛、呕吐及腹泻等胃肠道症状,导致部分患者不能坚持治疗,因此临床应用受到一定的限制[16]。
中医并无多囊卵巢综合征病名,根据其临床表现可归于“月经后期”“月经先后无定期”“月经过少”“闭经”及“不孕”等范畴。中医认为月经延后甚或闭经继而不孕与肾精亏、血海虚、冲任受损有关,正如《医学正传》所言:“月水全借肾水施化……肾水既乏,则经血以干涸。”《校注妇人良方》亦云:“阴不及则后期而至……肾虚精弱,不能融育成胎。”因此,肾水充、精血旺、冲任盛是维持女性生理活动正常的根本,也是维持女性月经正常来潮的基本。现代医学也发现,PCOS患者性激素分泌过多,代谢过旺,其临床表现与中医肾阴不足相似[7]。
六味地黄汤源自张仲景《金匮要略》所载金匮肾气丸,宋代钱乙在其著《小儿药证直诀》中将金匮肾气丸去肉桂、附子两味中药而成,具有滋阴补肾、补益肾阴亏虚之功效,专为因肝肾不足、真阴亏损所致小儿肾怯失音、囟开不合、神气不足、目白睛多、面色白以及肾疳、骨推、筋疳及肝疳等证而设。临床使用过程中发现六味地黄汤对于成人来说补益肝肾之力稍弱,故加用杜仲、续断、枸杞、女贞子、旱莲草加强补益肝肾之阴;凡医妇人,先须调经,经病以气血为先,故加用当归、月季花活血调经,疏肝解郁。作者所在地区为四川泸州,位于四川省东南部川渝黔滇结合部,气候潮湿多雨,结合当地气候环境,再加用陈皮、香附以健脾理气化湿;药理学研究证实滋阴中药可通过下调垂体受体基因的表达,减少受体蛋白合成,使其介导的GnRH的作用减弱,从而使抑制下丘脑-垂体-性腺轴过旺的功能加强[17];而且还具有降低血清胰岛素的水平从而改善胰岛素抵抗和降低体内雄激素水平,提高垂体促性腺激素的反应性,改善卵巢的内分泌功能,起到促排卵、减肥等作用[18-19]。作为滋阴、补肝肾及调冲任的代表方的六味地黄汤加减,在妇科临床治疗中常用于治疗具有肾阴虚表现的多种妇科内分泌性疾病[20];并且近年来研究提示,六味地黄汤加减还具有增强免疫功能、抗肿瘤、保肝、降血脂、降血糖、调节钙磷代谢、增强性功能等作用[21]。
本研究结果显示,PCOS患者采用六味地黄汤加减联合达英-35及二甲双胍后,患者的性激素、糖脂代谢、体重指数及胰岛素抵抗与使用前相比有明显改善,其作用优于使用达英-35和二甲双胍的对照组;并且治疗后观察组总有效率高于对照组,且治疗过程中两组患者肝、肾功能均无异常。本研究从临床疗效方面证实了通过对PCOS患者进行滋阴补肾治疗的有效性和安全性,为六味地黄汤加减治疗PCOS提供了临床依据,其作用机制可能与药物作用于患者下丘脑-垂体-卵巢轴,改善了患者的性激素水平,糖、脂代谢水平及胰岛素抵抗有关。
