垂体无功能腺瘤Perfexion系统放射外科治疗后疗效半定量评定的初步研究*
2020-05-13吴瀚峰潘力戴嘉中汤旭群丁建波王滨江董亚非
吴瀚峰,潘力,戴嘉中,汤旭群,丁建波,王滨江,董亚非
200235 上海,上海伽马医院 神经外科(吴瀚峰、汤旭群、丁建波、董亚非);200040 上海,复旦大学附属华山医院 神经外科(潘力、戴嘉中、王滨江)
垂体无功能腺瘤是常见的垂体肿瘤[1-2]。肿瘤往往较难全切,且容易复发。新发、复发后的肿瘤都可以通过放射外科的方法进行治疗[3-4]。现有报道均表明,放射外科治疗该肿瘤疗效确切,肿瘤的控制率在90%左右,10年控制率在85%左右。但放射外科对疗效的控制的评判标准目前并未统一[5-6]。多数文献使用定量的方法[7-10],比如肿瘤体积,但肿瘤体积的变化仅能反映肿瘤治疗后大小改变,并不能反映治疗的真实疗效,因为肿瘤的真实控制情况还要受到多种因素影响,如:1)肿瘤是否整体缩小但局部复发;2)定位扫描和常规随访不同的扫描层厚、扫描序列带来的测量误差;3)肿瘤控制与否的不同标准(有肿瘤体积变化不超过15%~20%,不同的标准);4)测量方法差异(有使用软件直接计算体积,也有使用肿瘤长宽高三径线乘积再除以2进行估算的,此外使用的体积测量软件也不尽相同),故并不能充分反映临床实际关心的肿瘤控制/复发问题。此外,现有文献报道原始数据均在Perfexion系统推出前[4],多数较为陈旧,缺乏全自动摆位普及后的数据。为解决该问题,我中心对新的肿瘤控制评估标准进行研究分析,希望找到更为合理的肿瘤控制标准。
1 资料与方法
1.1 入选病例
研究对象为2013~2018年在我中心进行放射外科治疗的无功能腺瘤患者,且满足以下条件:1)至少有一次随访,随访时间间隔不少于6个月;2)术后患者有病理诊断,非手术残留患者有内分泌指标支持;3)所有患者均有核磁共振影像学资料并且可以被GammaPlan工作站识别并能和治疗计划的影像资料进行融合。由于我院于2012年起使用Perfexion系统进行治疗,上述患者均使用Perfexion系统治疗。
1.2 随访方案
研究方法为回顾性自身对照研究。收集上述患者:1)一般流行病学资料:年龄、性别;2)放射外科治疗时的数据:肿瘤大小、处方剂量、处方剂量线和平均剂量;3)根据治疗时的肿瘤覆盖情况由医师甲判定肿瘤的覆盖完整性:A类完全覆盖,B类因保护危及器官而部分覆盖,C类由于体积过大仅能部分覆盖,D类由于影像识别困难仅能部分覆盖;4)记录随访时间,精确到月,根据末次随访时影像学表现,由医师乙,将肿瘤控制情况分为:I级控制(末次随访时肿瘤完全位于处方剂量线内),II级控制(肿瘤大部分位于处方剂量线内,仅少量位于处方剂量线外,少量的定义为:超过处方剂量线外的肿瘤在2 mm无间隔横断面扫描中不超过3个层面,最远边界不超过处方剂量线10 mm,且病灶与处方剂量线的重合线宽不超过10 mm),III级控制(肿瘤部分位于处方剂量线内,但处方剂量线外有超过少量标准的肿瘤),IV级(肿瘤完全失控,多数扫描层面上肿瘤超过处方剂量线)。
1.3 统计方法
对于患者流行病学治疗和治疗时数据进行常规描述性统计分析。根据肿瘤控制分级将肿瘤控制分为控制(I~II级)和失控(III~IV级)。使用软件为SAS公司 的JMP 13.2 。肿瘤控制与否单因素统计研究使用卡方检验(列联表分析)和Logistic分析,肿瘤控制与否多因素统计研究使用Logistic回归模型计算风险比(odds ratio,OR)。肿瘤的控制使用Kaplan-Meier 生存分析。
2 结 果
2.1 描述性统计结果
所有收集患者的描述性统计数据为:1)2013~2018年,使用ELKETA公司LEKSELL PERFEXION 伽玛刀系统(下文简称LPGKS)进行治疗且满足入组标准的患者共138例,其中男性58例,女性80例。研究对象的平均年龄为(52.0±12.2)岁,平均随访时间为(21.4±17.5)个月。治疗时的中位处方剂量为16 Gy,中位处方剂量线为50%,平均肿瘤体积为(4.8±4.9) mL,平均剂量为(22.2±3.7)Gy。肿瘤治疗时的覆盖为:A类80例(58.0%),B类45例(32.6%),C类 3例(2.2%),D类10例(7.2%)。末次随访的肿瘤控制情况:I级控制 77例(55.8%),II级控制51例(37.0%),III级控制6例(4.3%),IV级控制4例(2.9%)。如将I~II级控制视为临床控制,则末次随访时肿瘤控制比例为92.8%。
2.2 肿瘤控制的单因素统计分析
肿瘤最终控制等级作为因变量(I~IV级控制),单因素分析表明:女性优于男性(拟然比8.37,P=0.04);治疗时的肿瘤覆盖情况(拟然比 103.33,P<0.001);平均剂量(χ2=5.19,P=0.023)。上述因素与肿瘤最终控制的相关性有统计意义。周边剂量、等剂量线、肿瘤体积、随访时间长短与肿瘤最终控制无统计相关性。
2.3 肿瘤控制的OR
如更为严格限定仅I级控制为临床控制,则与肿瘤控制相关的因素有:女性优于男性,OR为2.45(P=0.010);体积是否超过5 mL,OR为4.09(P=0.043);平均剂量是否超过20 Gy,OR为7.03(P=0.008);治疗时肿瘤覆盖情况,年龄是否超过50岁均有统计意义。将病灶控制与否标准定义为I~II级控制,则治疗时肿瘤覆盖情况、周边剂量是否超过17 Gy、平均剂量是否超过20 Gy有统计学意义(表1)。
表1 不同控制标准对无功能腺瘤放射外科疗效判定的影响因素的多因素统计分析结果
Table 1. Results of Multivariate Statistical Analysis on Influencing Factors of Different Control Criteria for Radiosurgery for Nonfunctioning Pituitary Adenoma
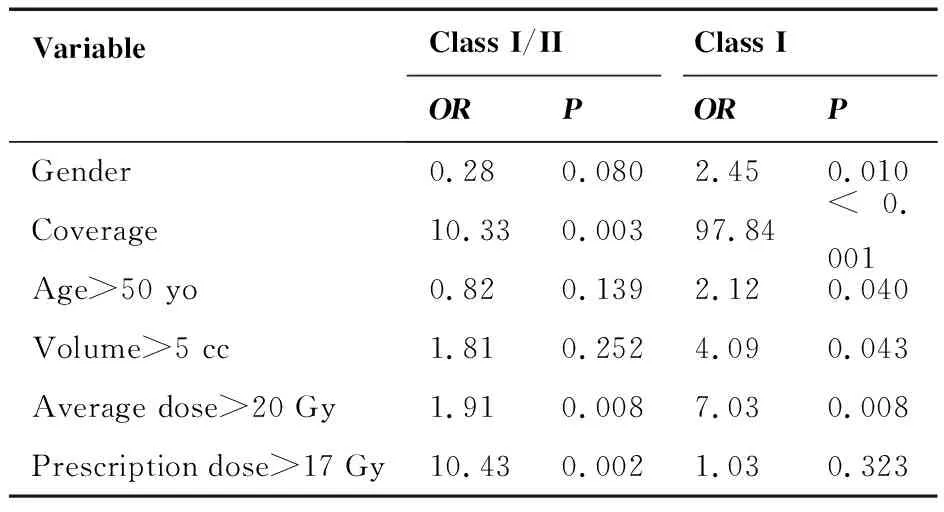
VariableClass I/IIClass IORPORPGender0.280.0802.450.010Coverage10.330.00397.84<0.001Age>50 yo0.820.1392.120.040Volume>5 cc1.810.2524.090.043Average dose>20 Gy1.910.0087.030.008Prescription dose>17 Gy10.430.0021.030.323
2.4 肿瘤控制的生存分析
生存分析研究表明,肿瘤12月、24个月、36个月的肿瘤控制率分别为95.6%,90.1%和90.1%(图1)。统计分组分析表明处方剂量超过18 Gy和治疗前肿瘤覆盖情况是有统计学意义的影响患者肿瘤控制率的因素。

图1 无功能腺瘤伽玛刀放射外科治疗后无进展生存曲线
Figure 1. Survival Rate of Patients with Nonfunctioning Pituitary Adenoma after Gamma Knife Radiosurgery
3 讨 论
目前已有放射外科治疗无功能腺瘤的文献研究均为回顾性研究,且时间跨度甚大,期间Leksell伽玛刀已经过至少3次重大改进,等中线点更换时间明显逐渐缩短,而现有的放射外科放射生物学研究发现[11]:治疗时间越长,达到同样生物学效应所需的剂量越高。并且,现有研究无法除外该混杂因素,很难根据现有的文献结论作为临床证据,说明治疗有效性。有鉴于此,本研究纳入的研究对象均为Perfexion系统下治疗的患者,从而有效地排除了该因素的干扰。
Sheehan等[5]在2013年提出了关于无功能腺瘤放射外科治疗的一个参考指数,由患者年龄(50岁为界,小于50岁1分),是否既往有放疗史(2分)和肿瘤大小(5 mL为界,小于得1分)共同决定,4分的患者肿瘤远期控制率高和垂体功能低下的发生率低,但其研究没有发现肿瘤控制与剂量的关系。目前,放射外科的理论和实践都一再提示肿瘤受照剂量和最终肿瘤的控制情况有着密切的关系[11-14]。本研究发现单因素分析情况下,使用I~II类控制作为标准处方剂量>17 Gy或者平均剂量>23 Gy有利于肿瘤的控制。I类肿瘤控制作为标准的单因素分析也表明,平均剂量超过20 Gy将有利于肿瘤的控制。生存分析数据还表明,周边剂量超过18 Gy是肿瘤长期控制的相关因素。多因素分析也提示肿瘤平均剂量超过20 Gy,处方剂量超过17 Gy有利于控制肿瘤。因此,肿瘤放射外科治疗时的处方剂量以及由合理治疗计划带来的高平均剂量可能有利于无功能腺瘤的长期良好控制。本研究还发现,高于16 Gy的剂量才可能与肿瘤控制有关,这比多数研究的16 Gy的剂量要来得高。这可能是由于大多数研究的治疗时间较早,并且大多数研究的研究对象使用半自动摆位甚至手动摆位时代的放射外科数据,与本研究使用的Perfexion全自动摆位带来的放射生物效应不尽相同有关。早期由于需要手动摆位或者半自动摆位,通常靶点数较少,为了达到同样的覆盖率,会使用较大的准直器,18 mm、14 mm准直器的放射生物效率要比8 mm、4 mm来得大,这或许可在一定程度上解释早期的数据相对较低的处方剂量即可控制肿瘤。随着自动摆位系统的普及,使得高适行性成为可能,靶点数增加的同时,更多使用较小的准直器来适形。由于平均剂量的影响因素众多,与计划的具体制定、靶点的分布、靶点权重的调节有密切关系,因此提高平均剂量最简单的方法可能是使用较低的周边剂量(40%~45%),这样在处方剂量相同的情况下可以有效提高平均剂量。
Sheehan的研究[5]还发现肿瘤的体积与肿瘤控制有着密切的关系,但本研究基本没有发现肿瘤体积与控制间的关联。这可能是由于本院指征掌握较为严格,体积大的肿瘤相对较少[平均治疗体积(4.8±4.9)mL],且Perfexion系统下肿瘤适形更为简便,对危及器官的防护也较为简单,因此体积5 mL不再是区分疗效的指标。此外年龄也不再成为预后相关的指标,本研究未发现年龄对肿瘤控制和远期控制的意义,这可能是随着治疗设备安全性和简便性的提高,既往对老年患者相对保守的治疗策略被积极治疗所取代所致。
与既往的多数研究不同[5-14],本研究不再使用精确体积测量或者半精确体积测量评估作为肿瘤控制与否的指标,而是将肿瘤控制与否与治疗计划密切结合起来,不再教条地将绝对数值作为评判标准。体积的变化固然可以定量进行研究,但临床实践中常常发现部分肿瘤完全在处方剂量线内且明显缩小,但部分肿瘤由于种种原因(影像未能识别、危及器官保护和肿瘤过于巨大无法一次性治疗)超出处方剂量线且明显增大,如果测量总的体积又小于治疗时的体积,按照传统方法这通常被认定未控制,本研究避免了上述数据判别误差的产生。多数研究还将随访体积不超过原有治疗体积的15%或者20%作为控制标准,这固然有一定合理性(测量误差容错),但随着影像学技术和图像融合/配准技术的进步可以精确地了解肿瘤在治疗后的生长模式。实践中罕见无功能腺瘤出现类似神经鞘瘤的假性进展,通常为肿瘤内部的坏死。肿瘤在放射治疗后理论上即可失去增殖能力,进一步增大的可能性较小。因此,仍然使用体积变化不超过20%这样的标准无助于正确地评估肿瘤是否得到良好控制。本研究的生存分析表明,肿瘤控制率确实很高,随访终点的水平为92.8%,36个月内的控制率高于90%,这与多数文章报道的数值略低,这可能是由于本研究采用了较为严格的半定量方法的原因。
治疗时肿瘤覆盖完整性分类也为本研究首次报道使用的分类方法,无论是肿瘤控制还是远期控制,无论是单因素还是多因素分析,肿瘤覆盖完整性分类均为有统计意义的指标,提示肿瘤覆盖完整性是预测无功能腺瘤控制的良好指标。如何进一步完善肿瘤覆盖完整性分类,并进一步量化和细化是日后工作需要进一步改进和提高的地方。
综上所述,垂体无功能腺瘤放射外科治疗后控制率较高,控制率与处方剂量有密切关系,17~18 Gy的处方剂量有利于控制肿瘤。而如何判断是否控制肿瘤本文提及的方法可能更符合临床实际。肿瘤覆盖完整性分类有助于预测肿瘤的控制。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
