围术期严重高血糖对心脏瓣膜置换术患者预后的影响
2020-05-09刘巧萍郭依清雷立华
刘巧萍, 郭依清, 齐 娟, 雷立华
心脏手术特别是心肺转流(cardiopulmonary bypass,CPB)期间,由于手术、麻醉、低温等应激容易诱发炎症反应,通过多种机制导致高血糖[1]。关于重症监护病房(intensive care unit,ICU)人群几项随机试验已表明,强化血糖控制与常规血糖控制比较不会减少并发症,但增加低血糖的风险。目前,心脏瓣膜置换术患者围术期常规血糖控制下是否存在高血糖风险,以及这种血糖的异常是否会对术后并发症的发生和预后产生影响尚不明了。本研究拟通过对CPB心脏瓣膜置换术患者的研究,旨在确定常规血糖控制下围术期严重高血糖对术后并发症和预后的影响。
1 对象与方法
1.1对象 选择2017年6月-2018年6月择期进行心脏瓣膜置换术的患者。本研究共纳入211例患者进行分析,其中二尖瓣置换术66例、主动脉瓣置换术45例、双瓣置换术42例、二尖瓣置换+三尖瓣成形术40例、主动脉瓣置换+三尖瓣成形术15例、二尖瓣成形+主动脉瓣置换+三尖瓣成形术1例、二尖瓣置换+主动脉瓣成形+三尖瓣成形术1例、二尖瓣成形+主动脉瓣置换+三尖瓣置换术1例。根据围术期血糖管理专家共识[2],依据患者所记录的围术期最高血糖值将患者分为2组,119例患者出现过血糖≥13.9 mmol/L为严重高血糖组,其余92例为非严重高血糖组。
排除标准:年龄≤18岁,急诊手术,术前发生心源性休克;同时,为了良好的血糖分析,排除了手术室和术后第一个24 h内血糖值缺失或术后1 d内死亡的患者。
1.2麻醉与体外循环方法 采用咪达唑仑0.1 mg/kg、舒芬太尼1 μg/kg和顺式阿曲库铵0.15 mg/kg诱导。经口气管插管后行机械通气,潮气量6~8 mL/kg,通气频率12~15 min-1,根据术中呼气CO2压力(PETCO2)调节呼吸参数,维持PETCO235~45 mmHg(1 mmHg=133.3 Pa),麻醉维持:吸入七氟烷1%~2%,间断静脉注射咪达唑仑、舒芬太尼和顺式阿曲库铵。术中常规建立CPB进行心脏瓣膜置换手术,CPB中采用4∶1温血停跳液,灌注流量2.2~2.6 L/(min·m2),维持红细胞压积20%~25%,控制鼻咽、直肠温度30~32 ℃,维持平均动脉压在60~80 mmHg,CPB期间无葡萄糖输注。围术期血糖水平>11.1 mmol/L时给予胰岛素泵入并检测每小时的血糖变化,用法:30 U加入生理盐水30 mL,11.1~14.0 mmol/L给予4 U/h,14.1~17.0 mmol/L给予6 U/h,17.1~22.0 mmol/L给予8 U/h,>22.0 mmol/L给予10 U/h;<4.0 mmol/L停胰岛素,4.0~6.9 mmol/L下调1.0 U/h,较前上升1 mmol/L胰岛素用量在原基础上上调0.5 U/h,较前下降1 mmol/L胰岛素用量在原基础上下调0.5 U/h。
1.3观察指标 收集患者的数据,包括术前、术中和术后变量,并输入数据库。术后24 h每2 h检测血糖1次,收集患者pre-CPB、CPB 15 min、CPB 60 min、post-CPB血糖。记录患者的基本资料,包括术前资料:性别、年龄、体质量、心功能、射血分数、基础病等;术中资料:CPB时间、主动脉阻断时间、手术时间;术后并发症:死亡、中风、肾衰竭、切口感染、肺部感染、二次插管等。

2 结 果
2.1术前一般资料 严重高血糖组平均年龄、高血压病患者比例显著高于非严重高血糖组(P<0.05,表1)。
表1 2组患者术前一般资料比较
Tab 1 Comparison of preoperative general data between the two groups
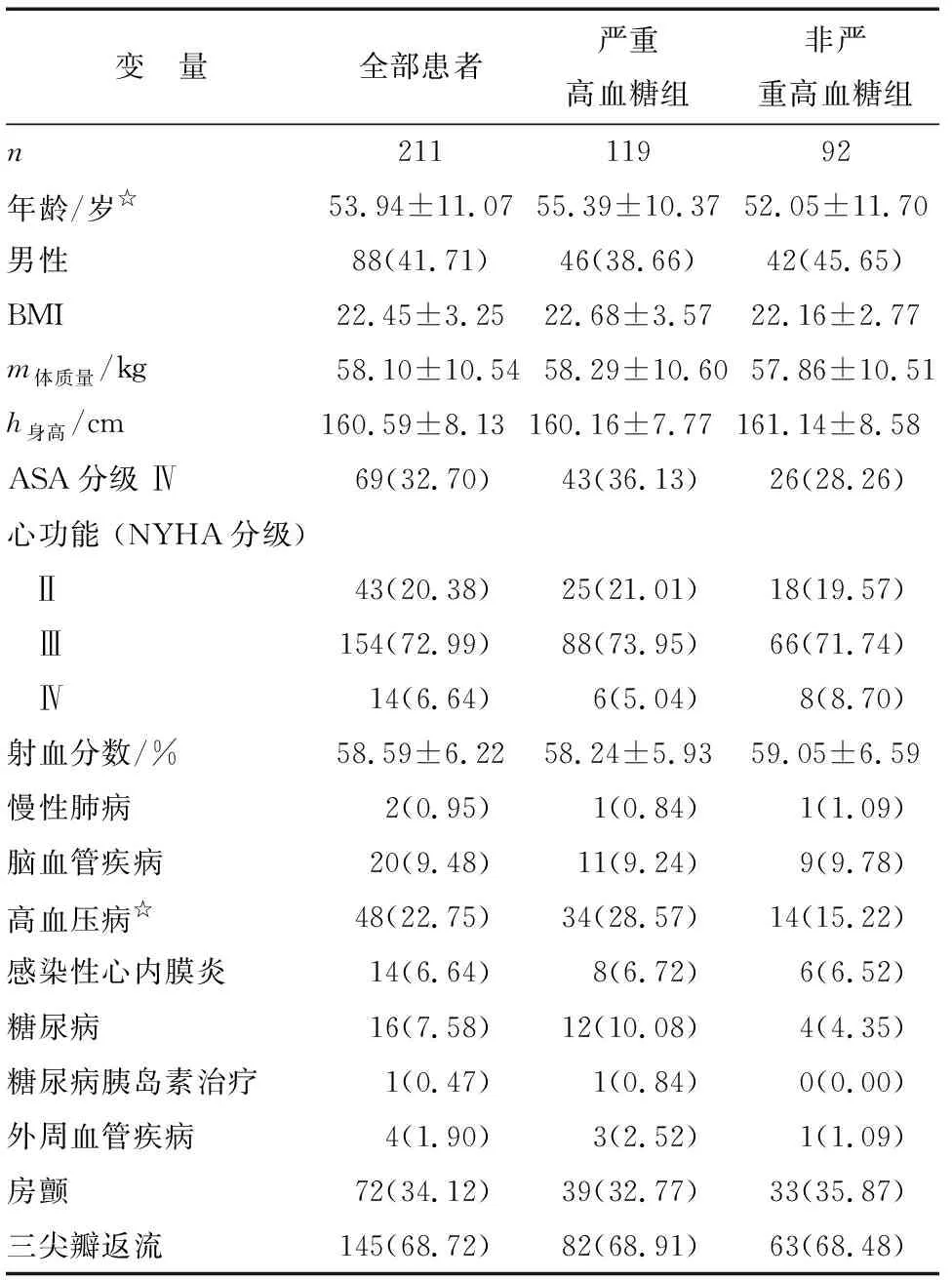
变 量全部患者严重高血糖组非严重高血糖组n21111992年龄/岁☆53.94±11.0755.39±10.3752.05±11.70男性88(41.71)46(38.66)42(45.65)BMI22.45±3.2522.68±3.5722.16±2.77m体质量/kg58.10±10.5458.29±10.6057.86±10.51h身高/cm160.59±8.13160.16±7.77161.14±8.58ASA分级 Ⅳ69(32.70)43(36.13)26(28.26)心功能 (NYHA分级) Ⅱ43(20.38)25(21.01)18(19.57) Ⅲ154(72.99)88(73.95)66(71.74) Ⅳ14(6.64)6(5.04)8(8.70)射血分数/%58.59±6.2258.24±5.9359.05±6.59慢性肺病2(0.95)1(0.84)1(1.09)脑血管疾病20(9.48)11(9.24)9(9.78)高血压病☆48(22.75)34(28.57)14(15.22)感染性心内膜炎14(6.64)8(6.72)6(6.52)糖尿病16(7.58)12(10.08)4(4.35)糖尿病胰岛素治疗1(0.47)1(0.84)0(0.00)外周血管疾病4(1.90)3(2.52)1(1.09)房颤72(34.12)39(32.77)33(35.87)三尖瓣返流145(68.72)82(68.91)63(68.48)
表中除年龄、体质量、身高、射血分数外,其余均为n(%). BMI:体质量指数;ASA:美国麻醉医师协会;NYHA:美国纽约心脏学会. 与非严重高血糖组比较,☆:P<0.05.
2.2术中比较 严重高血糖组比非严重高血糖组手术时间长、较高的pre-CPB和post-CPB血糖,且术中血糖最高值和平均值高,血糖变异系数也更大(P<0.05,表2)。
表2 2组患者术中资料比较
Tab 2 Comparison of intraoperative data between the two groups
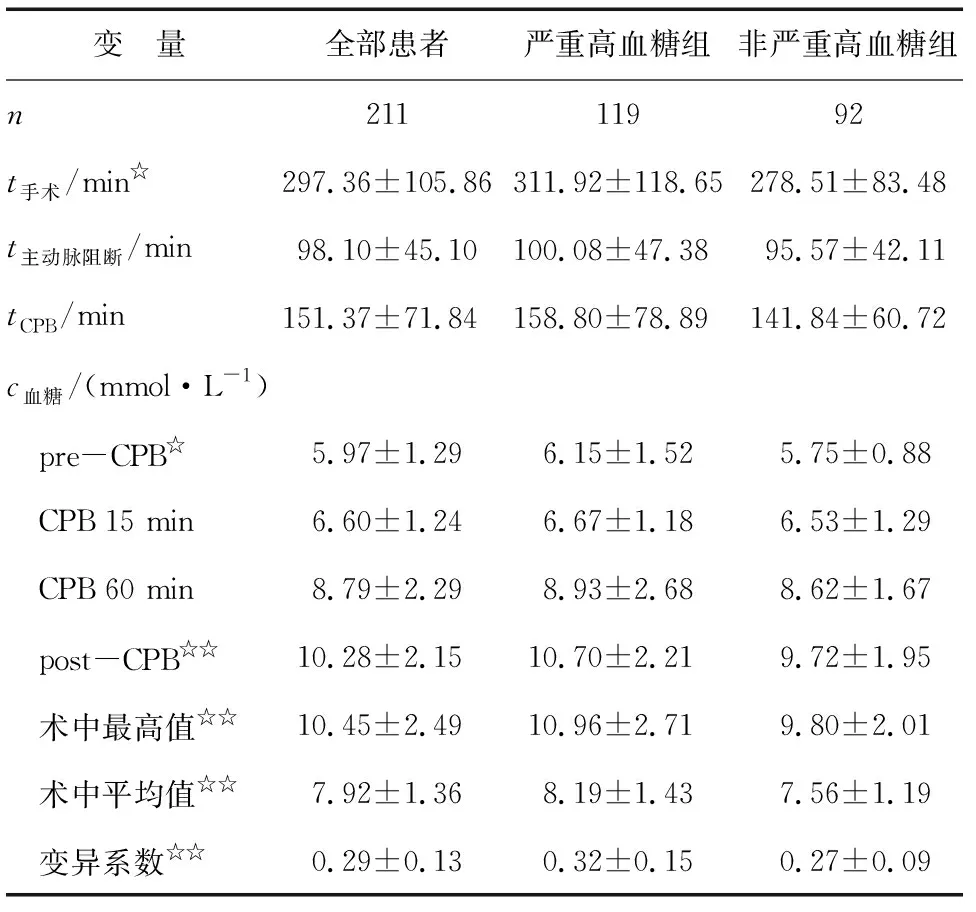
变 量全部患者严重高血糖组非严重高血糖组n21111992t手术/min☆297.36±105.86311.92±118.65278.51±83.48t主动脉阻断/min98.10±45.10100.08±47.3895.57±42.11tCPB/min151.37±71.84158.80±78.89141.84±60.72c血糖/(mmol·L-1) pre-CPB☆5.97±1.296.15±1.525.75±0.88 CPB 15 min6.60±1.246.67±1.186.53±1.29 CPB 60 min8.79±2.298.93±2.688.62±1.67 post-CPB☆☆10.28±2.1510.70±2.219.72±1.95 术中最高值☆☆10.45±2.4910.96±2.719.80±2.01 术中平均值☆☆7.92±1.368.19±1.437.56±1.19 变异系数☆☆0.29±0.130.32±0.150.27±0.09
与非严重高血糖组比较,☆:P<0.05, ☆☆:P<0.01.
2.3术后比较 严重高血糖组肺部感染率高、二次插管率高,机械通气时间、ICU住院时间、住院时间长,术后血糖最高值、术后血糖平均值高,术后血糖变异系数大(P<0.05,表3)。
表3 2组患者术后资料比较
Tab 3 Comparison of postoperative data between the two groups
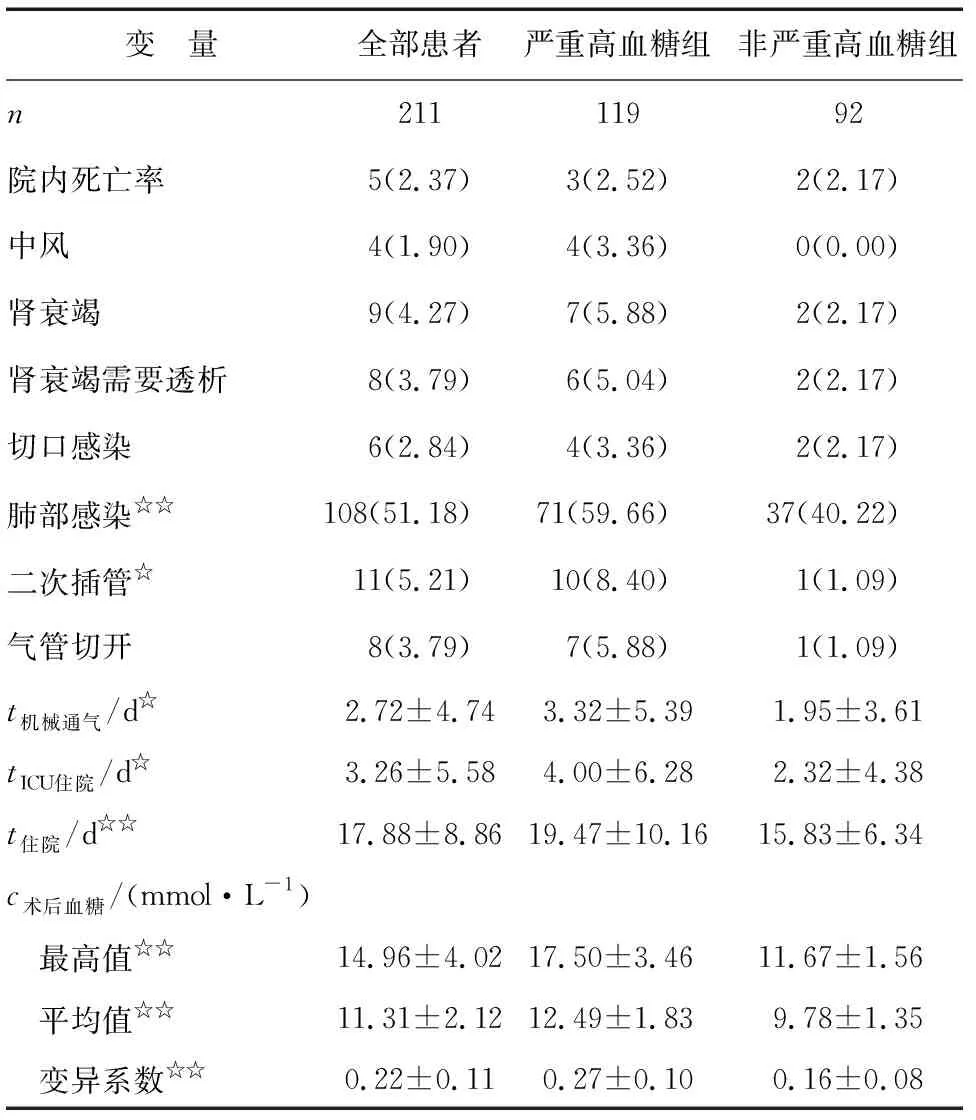
变 量全部患者 严重高血糖组 非严重高血糖组n21111992院内死亡率 5(2.37)3(2.52)2(2.17)中风4(1.90)4(3.36)0(0.00)肾衰竭9(4.27)7(5.88)2(2.17)肾衰竭需要透析8(3.79)6(5.04)2(2.17)切口感染 6(2.84)4(3.36)2(2.17)肺部感染☆☆108(51.18)71(59.66)37(40.22)二次插管☆11(5.21)10(8.40)1(1.09)气管切开 8(3.79)7(5.88)1(1.09)t机械通气/d☆2.72±4.743.32±5.391.95±3.61tICU住院/d☆3.26±5.584.00±6.282.32±4.38t住院/d☆☆17.88±8.8619.47±10.1615.83±6.34c术后血糖/(mmol·L-1) 最高值☆☆14.96±4.0217.50±3.4611.67±1.56 平均值☆☆11.31±2.1212.49±1.839.78±1.35 变异系数☆☆0.22±0.110.27±0.100.16±0.08
表中除机械通气时间、ICU住院时间、住院时间、术后血糖最高值、术后血糖平均值、术后血糖变异系数外,其余均为n(%). 与非严重高血糖组比较,☆:P<0.05, ☆☆:P<0.01.
2.4最高血糖水平汇总 严重高血糖主要发生在CPB结束后至ICU<24 h(图1)。
2.5预后分析 对年龄、性别、BMI、心功能、射血分数、手术时间进行变量的筛选(P<0.05的变量纳入方程),将筛选出的校正因子与血糖变量共同纳入Logistic回归分析或者线性回归,其显示围术期血糖≥13.9 mmol/L为肺部感染的危险因素(表4)。线性回归分析显示机械通气时间、ICU住院时间、住院时间与围术期血糖最大值呈正相关(表5)。
表4 肺部感染与二次插管的Logistic回归分析
Tab 4 Logistic regression analysis of pulmonary infection and secondary intubation
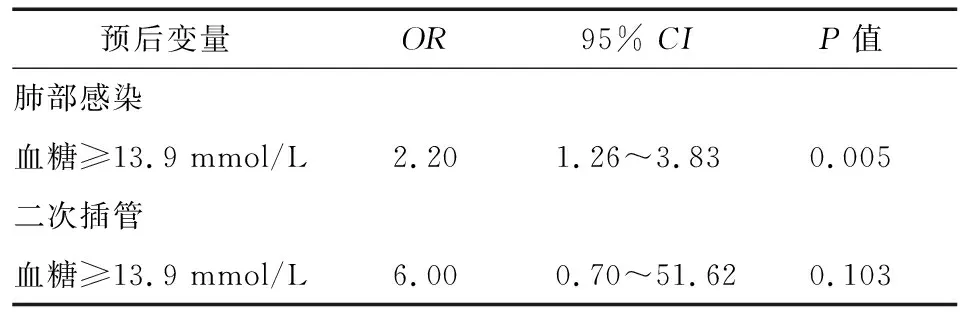
预后变量OR95% CIP值肺部感染血糖≥13.9 mmol/L2.201.26~3.830.005二次插管血糖≥13.9 mmol/L6.000.70~51.620.103
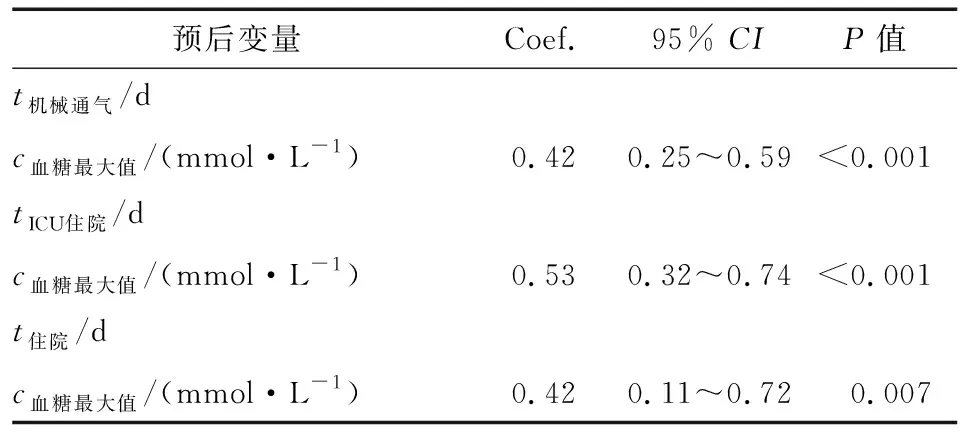
表5 时间结局的线性回归分析
3 讨 论
围术期易出现高血糖,许多观察性和前瞻性随机试验支持了高血糖与术后不良临床结果之间的关联性,但围术期严重高血糖对心脏瓣膜置换术患者预后的影响仍不明了。本研究是一项回顾性研究,探讨了单纯行心脏瓣膜置换术患者围术期严重高血糖与术后并发症之间的关系。
本研究发现,瓣膜置换手术中,年龄较大或者伴随高血压的患者围术期更易出现严重高血糖,这与Moorthy等的研究相似[3]。提示心脏手术围术期严重高血糖的发生原因除了手术的压力和其他围术期事件之外,还包括预先存在的风险因素。以往的经验认为,糖尿病患者的围术期血糖变化范围以及幅度往往较非糖尿病患者大,更有可能造成围术期严重高血糖的发生,但本研究并未发现严重高血糖组中具有更多的糖尿病患者,从而提示围术期严重高血糖的发生可以与糖尿病无直接相关,并且已有研究证实[4]。
目前,已有文献提出血糖水平的高低与心脏术后感染性并发症的发生相关[5-6]。另一项研究也表明,围术期高血糖与住院时间更长,肺部感染率增加相关[7]。本研究发现,心脏瓣膜置换术患者围术期的严重高血糖是肺部感染的危险因素,同时,机械通气时间、ICU住院时间以及住院时间与血糖最大值呈正相关。血糖控制不佳导致感染风险增加的原因之一是高血糖导致白细胞功能障碍。高血糖会使多形核淋巴细胞功能受损,包括吞噬作用减弱,细菌杀灭受损和趋化性受损。高糖环境有利于细菌的生长和降低了清除能力,增加了患者肺部感染的几率,增加了机械通气时间和ICU住院时间。因此,围术期需要防止严重高血糖的发生。
常用的控制围术期血糖的方法是胰岛素治疗。在一项前瞻性随机对照研究中,强化胰岛素治疗可以促进机械通气的脱机和缩短医院和ICU住院时间[8]。但是,强化胰岛素治疗可能出现低血糖风险,导致严重心血管和神经系统后果。有证据表明,在危重病、外科手术和非手术治疗患者进行“严格”的血糖控制会提高相关并发症的发病率和死亡率[9]。本研究所有患者采用常规血糖控制策略,仍有部分心脏瓣膜置换患者围术期血糖出现明显的严重高血糖,并且术后血糖波动远高于术中。表明对于术中和术后的血糖管理可能需要不同的策略,包括不同的血糖目标及安全、有效的血糖管理办法,严密血糖监测,实现血糖平稳控制,避免血糖的大起大落,仍需一系列临床随机对照试验进行研究。
本研究是一项回顾性研究,可能存在选择偏倚;其次,由于血糖检测的限制,仅研究术中及术后24 h的血糖数据。因此,有待进一步分析围术期较长时间的血糖与预后的关系。
笔者认为,心脏瓣膜置换围术期严重高血糖是术后肺部感染的危险因素,控制围术期血糖可以缩短机械通气时间、ICU住院时间和住院时间。关注围术期严重高血糖的管理,更应加强对术后严重高血糖的控制。
