眼底血管荧光造影与光学相干断层扫描在糖尿病性黄斑水肿临床诊断中的应用价值比较▲
2020-05-08罗雪英邓全好梁文章
李 艳 叶 舒 罗雪英 邓全好 梁文章
(广西医科大学第八附属医院暨贵港市人民医院眼科,贵港市 537100,电子邮箱:lmly2002@sohu.com)
随着生活水平的提高,糖尿病发病率不断升高,糖尿病视网膜病变(diabetic retinopathy,DR)的发病率也随之升高,其中糖尿病性黄斑水肿(diabetic macular edema,DME)是引起糖尿病患者视力下降及致盲的主要原因[1]。目前临床上用于检查视网膜病变的方法有裂隙灯下前置镜检查、眼底血管荧光造影(fundus fluorescein angiography,FFA)和光学相干断层扫描成像(optical coherence tomography,OCT)等。本研究比较FFA与OCT在DME中的诊断价值。
1 资料与方法
1.1 临床资料 选取2014年1月至2017年12月在我院眼科门诊诊断为DR Ⅰ~Ⅳ期的60例(109眼)患者作为研究对象。DR分期参照相关标准[2],其中Ⅰ期20眼,Ⅱ期33眼,Ⅲ期30眼,Ⅳ期26眼。患者年龄30~70岁;糖尿病病程6个月至20年;单眼发病5例,双眼发病55例(其中分期为Ⅴ期及以上6眼,予以排除);男性34例(62眼),女性26例 (47眼);矫正视力0.03~1.0。所有患者均排除其他视神经、视网膜、黄斑病变,且屈光间质无明显浑浊。
1.2 检查方法 所有患者均行裸眼视力检查、矫正视力检查、裂隙灯下+90D前置镜散瞳眼底检查、眼底彩色照相、FFA检查、OCT检查。
1.2.1 FFA检查:由已在省级眼科医院完成眼底造影专项进修训练的眼科主治医生采用ToPcon TRC-5ODX型造影仪进行FFA检查。造影剂荧光素钠购自广州白云山制药厂(规格:3 mL/支,国药准字H44023401)。造影前排除造影禁忌证并与患者签署知情同意书。从肘静脉缓慢推注0.8%荧光素钠稀释液(用生理盐水进行稀释)5 mL,观察患者反应2 min,若患者无不适则快速推注3 mL 20%荧光素钠,动态观察视网膜病变,连续拍片,快速推注药物后即拍1张,30 s内每1 s拍1张,30 s到1 min内每5 s拍1张,2 min、5 min、10 min时分别拍摄各个方位的视网膜照片。根据美国DR早期治疗研究小组的标准对黄斑区病变进行分型[3],(1)无渗漏型:整个造影过程未发现黄斑区有荧光素渗漏;(2)局部水肿型:黄斑区可见单个微血管瘤或微血管局部扩张渗漏;(3)弥漫性水肿型:黄斑区广泛荧光素渗漏;(4)囊样水肿型:常与黄斑弥漫性水肿合并存在,造影后期呈花瓣状或蜂窝状改变。
1.2.2 OCT检查:由已在省级眼科医院完成OCT操作进修培训的技师采用德国海德堡光学相干断层扫描仪(型号:1931KT)进行OCT检查。检查前无须散瞳,然后对患者黄斑区进行扫描,扫描方法:以中心凹为中心,在垂直方向自下而上线性扫描,扫描区域6.0 mm×6.0 mm。此外,利用OCT测量黄斑中心凹视网膜厚度,黄斑中心凹厚度正常值是(154±8)μm,大于正常值判定为黄斑中心凹视网膜增厚。采用Yolcu等[4]的分类方法对黄斑部位OCT的改变进行判断:(1)正常;(2)海绵样水肿:表现为中心凹视网膜增厚;(3)黄斑囊样水肿:表现为中心凹视网膜增厚伴外层视网膜反射降低;(4)浆液性脱离:表现为中心凹视网膜增厚伴视网膜脱离边界的中心凹下积液;(5)中心凹浆液性脱离伴玻璃体黄斑部牵拉。
1.3 统计学分析 应用SPSS 18.0软件进行统计分析。计数资料以例数和百分比表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 FFA与OCT对DME的分型结果 109眼中,FFA检查结果显示:无渗漏型43眼,局部水肿型14眼,弥漫性水肿型29眼,囊样水肿型23眼;OCT检查结果显示:正常27眼,海绵样水肿43眼,黄斑囊样水肿30眼,浆液性脱离9眼,无中心凹浆液性脱离伴玻璃体黄斑部牵拉型眼。FFA检查显示无渗漏的DR Ⅰ~Ⅱ期患者,在OCT检查中显示为海绵样水肿。
2.2 FFA与OCT诊断DME结果比较 FFA诊断DME 66眼(60.6%),OCT诊断DME 82眼(75.2%),其中DR Ⅰ~Ⅳ期,OCT的DME检出率分别为35.0%(7/20)、69.7%(23/33)、86.7%(26/30)、100%(26/26),FFA的DME检出率分别为5.0%(1/20)、48.5%(16/33)、76.7%(23/30)、100%(26/26)。DRⅠ期,OCT的DME检出率高于FFA(χ2=3.906,P=0.048);而DR Ⅱ、Ⅲ、Ⅳ期,两种检测方法的DME检出率差异均无统计学意义(χ2=3.071,P=0.080;χ2=1.002,P=0.317;χ2=1.973,P=0.082)。FFA与OCT诊断DME的符合率为85.3%(93/109)。见表1。
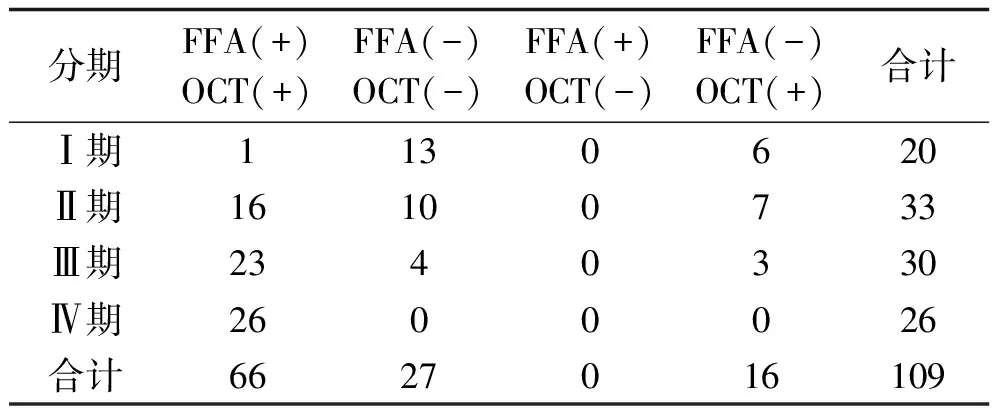
表1 FFA与OCT对DR各期DME诊断结果比较(眼)
3 讨 论
DR是糖尿病极为常见的并发症,而黄斑病变是糖尿病患者致盲的主要原因之一,因此早诊断和早治疗对挽救患者的视力具有重要意义[5]。
FFA可通过血管内荧光素钠的渗漏位置以及渗漏程度来判断DME的情况,同时还可观察黄斑中心周围微血管的缺血情况,对病变部位的血管渗漏精确定位和激光光凝治疗均具有较好的指导作用[6]。DME与视网膜血管堵塞、组织缺氧、代谢紊乱及局部血流灌注异常相关,通过FFA检查可了解微血管的堵塞程度和堵塞位置,以及血管破坏渗漏的位置。但FFA是一种有创检查,有心肝肾功能异常、过敏体质、哮喘等患者不宜进行该项检查。此外,FFA无法观察黄斑区视网膜各层的病变情况,因此不能准确地评价黄斑区视网膜的功能[7]。OCT是继FFA之后的一种新的视网膜成像方法,能够显示视网膜的层次和各层形态,以及视网膜各层次内微小结构的断层图像,并可定量测量黄斑部的视网膜厚度,且其为无创检查,检查方式简便,也无须散瞳,是追踪视力功能恢复疗效的有效方法,越来越受到患者和医生的青睐。但OCT检查不采用造影剂,无法观察视网膜血管屏障的情况,也无法确定微血管渗漏的精确位置,因此不能很好地指导激光治疗[8]。
本研究结果显示,FFA检查显示无渗漏的DR Ⅰ~Ⅱ期患者,在OCT检查中显示为海绵样水肿;DR Ⅰ期OCT的DME检出率高于FFA(P<0.05),而DR Ⅱ、Ⅲ、Ⅳ期,两种检查方法的DME检出率差异均无统计学意义(均P>0.05)。这提示OCT检查可较FFA更早地发现DME,分析其原因可能与DME的形成机制有关:DR早期视网膜血管缺血、缺氧仅引起血-视网膜内屏障通透性增加,造成黄斑区水肿,而血-视网膜外屏障尚完整,FFA检查未显示渗漏。OCT可检测出DME早期视网膜增厚呈海绵样改变,其机制可能为:病变早期黄斑区血-视网膜屏障破坏时,血浆蛋白自脉络膜毛细血管进入视网膜实质层,引起视网膜细胞间隙肿胀扩大,黄斑区视网膜内层肿胀及血管通透性增强后血管液体渗出积聚造成视网膜增厚,形成海绵样DME[9]。DR早期使用OCT检查是监测DME病情发展的主要手段之一,单一使用FFA检测Ⅰ~Ⅱ期DR会出现漏诊。因此,对FFA检查显示正常的DR患者,密切进行OCT动态检测,可及早发现DME,从而及早治疗[10]。
研究发现,临床上联合使用OCT和FFA诊断DME,能扬长避短,发挥各自优势[11],这可能是因为,对DRⅠ~Ⅱ期患者,OCT的DME检出率高,可实现早期诊断、早期治疗DME,但OCT并不能完全替代FFA,特别是对DR Ⅲ期及以上的DME,通过OCT无法了解视网膜血管微循环的破坏程度和渗漏位置,而FFA对DME可做出准确的判断及深入分析。因此,两种方式联合检查对DME患者视力状况的预测、早期诊断,以及选择治疗方案、避免错过最佳治疗时机、评估疗效具有十分重要的意义。但本文并未就OCT联合FFA诊断DME的价值进行分析,今后可开展相关研究以探讨。
综上所述,对于DRⅠ~Ⅱ期患者,OCT的DME检出率更高。但FFA对病变部位的血管渗漏定位准确,临床上联合使用OCT和FFA,有助于对DME做出准确的诊断及追踪观测,达到及早治疗的目的。
