老年骨质疏松性椎体压缩性骨折椎体成形术术后继发骨折的影响因素
2020-04-29陈善堂
陈善堂
(三亚市人民医院,海南 三亚 572000)
随着人口老龄化现象的日趋加重,骨质疏松患病率呈明显上升态势,骨质疏松性椎体压缩性骨折是因骨质疏松引发的一种严重并发症〔1〕。随着微创技术的不断发展,椎体成形术(PVP)成为临床治疗该疾病的常用术式之一,与传统开放性手术相较,PVP具有手术时间较短、创伤较小等优势,且可于局麻状态下进行相关手术操作,避免全麻引发的相关风险,且术后恢复时间短,无需长期卧床,可降低静脉血栓发生风险,但部分患者于PVP术后仍存在继发骨折事件〔2~4〕。本研究探讨老年骨质疏松性椎体压缩性骨折患者PVP术后继发骨折的危险因素。
1 资料与方法
1.1一般资料 回顾性分析2016年10月至2018年11月在三亚市人民医院接受PVP治疗的126例老年骨质疏松性椎体压缩性骨折患者的临床资料,依据其术后邻近椎体有无继发骨折进行分组,分为继发骨折组20例与未继发骨折组106例。继发骨折组男12例,女8例;年龄61~92〔平均(75.63±3.29)〕岁;首发骨折椎体数1~3〔平均(2.03±0.56)〕个。未继发骨折组男65例,女41例;年龄61~91〔平均(75.83±3.18)〕岁;首发骨折椎体数1~3〔平均(2.06±0.51)〕个。两组性别、年龄、首发骨折椎体数比较差异无统计学意义(P>0.05),具有可比性。
1.2入选标准 纳入标准:①局部压痛、腰背痛症状同影像学结果一致者;②临床资料及影像学资料均完整者;③美国麻醉医师协会(ASA)分级为Ⅰ或Ⅱ级者。排除标准:①因肿瘤、感染等引发的病理性骨折者;②凝血功能障碍者;③术前存在脊髓受压或根性症状者;④严重器官衰竭者;⑤合并严重感染性疾病者;⑥既往存在脊柱手术史者;⑦表达障碍或精神疾病者;⑧存在激素应用史者;⑨先天性心脏病者;⑩过敏体质者。
1.3方法 ①PVP操作步骤如下:患者取仰卧位,常规接受消毒与铺巾,术中给予3 L/min低流量氧气吸入,给予心电监护,实时监测血氧饱和度、血压等指标。经1%利多卡因(天津药业焦作有限公司,国药准字H20045250)对患者目标椎弓根给予局部麻醉,依据手术需求注入椎弓根骨水泥,经C型臂X线机透视下置入一根穿刺针(13号),使其达至椎体前1/3~1/4处,依据骨折压缩程度、椎体体积大小、渗漏情况等决定骨水泥注入量。术后卧床4 h后,可佩戴腰围进行下床活动,期间应接受抗骨质疏松治疗,即口服阿仑膦酸钠(成都天台山制药有限公司,国药准字H20093091),70 mg/次,1次/w,口服阿法骨化醇(广州星群药业股份有限公司,国药准字H20020501),0.5 μg/次,1次/d。术后3个月内需每月门诊随访1次,随后每6个月随访1次,拍摄脊柱正位片,必要时需接受磁共振检查。②所有入选者需接受X线摄片,矢状位垂直轴(SVA):机体颈7椎体垂线同其骶1椎体后上缘间的水平距离,如果为正代偿状态,则SVA线在S1前方,为正值,如果为负代偿状态,为负值;骨盆投射角(PI):机体骶骨上终板中点同其双侧股骨头中心连线之中点所连直线和骶骨终板垂线产生的夹角。③记录两组性别、年龄、体重指数(BMI)、原发节段(T4~T6、T7~T8、T9~T11、T12~L1、L2~L5)、骨水泥弥散方式(团块、分散)、有无椎体裂隙征、有无抗骨质疏松、有无骨水泥渗漏。其中BMI≤18.4 kg/m2为偏瘦,18.5~23.9 kg/m2为正常,24.0~27.9 kg/m2为过重,≥28.0 kg/m2为肥胖;椎体裂隙征于CT、X线上为横断面低密度影(不规则),同时椎体内骨折断端表现为骨硬化征。随后经GE(美国)公司提供的双能X线骨密度仪测量骨密度(BMD)值,取仰卧位,测定L1~L4 BMD值,判断其骨量的标准为T评分。
1.4统计学方法 采用SPSS24.0软件进行t、χ2检验及多因素Logistic回归分析。
2 结 果
2.1两组骨折情况比较 继发骨折组SVA -32.83~43.44 mm、43.45~48.79 mm、PI 50.09~55.40°占比均明显低于未继发骨折组,继发骨折组SVA 48.80~55.86 mm、55.87~57.82 mm占比、PI 55.41~61.56°、61.57~88.45°占比均明显高于未继发骨折组,差异有统计学意义(P<0.05)。见表1。
2.2两组一般资料比较 两组年龄、原发节段、骨水泥弥散方式、椎体裂隙征、抗骨质疏松治疗、BMD比较差异无统计学意义(P>0.05);继发骨折组BMI(≥28.0 kg/m2)、骨水泥渗漏占比均明显高于未继发骨折组,差异有统计学意义(P<0.05)。见表2。

表1 两组骨折情况比较〔n(%)〕
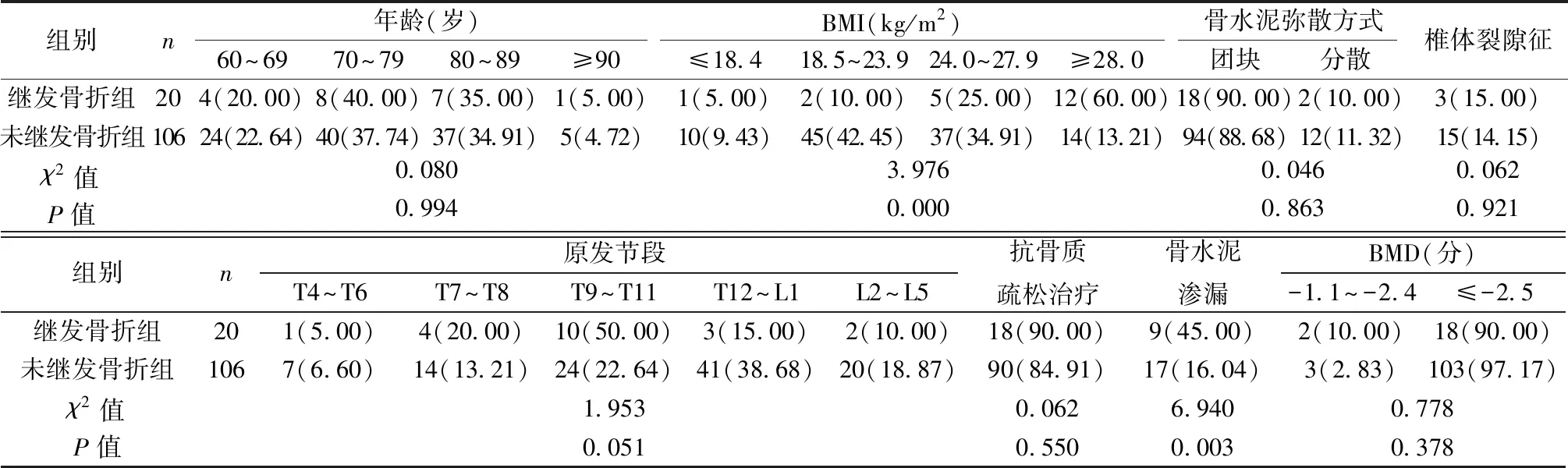
表2 两组一般资料对比〔n(%)〕
2.3多因素分析 经Logistic回归分析发现,SVA 48.80~57.82 mm、PI 55.41~88.45°、61.57~88.45°、BMI ≥28.0 kg/m2、骨水泥渗漏为导致老年骨质疏松性椎体压缩性骨折PVP术后继发骨折的独立危险因素(OR>1,P<0.05)。见表3。
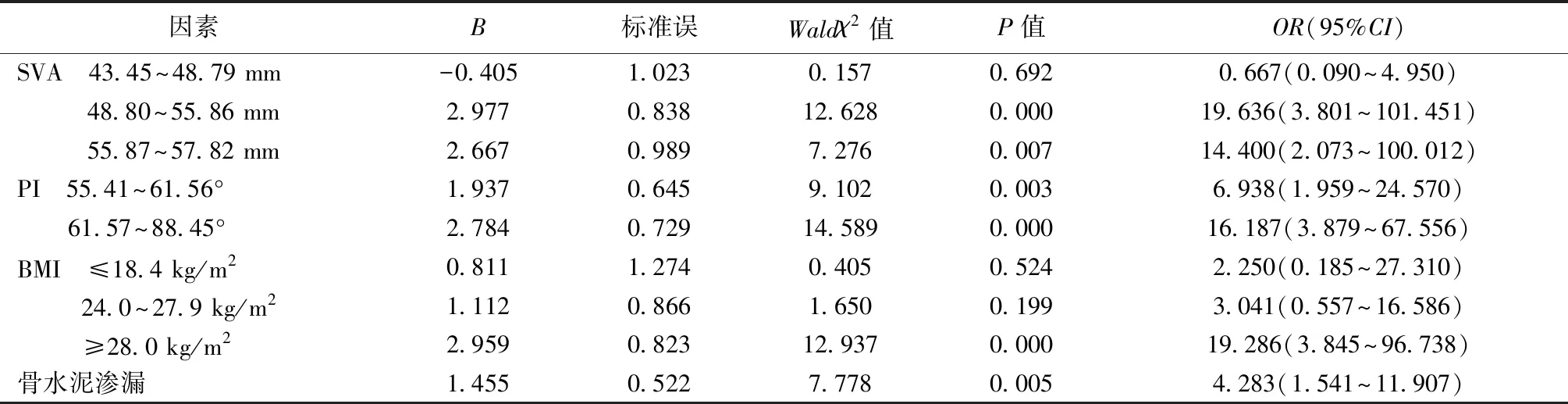
表3 老年骨质疏松性椎体压缩性骨折PVP术后继发骨折的多因素分析
3 讨 论
骨质疏松性椎体压缩性骨折为骨科发病率较高的疾病之一,其发生原因与老年群体骨脆性增加、骨强度下降、骨量降低等存在一定关联,可出现背部肌肉痉挛、后凸畸形、腰背痛等临床表现,具有一定致残率及致死率,对患者日常生活功能及生活质量产生严重影响〔5,6〕。PVP为临床治疗该疾病的常见手段之一,可有效缓解疼痛,提高生活质量,但长期随访发现,其术后存在邻近椎体继发骨折的风险〔7〕。
继发骨折依据其发生节段可分为跳跃性椎体骨折、邻近节段骨折、伤椎再骨折,有研究认为,骨水泥弥散方式、有无椎体裂隙征、BMD等为导致患者PVP术后继发骨折的相关因素〔8〕。有文献指出,SVA线位于机体骶骨后方属于较为理想的一种平衡状态,若处于髋轴前方则属于严重失代偿〔9〕。SVA线距离越大,脊柱力线前移越明显,进行性后凸,身体重心将出现前移现象,促使负荷通过椎体前方进行传导,而于椎体处产生异常压力,继发骨折〔10〕。PI异常同样与PVP术后继发骨折存在一定关联,其决定了股骨头与骶骨平台的相对位置。有研究指出,当PI为55.4~61.56°时,继发骨折风险将增加4.76倍,当PI为61.56~88.45°时继发骨折风险将增加89.94倍〔11〕。因此,应积极控制胸背后凸畸形,尽可能维持脊柱矢状位处于平衡状态。BMI为既往研究中较少提及的一个危险因素,由于PVP术后矫正程度有限,骨质疏松椎体承受应力改变能力下降,躯体中心前移致使脊柱力线前移,患者BMI增加,将增加继发骨折风险〔12〕。因此,术后应合理控制体重增长幅度,科学运动。有文献指出,骨水泥渗漏属于PVP术后常见并发症之一,其渗漏率约为41.00%,且可分为硬膜外渗漏、脊柱旁渗漏、椎间盘渗漏等,现已受到诸多学者的高度关注〔13〕。PVP术后,若骨水泥渗漏至椎间盘处,可促使相邻椎体间的局部应力增加,促使相隔椎体受力随之降低,出现继发骨折风险,相邻椎体骨折概率高达44.00%,若骨水泥未出现渗漏现象,或仅渗漏至骨小梁范围内,其继发骨折风险将降低至7.00%〔14,15〕。骨水泥渗漏至椎间盘导致PVP术后继发骨折的发生机制尚未清楚,可能与其加速患者椎间盘突出,促使力学分布不均,针对应力产生的缓冲作用降低等原因有关〔16〕。此外,有研究指出,患者骨质疏松越严重,其术后继发骨折的风险系数越高〔17〕。若其术后未长期规律性接受抗骨质疏松治疗,随着病情的不断进展极易出现再骨折现象。本研究结果显示,两组BMD无明显差异,可能与围术期健康宣教、纳入样本数较少等存在一定关联。但对于该疾病患者而言,需在术后接受抗骨质疏松治疗的同时定期给予随访,监督其服药,以警惕骨折再发,尽可能控制骨量丢失,增加骨密度〔18〕。
综上所述,SVA、PI、BMI、骨水泥渗漏均为导致老年骨质疏松性椎体压缩性骨折患者PVP术后继发骨折的相关因素,临床应积极采取对应干预措施,以帮助患者减少预后风险。
