白细胞介素27在结核性胸腔积液和恶性胸腔积液鉴别诊断中的价值
2020-04-28黄忠银杜娟翟侃王臻施焕中
黄忠银 杜娟 翟侃 王臻 施焕中
首都医科大学附属北京朝阳医院呼吸与危重症医学科100020
在临床中,胸腔积液是常见的疾病,其常见病因包括癌症、肺部感染、器官功能障碍等。根据Light标准,胸腔积液分为渗出性和漏出性[1]。渗出性胸腔积液主要包括结核性胸腔积液(tuberculous pleural effusion,TPE)和恶性胸腔积液(malignant pleural effusion,MPE)。TPE多见于青壮年,常伴结核中毒症状,积液以淋巴细胞为主,腺苷脱氨酶(adenosine deaminase,ADA)增高;MPE多见于中老年人,有胸痛、咳血丝痰、消瘦等症状,积液多呈血性,癌胚抗原(carcinoembryonic antigen,CEA)或其他肿瘤标志物升高。同时TPE和MPE的治疗和预后完全不同,TPE主要表现为急性期起病、结核全身中毒症状和胸腔积液所致的局部症状[2],2~4个月可自行缓解,但65%患者自发缓解后可再次出现结核感染[3],抗结核治疗可有效治疗TPE,总体预后较好。MPE的出现提示原位肿瘤或肿瘤转移[4],目前缺乏有效的治疗手段,现阶段治疗目标仍是缓解症状,出现则预后较差[5]。临床上对TPE的诊断主要依靠胸腔积液常规、生化、细菌培养及胸膜活检等,其中胸腔积液涂片查到结核杆菌的阳性率不到10%,培养阳性率为15%~30%[6-9],诊断MPE仍是以穿刺获得病理为主[10]。已有大量研究评价包括ADA和干扰素γ(interferon-γ,IFN-γ)、IL-22、IL-33、人干扰素诱导蛋白-10在内的几种可溶性生物标志物对于TPE的诊断效能[11-15]。Zhai等[16]发现诊断MPE,CEA比CA125、CA153、CA199更可靠,但其灵敏度较低,不足以作为诊断依据。可见,找到具有高敏感度和特异度的新标记物对于鉴别诊断TPE和MPE非常需要。
IL-27是近年来发现的IL-12家族的新成员。IL-27由两个亚基组成,EBI3和p28蛋白,由抗原呈递细胞分泌,诱导幼稚CD4+T细胞的增殖和分化[17]。2012年Yang等[18]报道TPE患者胸水中IL-27水平显著升高,进一步的研究表明,IL-27的诊断效率优于ADA,与IFN-γ相当,具有极高的敏感度(93%)和特异度(99%)[19]。该研究结果在TPE的诊断指南中得到肯定,建议低、中、高发病率地区使用IL-27作为TPE的排除诊断,在TPE极高发病率地区可作为诊断标准[20]。本研究旨在探讨胸腔积液中IL-27的浓度、胸腔积液与血浆IL-27浓度的差值和比值对于鉴别诊断TPE与MPE的诊断价值。
1 对象与方法
1.1 研究对象 本研究纳入首都医科大学附属北京朝阳医院呼吸与危重症医学科诊断为TPE或MPE并符合纳入标准的患者。收取胸腔积液及血液标本前已告知患者并签署知情同意书。本实验已得到首都医科大学附属北京朝阳医院伦理委员会批准(2014-科-134)。
1.1.1 纳入标准 TPE纳入标准至少具备下列4项中的一项:(1)胸膜活检组织见干酪样肉芽肿;(2)胸腔积液或胸膜活检组织萋-尼染色或结核菌培养阳性;(3)病理见干酪样肉芽肿且痰抗酸杆菌染色和/或结核菌素试验阳性;(4)临床资料、胸腔积液检查结果高度怀疑结核性,抗结核治疗有效。MPE纳入标准至少具备下列2项中的一项:(1)胸腔积液细胞沉渣中找到肿瘤细胞;(2)胸膜活检组织中观察到恶性肿瘤的病理变化。
1.1.2 排除标准 (1)纳入前经抗结核或抗肿瘤治疗;(2)存在免疫抑制状态;(3)3个月内曾进行过胸腔侵入性操作或曾有胸部创伤;(4)不能确定诊断,以及脓胸、肺炎旁积液和漏出液;(5)肺外肿瘤转移。
1.2 记录临床资料 收集以下数据:(1)基本临床特征,性别、年龄;(2)胸腔积液中生化结果,总蛋白量、乳酸脱氢酶(lactate dehydrogenase,LDH)和ADA;(3)胸腔积液中细胞学结果,总细胞计数、白细胞数量、单个核细胞百分比和多个核细胞百分比;(4)MPE患者的病理结果。
1.3 样本收集与处理 在患者接受治疗前,用EDTA抗凝管收集胸腔积液和血液样品各5 ml,将样品快速转移至实验室。将胸腔积液和血液样品以离心半径16 cm,1 500 r/min离心10 min,留取上清于-80℃低温储存,使用酶联免疫吸附试验试剂盒(美国eBioscience公司)检测胸腔积液和血浆中的IL-27浓度。
1.4 统计学分析 采用SPSS 24和MedCalc 15.2.2统计学软件对数据进行分析,正态分布计量资料用表示,使用t检验进行组间比较;非正态分布计量资料用M(QR)表示,使用Mann-WhitneyU检验进行组间比较;计数资料用频数或百分比(%)表示,使用χ2检验进行组间比较。根据受试者工作特征(receiver operating characteristic,ROC)曲线,计算相应敏感度、特异度、阳性似然比、阴性似然比、阳性预测值、阴性预测值及鉴别TPE与MPE的最佳临界值,分析胸腔积液中IL-27浓度、胸腔积液与血浆IL-27浓度的差值和比值的诊断价值,Z检验使用Hanley&Mc Neil方法比较ROC曲线下面积(area under curve,AUC),P<0.05为差异有统计学意义。
2 结果
2.1 临床资料比较 2015年1月至2018年6月,本研究共纳入143例胸腔积液患者。共78例患者被诊断为TPE,65例患者诊断为MPE,肿瘤病理类型包括肺腺癌53例,肺鳞癌4例,小细胞肺癌2例,恶性间皮瘤6例。表1列出了患者的临床特征。2组的年龄和胸腔积液中ADA浓度、细胞总数、单个核细胞及多个核细胞比例差异有统计学意义(t=18.32,Z=-9.53、-4.40、-5.79、-5.79,P值均<0.001);性别、胸腔积液中总蛋白、葡萄糖、LDH、白细胞差异无统计学意义。
2.2 IL-27浓度 2组胸腔积液和血浆中的IL-27浓度在表2中描述。结果显示,TPE组和MPE组均有IL-27分泌。TPE组中胸腔积液IL-27浓度为(859.01±274.84)ng/L,显著高于相应血浆浓度(395.18±158.56)ng/L(t=9.84,P<0.001)。MPE组中胸腔积液IL-27浓度是(341.59±116.42)ng/L,与相应血浆浓度(363.99±84.42)ng/L相近(t=1.81,P>0.05)。TPE组中胸腔积液IL-27浓度明显高于MPE组(t=19.01,P<0.001,图1),但TPE组的血浆IL-27浓度与MPE组比较差异无统计学意义(t=1.18,P>0.05)。如图2、3所示,对于胸腔积液与血浆中IL-27浓度的差值及比值,TPE组与MPE组差异有统计学意义(t=17.09、35.88,P值均<0.001)。
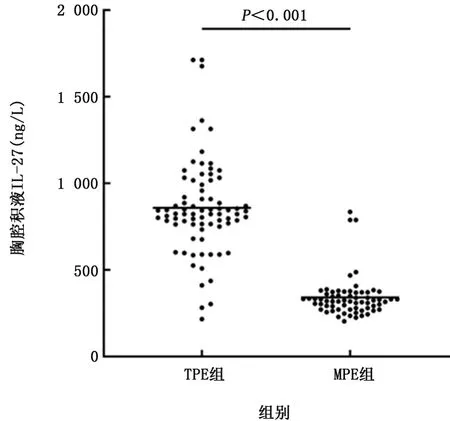
图1 胸腔积液IL-27浓度在TPE组和MPE组间的比较
2.3 IL-27的诊断价值 在该研究中我们使用ROC曲线分析评估IL-27诊断准确性,具体结果显示在表3中,ROC曲线显示在图4~6中。如表3所示,胸腔积液的IL-27浓度的诊断界值为499.71 ng/L,AUC为0.952(95%CI:0.913~0.991),敏感度、特异度、阳性似然比、阴性似然比、阳性预测值、阴性预测值分别为93.6%、95.4%、20.3、0.1、96.0%、92.5%。胸腔积液与血浆IL-27浓度差值的诊断界值为87.87 ng/L,AUC为0.932(95%CI:0.887~0.978),敏感度、特异度、阳性似然比、阴性似然比、阳性预测值、阴性预测值分别为89.7%、92.3%、11.7、0.1、93.3%、88.2%。胸腔积液与血浆IL-27浓度比值的诊断界值为1.22,AUC为0.924(95%CI:0.875~0.973),敏感度、特异度、阳性似然比、阴性似然比、阳性预测值、阴性预测值分 别 为89.7%、90.8%、9.7、0.1、92.1%、88.0%。胸腔积液IL-27浓度的AUC、敏感度和特异度均高于胸腔积液与血浆IL-27浓度差值和比值,并且Z检验显示胸腔积液IL-27浓度的诊断价值和胸腔积液与血浆IL-27浓度差值及比值的诊断价值差异无统计学意义,AUC的差分别为0.020(95%CI:-0.008~0.048;Z=1.38,P=0.169)和0.028(95%CI:-0.002~0.058;Z=1.82,P=0.245)。胸腔积液与血浆IL-27浓度差值和比值的诊断价值差异无统计学意义,两者AUC之 间 的 差 为0.008(95%CI:0.002~0.015;Z=2.39,P=0.168)。
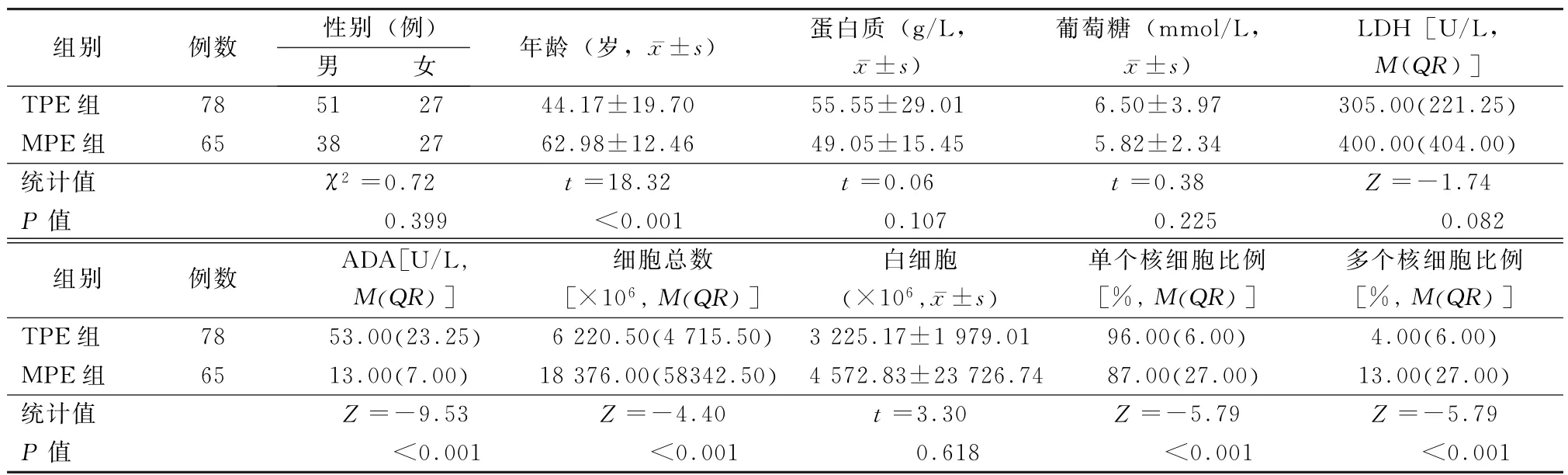
表1 患者的人口构成及胸腔积液的细胞学及生物化学特征
表2 胸腔积液IL-27浓度、血浆IL-27浓度、胸腔积液与血浆IL-27浓度差值和比值水平()
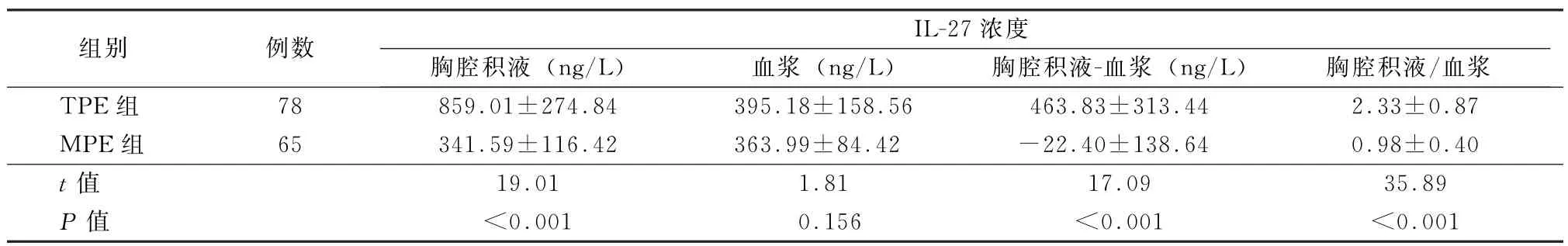
表2 胸腔积液IL-27浓度、血浆IL-27浓度、胸腔积液与血浆IL-27浓度差值和比值水平()
注:TPE为结核性胸腔积液;MPE为恶性胸腔积液
组别 例数IL-27浓度胸腔积液(ng/L) 血浆(ng/L) 胸腔积液-血浆(ng/L) 胸腔积液/血浆TPE组 78 859.01±274.84 395.18±158.56 463.83±313.44 2.33±0.87 MPE组 65 341.59±116.42 363.99±84.42 -22.40±138.64 0.98±0.40 t值 19.01 1.81 17.09 35.89 P值 <0.001 0.156 <0.001 <0.001
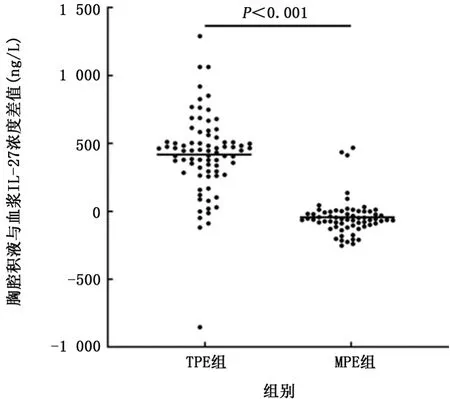
图2 胸腔积液与血浆IL-27浓度差值在TPE组和MPE组间的比较
3 讨论
在世界范围内,结核病是十大死亡原因之一,也是感染性疾病死亡人数最多的疾病,每年仍有数以百万计的人感染该疾病。所有结核病感染者中,中国占9%,由此可见,我国的结核感染情况不容乐观[21]。胸腔积液可发生于原发肺结核,尤其在儿童和成人感染结核3~6个月后较易出现。但发展中国家,TPE的发病以老年人为主,提示TPE与结核的复发相关。在爱丁堡的一项研究中显示,48%的患者为确诊结核复发或可疑结核复发引起的胸腔积液,年龄范围为48.9~51.0岁,提示TPE是一种肺外结核复发引起的疾病[22]。但旧金山的一项研究发现,TPE集群率较高(35%),是肺结核的2倍,其他肺外结核的3倍,提示TPE是近期感染的早期表现[23]。
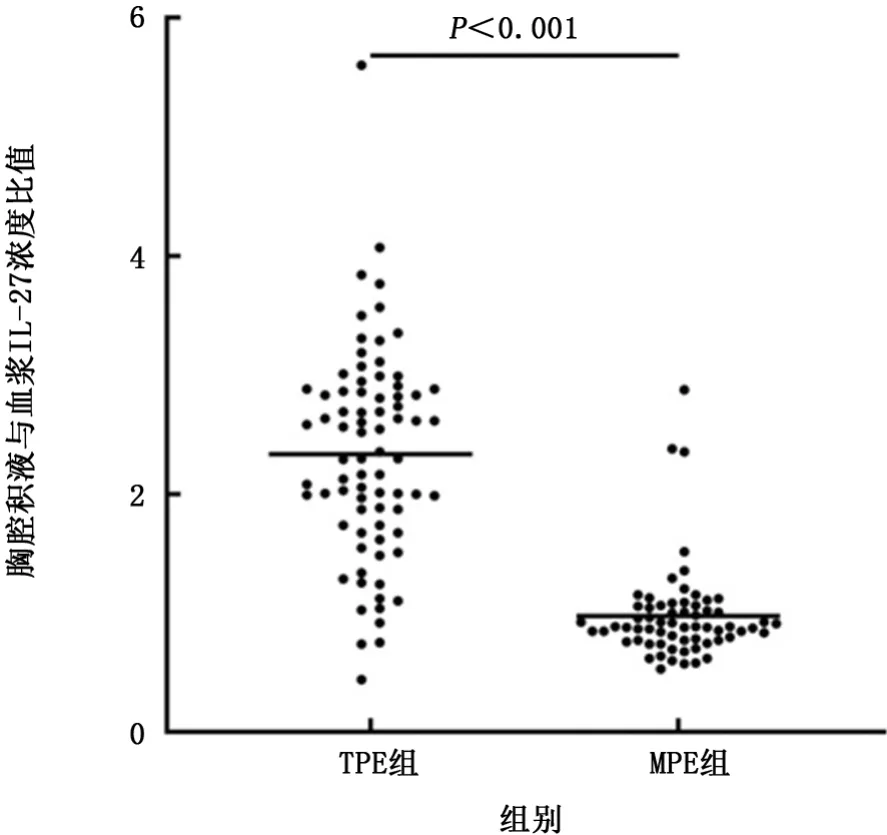
图3 胸腔积液与血浆IL-27浓度比值在TPE组和MPE组间的比较
TPE被认为是胸膜下干酪样结核灶破裂释放进入胸膜腔。Leibowitz等[24]将结核菌素注射入猪的胸腔,24 h后猪的胸腔产生大量胸腔积液,多核淋巴细胞最先出现。加入抗淋巴细胞血浆后,该反应被抑制,需较长的时间才可恢复,恢复时伴有皮肤结核菌素试验阳性。此外胸腔积液的镜检和培养结果常为阴性,提示TPE不是结核杆菌直接引起的感染性炎症,而是由结核杆菌抗原引起一种迟发型超敏反应。
TPE的细菌负荷量极低,通过痰或者胸腔积液发现结核杆菌诊断TPE较困难,胸腔积液涂片阳性率仅为5%,胸膜液培养不仅耗时数周,敏感性较低,胸腔积液病原学检查阳性率仅为17.3%[7]。当一般检查无法明确诊断时,需行胸膜活检来明确诊断。胸腔镜的诊断效能虽高,但作为一项有创伤的侵入性检查,不易推行。此时需要简单易行、诊断效能高的方法替代。因此大量研究致力于寻找生物标记物用于鉴别诊断,临床常用的包括ADA[25]、IFN-γ释放试验等[26],但目前发现诊断效能最高的是检测胸腔积液中IL-27的浓度。
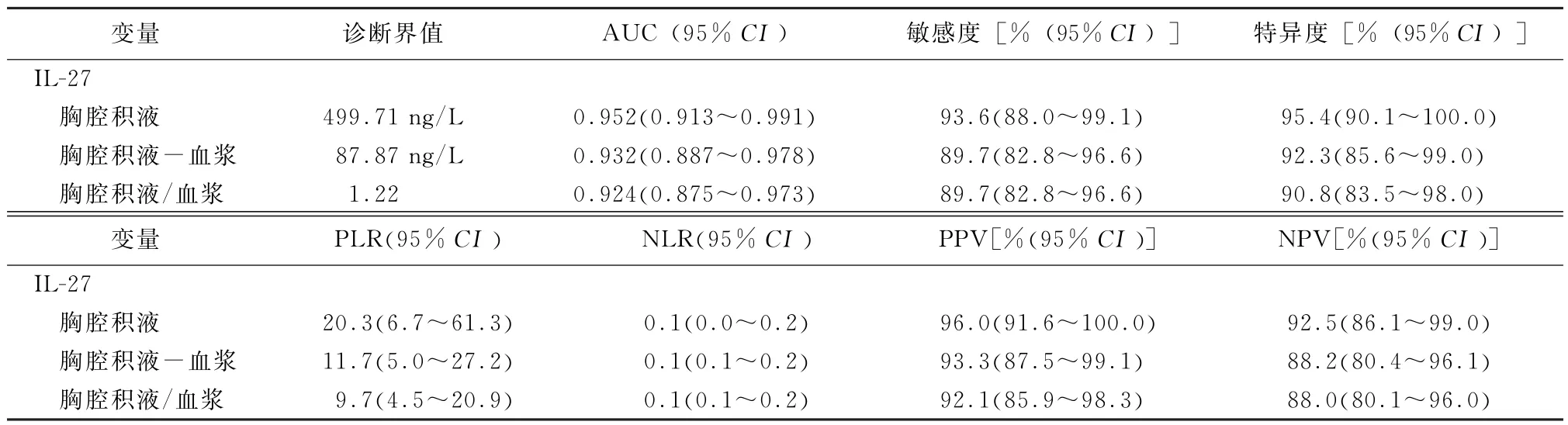
表3 胸腔积液IL-27浓度、胸腔积液与血浆IL-27浓度差值和比值鉴别TPE和MPE的诊断参数
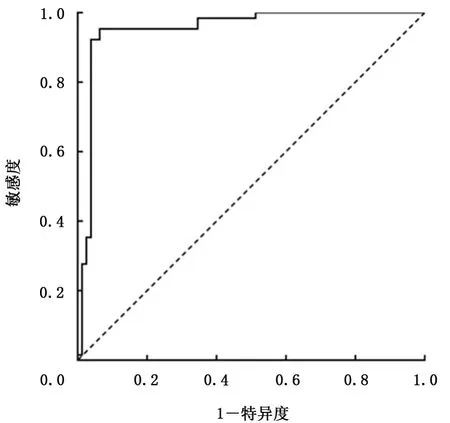
图4 胸腔积液IL-27浓度诊断TPE的ROC曲线
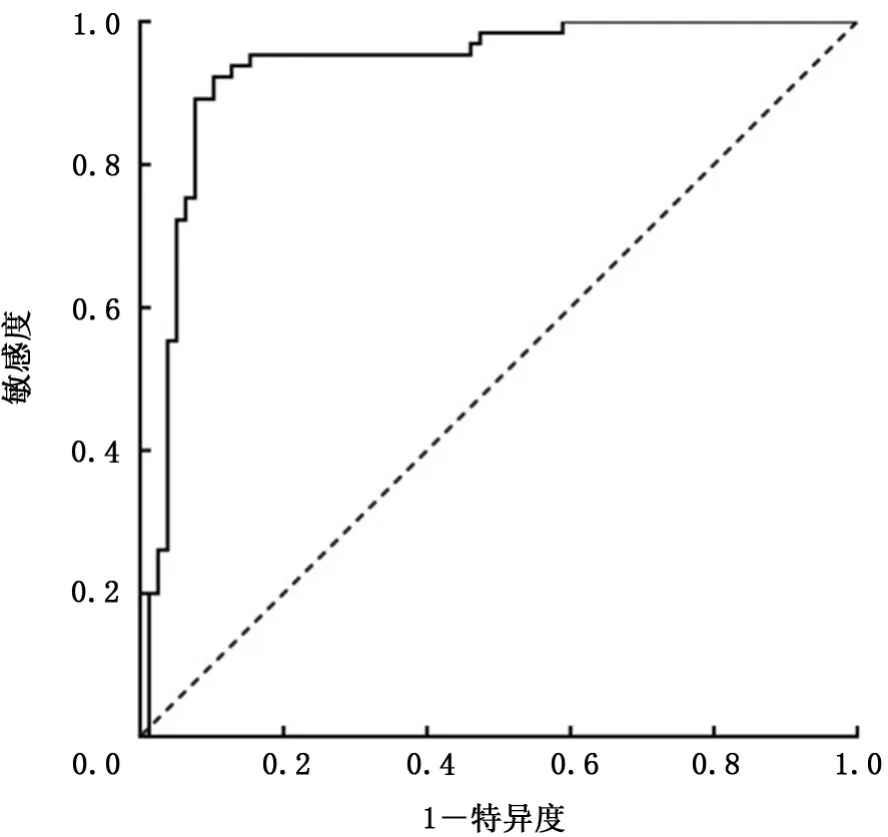
图5 胸腔积液与血浆IL-27浓度差值诊断TPE的ROC曲线
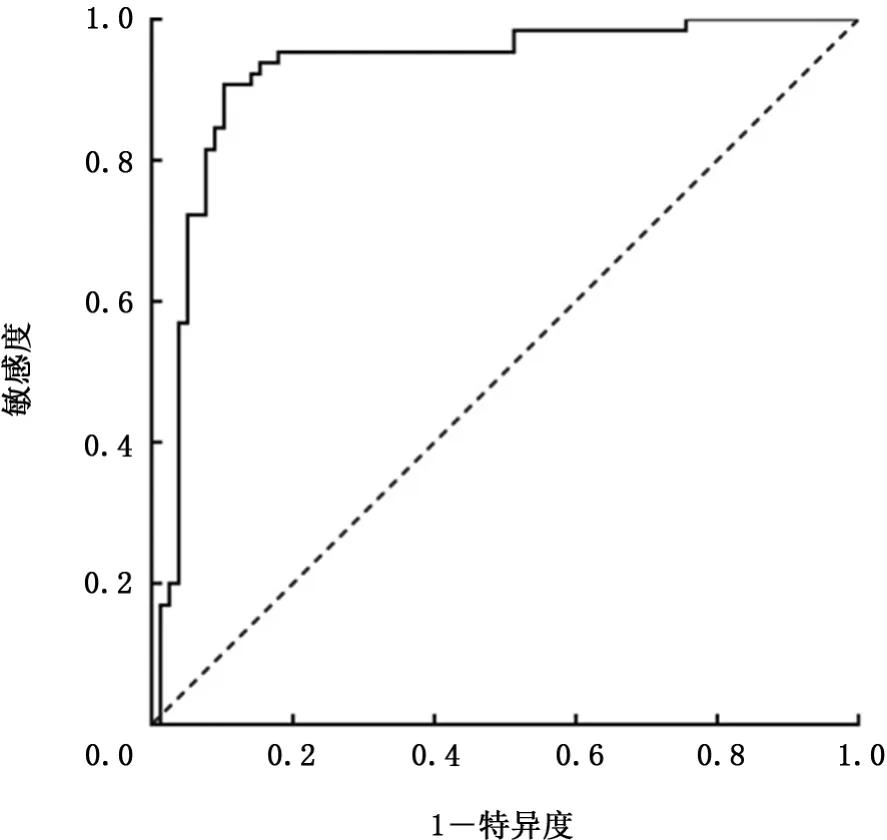
图6 胸腔积液与血浆IL-27浓度比值诊断TPE的ROC曲线
似然比检验是反映真实性的指标,可以同时反映敏感度和特异度的复合指标,当阳性似然比>10或阴性似然比<0.1,诊断或排除某种疾病的可能性就显著增加。胸腔积液IL-27浓度阳性似然比为20.3,若胸腔积液中IL-27浓度大于诊断界值499.71 ng/L,则结果为真阳性概率是假阳性的20.3(95%CI:6.7~61.3)倍,临床表现考虑为TPE且无其他恶性肿瘤证据患者,该检查可作为使用抗结核药物的依据。胸腔积液IL-27的阴性似然比为0.1,提示假阴性率为0.1(95%CI:0.03~0.2),若胸腔积液IL-27浓度小于499.71 ng/L,可排除TPE。结核和恶性肿瘤是最常引起胸腔积液的病因,胸腔积液IL-27浓度低于诊断界值可排除TPE,成为间接支持MPE的证据,故在胸腔积液IL-27小于诊断TPE的诊断界值时,应继续完善胸膜、肺组织或淋巴结的活检。
综上所述,本研究中检测了血浆中IL-27的浓度,发现TPE和MPE间血浆中IL-27浓度差异无统计学意义,进一步比较胸腔积液与血浆IL-27浓度差值和比值的诊断参数,发现并不能提高IL-27的诊断效能,因此检测血浆中IL-27浓度并不是必要的,本研究结果显示,胸腔积液中IL-27浓度拥有敏感鉴别TPE和MPE的能力,AUC为0.952,敏感度为93.6%,特异度为95.4%。由此可见,胸腔积液中IL-27浓度是鉴别诊断TPE和MPE非常敏感的指标。
本研究病例中引起MPE的均为肺部原发肿瘤,排除了肺外肿瘤转移引起的MPE,导致结论适应范围有限;其次,本研究样本量少,仍需加大样本量进一步验证和评价IL-27的诊断价值。
利益冲突所有作者均声明不存在利益冲突
