规律产前检查子痫前期患者的早期临床发病特点分析
2020-04-27孙嘉璐
孙嘉璐
(抚顺市望花区健康发展综合服务中心,辽宁 抚顺 113000)
临床研究可以发现,三级医院在接受规律产前检查,能够有效的延缓子痫前期诊断的时间,可以缓解重症情况的发生,特别是对于存在有子痫前期发病风险因素的产妇。而且研究发现,发病之前存在提示发生子痫前期预警风险的信息[1]。本研究主要分析规律产前检查对于子痫前期患者早期临床发病特点的相关情况研究,并将主要研究情况进行如下的报道。
1 资料与方法
1.1 一般资料:本研究的所有研究对象均为本区建卡并系统管理定期随访的孕妇,选择在2013年8月到2018年6月期间接受规律性产前检查和整治的50例子痫前期患者的临床病例资料。本研究50例子痫前期患者当中单胎46例,多胎4例。对于产妇的年龄进行分析,最大年龄为38岁,最小年龄为21岁,平均年龄为(28.4±5.4)岁。本研究50例研究对象当中,初产妇38例,经产妇12例。存在有重度子痫前期的44例,轻度子痫前期的6例,同时本研究接受强化产前检查的38例,常规进行产前检查的12例。本研究所所有研究对象均在知情同意书上签字,并且符合本院伦理委员会的相关标准。
1.2 方法:对于子痫前期的诊断标准,参考第23版的《威廉姆斯产科学》来进行相关的标准判别,在妊娠妇女妊娠20周后,首次血压测量,血压水平超过140/90 mm Hg,检验尿蛋白定量超过300 mg,检验尿蛋白/肌酐比超过0.3,或者随机尿蛋白超过300 mg/L[试纸(+)]为轻度子痫前期。重度子痫前期治子痫前期患者符合如下条件一条或一条以上:①存在中枢神经系统异常;②存在头晕、头痛和视力模糊情况;③存在上腹部不适,或者存在右上腹部持续性疼痛;④存在血清转氨酶升高;⑤收缩压超过160 mm Hg,舒张压超过110 mm Hg;⑥血小板不足100×109/L,尿蛋白定性超过(++)或者24 h尿蛋白定量超过2.0 g,24 h尿量不超过500 mL;⑦血管内溶血;⑧肺水肿、脑血管意外、凝血功能障碍、婴儿生长受限等情况。此外高血压前期(收缩压130~139 mm Hg,舒张压80~89 mm Hg)也同属此范围。
胎儿生长受限:主要是胎儿出生后体质量低于同龄同性别太儿平均体质量的两个标准差,或者第10百分位数,或者孕37周以后胎儿出生体质量不超过2500 g。
脐血流异常:脐动脉收缩期最大的血流速度/舒张末期的血流速度值存在有异常的改变,或者是患者的脐动脉舒张末期的血流存在消失,存在反流等情况。
低蛋白血症:主要是患者的血浆白蛋白水平不超过35 g/L[2]。
病理性水肿:在妊娠期第28周以前存在水肿情况,或者存在有突发性全身肿,并且表现为进行性加重,休息以后得不到缓解。
常规产前检查:产前检查时间符合常规产检检查间隔时间。
强化产前检查:是在出现预警信息以后,进行严密的监测,并做好相关的干预和处理工作,可以酌情得根据患者的住院病历情况和相关信息,制定个体化的产检时间表。
1.3 指标分析:选择队列分析方法,对于资料的相关情况进行分析,了解本研究所有住院病历的病历情况和病史情况。在进行分析的过程当中,相关的指标主要包括:①风险发病因素:高龄、初孕、初产、辅助生殖技术的应用、多胎妊娠、体质量超标、肥胖患者、子痫前期病史、复发性流产史、内科合并疾病、孕早中期先兆流产、首次产检平均动脉压超过85 mm Hg。②预警信息和时间。③首发症状:了解患者是否存在有病理性水肿、单纯性高血压、高血压病蛋白尿、单纯性尿蛋白、胎儿生长受限。④孕期时段和诊断时限:预警时间出现的时间、达到子痫早期标准作出诊断的时间、首发临床症状出现的时间、预警信息出现达到子痫早期诊断标准的时间、症状出现达到子痫早期诊断标准的时间、预警信息出现到症状出现的时间、期待治疗的时间和终止妊娠的时间。
1.4 统计学分析:本研究采用统计学软件IBM SPSS26.0进行统计学数据的分析,采用Logistic回归分析方法调查子痫前期发病轻重度的独立影响因素,P<0.05表示差异明显,存在统计学意义。
2 结果
本研究轻度和重度子痫前期之间的发病风险因素、临床首发症状的差异性之间没有明显的差异,P>0.05,不具有统计学意义;单胎妊娠的患者单纯性轻度子痫前期和重度子痫前期早期在临床特征主要表现为:重度子痫前期,患者诊断之前存在高血压前期和低蛋白血症情况,而且患者的血小板存在下降趋势和轻度组进行比较,明显更高,P<0.05,差异具有统计学意义;重度组患者的血清白蛋白不超过29 g/L,患者的血小板下降幅度超过40%的比例,明显比轻度度更高,P<0.05,差异具有统计学意义;重度组血小板预警信息存在到临床症状出现的时间比轻度组更短,预警信息出现到作出子痫前期诊断标准的时间也比轻度组更短,P<0.05,差异具有统计学意义;对于产前检查模式进行分析强化产检子痫前期重度发病率比常规产检的发病率低,P<0.05,强化产检的患者出现,临床的相关症状要比常规产检早,但是重度子痫前期发生的时间比常规组更迟,P<0.05,差异具有统计学意义。通过多因素回归分析得出:孕早期超重、高血压前期、低蛋白血症、血小板下降趋势、强化产检等是子痫前期发病轻重独立影响因素。详细的情况请详见表1。
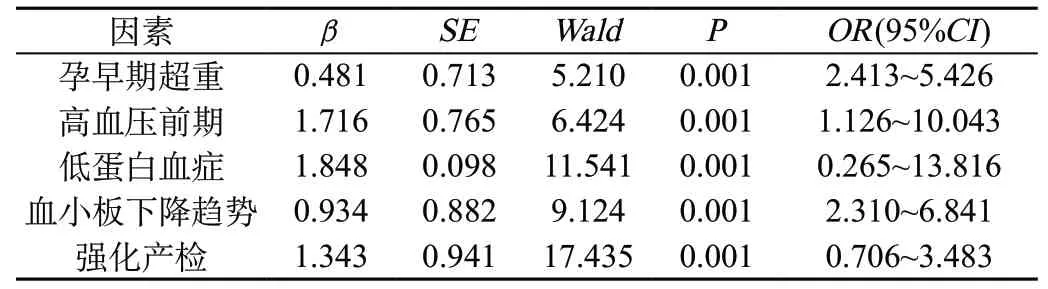
表1 子痫前期发病轻重独立影响因素的研究
3 结 论
综上所述,在发病之前临床预警信息在轻度和重度子痫前期方面存在明显的异质性,强化对患者的产前检查能够有效的降低重度子痫的发病率,可以尽早发现患者的临床症状,有效缓解重度子痫发病的时间。而孕早期超重、高血压前期、低蛋白血症、血小板下降趋势、强化产检等是子痫前期发病轻重独立影响因素,需临床予以重视。
