锁骨下静脉置管误入纵膈一例
2020-04-20广东省北京大学深圳医院广东深圳518036
广东省北京大学深圳医院 (广东 深圳 518036)
苏 昊 王丹云 孙孟彪 王明玲 罗 涛 郑利民
中心静脉置管术是经皮穿刺将中心静脉导管置入深静脉(股静脉、锁骨下静脉、颈内静脉)腔内的穿刺技术。中心静脉置管由于保留时间长、输液种类广泛、导管直径大等优点,在急救、危重患者的监测、快速输血补液、静脉高能营养的支持、血液净化治疗等方面起到非常重要的作用。中心静脉置管属于有创操作,虽然在临床应用广泛,但穿刺置管引起的并发症在一定程度上造成的医疗危险性亦不容忽视。文献报道的常见并发症包括与穿刺操作相关并发症如:伤及动脉、气胸、乳糜胸(左侧锁骨下入路常见);导管相关并发症,如:异位、脱出、堵塞、外渗、血栓、感染和导管折断;其他相关并发症,如:伤及神经、心动过速、气栓、心脏穿孔、心包填塞甚至死亡。本文报道1例罕见锁骨下静脉置管置入术后导管异位至上纵膈致双侧胸腔积液,现将原因分析及相应对策报告如下。
1 病例资料
患者女性,38岁,因直肠肿物入院,各项检查无异常,完善各项术前准备后行腹腔镜下直肠癌根治术。患者入手术室后常规监护,麻醉诱导、气管插管顺利,麻醉维持采用静吸复合麻醉。麻醉平稳后行锁骨下静脉穿刺置管术,常规消毒铺单,头低足高位,穿刺顺利,置入导丝无阻力,扩张器扩皮,置入双腔中心静脉导管,缝合固定,回抽通畅,接输液器输液。手术过程顺利,生命体征平稳,术后送麻醉恢复室待苏醒后拔除气管导管,病情稳定、神志清楚送返病房。
术后第1天患者生命体征平稳,医生嘱患者适当活动下肢,咳嗽咳痰,加强翻身拍背。术后第2天患者诉胸闷,呼吸困难,予鼻导管吸氧、心电监护,但患者症状逐渐加重,不能平卧,血氧维持于90%-95%。急诊行床边胸部X光片,提示双下肺渗出性变伴双侧胸腔积液。请胸外科会诊行双侧胸腔穿刺闭式引流术,分别从左侧胸腔引流出900ml、右侧引流出800ml乳白色液体。初步考虑可能损伤胸导管导致乳糜胸,锁骨下静脉导管损伤血管进入胸腔导致术后肠外营养液流入胸腔。立即停用锁骨下静脉导管,患者呼吸困难症状缓解。抽取双侧胸腔积液、卡文营养乳分别送检,行乳糜试验以协助诊治。术后第3天,患者生命体征平稳,呼吸困难症状改善,双侧侧胸腔引流通畅,胸腔引流液共计3000ml。
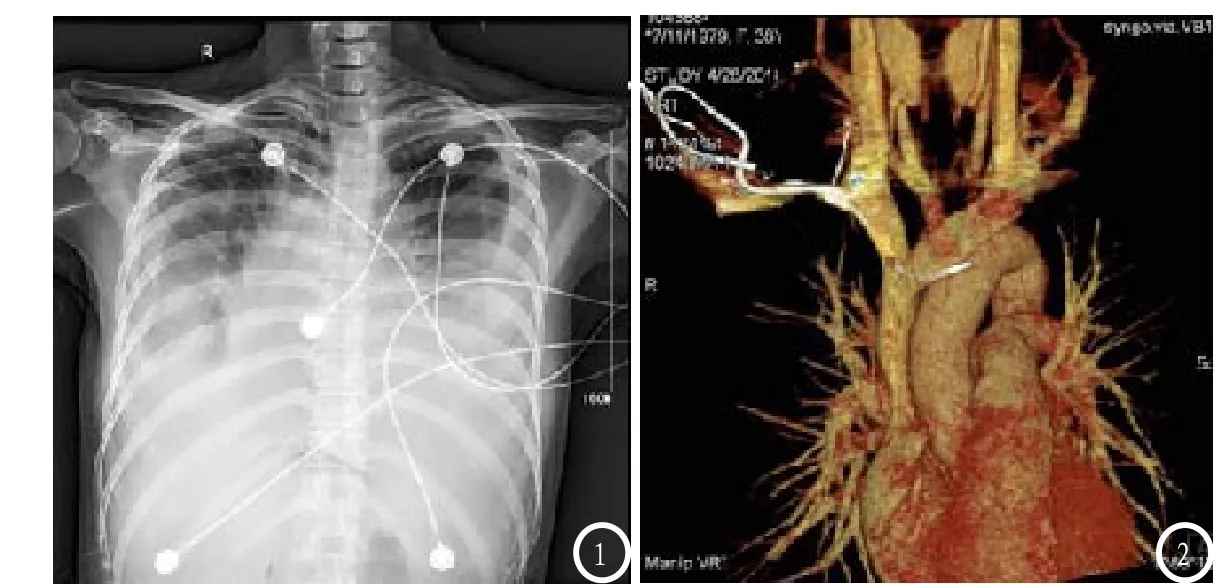
术后第4天,为进一步确认导管位置,行胸主动脉电子计算机断层扫描血管造影(computerized tomography angiography, CTA),检查发现导管经右锁骨下静脉进入右侧无名静脉,进入左侧无名静脉,穿破静脉壁进入上纵隔。考虑到导管未损伤动脉系统,拔除导管引发大出血可能性较小,在严密监测患者生命体征,充分准备应急预案后拔除右锁骨下静脉置管。术后第7天复查CTA无明显异常,胸片提示两侧胸腔引流术后改变,未见明确胸腔积液,予以拔除胸腔引流管。患者于术后第11天痊愈出院。
图1为患者第2天急诊床边X光片,图2为患者术后第4天CT重建显示中心静脉导管位置。
2 讨 论
中心静脉导管异位是指导管尖端位于“理想”位置之外的其他区域。导管异位根据危险程度有所不同,分为常见的静脉系统内异位和罕见的静脉系统外异位。锁骨下静脉置管发生异位概率较颈内静脉置管高,Pikwer等在关于1619例中心静脉置管术后病人的回顾性分析文章中发现锁骨下静脉置管异位的发生率高达9.1%,相比颈内静脉穿刺置管异位的发生率只有1.4%[1]。几乎所有可能的解剖位置的静脉系统外导管异位都有报道,包括动脉系统,纵膈,胸膜,心包膜,气管,食道,蛛网膜下腔和其他畸变位 置[2-5,15-16]。
引起中心静脉导管静脉系统外异位的相关风险因素包括过度用力置入导丝、扩张器或导管。位于静脉系统的导管也可能发生移动导致多腔导管远端部分异位至血管外[6]。Jost等报道了1例29岁新确诊急性淋巴细胞白血病女性,左锁骨下静脉置入中心静脉导管。两周后出现急性胸痛。放射学提示导管穿破上腔静脉血管壁引起右侧胸腔积液,胸水分析排除了化疗药物外渗。作者指出左侧入路置入中心静脉置管以及大口径导管的使用增大血管壁穿孔的风险[4]。Inaba等报道了1例79岁日本女性因胃癌进展而入院。在手术前1天通过左锁骨下静脉放置多腔中心静脉导管用于术后营养管理。术后8天后发生迟发血管损伤,引起患者双侧胸腔积液和呼吸窘迫,分析原因为手术前后导管尖端位置的变化引起尖端与上腔静脉血管壁形成角度过大。由于渗透压差异,高热量或脂质药物也可能损伤血管内膜,导致导管穿破血管壁引起异 位[7]。Kim报道了1例锁骨下静脉导管穿破上腔静脉引起的双侧胸腔积液伴心脏压塞,作者指出导管在上腔静脉形成环形,引起尖端与上腔静脉壁角度大于45°是发生导管异位可能的原因[8]。Kunizawa报道了1例与本例报告相似的病例,80岁女性因椎管硬膜下血肿,术前置入左锁骨下静脉置入中心静脉导管,置入导管30小时后,患者出现呼吸困难症状,拔除导管及双侧胸腔闭式引流后症状缓解。作者提出胸腔积液的并发症可能在患者位置改变后发生,负责CVC放置的操作员必须意识到这种延迟的并发症[9]。
本例患者穿刺置管顺利、手术过程平稳,术后出现呼吸困难,胸片证实纵膈及双侧胸腔积液后行双侧胸腔闭式引流术后症状缓解,考虑为中心静脉导管异位相关并发症,此类并发症发生率低,国内鲜有报道。在胸片提示导管异位可能后,及时停用中心静脉导管,进一步检查确定导管位置异常重要,同时也为后续处理与治疗提供了有力的依据。本例患者导管未伤及动脉系统,在备好紧急预案防止发生大出血前提下拔除导管,最大程度地减少了患者可能面对的危险。文献提示异位至纵膈的导管若未伤及周围其他器官通常拔除后无远期并发症且患者转归良好[4,7-13]。值得注意的是,即便使用超声引导穿刺置管,也并不能降低导管异位的可能,因此,美国国家肾病基金会疾病预后质量倡议指南建议:强制性检查胸部X光片确认导管位置再使用中心静脉导管[14],以此预防相关并发症的发生和发展。通过此病例提示临床医生在中心静脉穿刺过程中、导管的维护和导管的拔除过程中需要掌握中心静脉系统的解剖学知识。了解更常见的导管异位模式和相关并发症的最佳处理方式可以显着降低不良后果的风险。对于疑似异位的中心静脉导管,不能直接拔除,需要进一步影像学检查以及心血管外科、介入医学科多学科会诊共同讨论并拟定方案进行拔除。
