非小细胞肺癌调强放射治疗前后外周血淋巴细胞亚群变化的临床研究
2020-04-18张士庚曹亮张元梅
张士庚,曹亮,张元梅
(泰安市肿瘤防治院,山东 泰安 271000)
全球范围内肺癌居新发病例及癌症死因第一位,其中非小细胞肺癌占所有肺癌病例的75%~80%[1],放射治疗是治疗局部晚期非小细胞肺癌及晚期肿瘤不可或缺的治疗手段,且能够显著提高非小细胞肺癌患者的无病生存期及中位生存时间。但是,以往的研究认为既往放疗技术在杀伤恶性肿瘤细胞的同时,也会不可避免的对机体的正常组织及细胞产生损伤或影响。放射线对人体的T淋巴细胞有比较高的敏感性,而既往放射治疗可引起部分淋巴细胞的再分布甚至死亡,进而引起人体免疫系统功能状态的改变[2]。免疫功能的下降会导致机体抗肿瘤能力的下降,随着当今放射治疗技术的突飞猛进的改变,以及社会对放射治疗不断认可,现如今调强放疗(intensity modulated radiotherapy,IMRT)已被广泛地应用于非小细胞肺癌的治疗之中,它具有靶区剂量高,而对正常组织损伤却较小的特点[3],然而当前放疗技术是否会进一步抑制患者免疫功能尚存在不同见解。本研究旨在探讨非小细胞肺癌患者放疗前后T淋巴细胞亚群的变化,进而为临床非小细胞肺癌的诊治工作提供相关依据。
1 资料与方法
1.1 一般资料 选择2017年3月—2018年8月泰安市肿瘤防治院收治的非小细胞肺癌患者60例作为观察组,另选择同期健康查体者30例作为对照组。观察组男41例,女19例;年龄42~69岁,平均年龄(53.51±11.21)岁;其中II期11 例,III期49例,I期及IV期0例。对照组男20例,女10例;年龄36~65岁,平均年龄(50.02±10.32)岁。两组性别、年龄等一般临床资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准。
纳入标准:患者对本研究知情同意,并签署知情同意书;经病理活检证实为非小细胞肺癌;无手术指征或拒绝手术者;肺部肿瘤及纵隔淋巴结可测量;既往患者未接受任何部位的放射治疗。排除标准:存在放疗禁忌症;同时合并其他恶性肿瘤;治疗前已有远处转移;合并自身免疫疾病。
1.2 方法 采用我院GE CT模拟定位机,患者取仰卧位,体位固定,增强CT扫描,层厚5 mm,扫描图像传输至TPS放疗计划系统,根据患者内镜、彩超、CT、PET-CT及病理(必要时应用MR)勾画大体肿瘤体积(Gross Tumor Volume,GTV)及纵隔转移淋巴结体积(Gross Tumor Volume lymph gland,GTVnd),根据患者病理类型GTV与GTVnd适当外扩并包含相应累及淋巴引流区形成临床靶体积(Clinical Target Volume,CTV),根据具体情况三维外扩获得计划靶体积(Planning Target Volume,PTV),PGTV为 GTV与GTVnd外扩5 mm形成,根据具体情况给予不同的放疗剂量,同时勾画正常器官,使其正常器官受量在安全范围内,制定调强放疗计划,计划完成后行计划评价,评价完成后进行调强放射治疗。采用我院瓦里安或医科达直线加速器,6 MV-X线照射,常规分割为 1.8~2.2 Gy/次,1 次/d,5 d/周,检测和校正患者的放疗体位。总剂量56~66Gy。
1.3 检测指标 检测观察组放疗前及放疗1个月后患者CD3+、CD4+、CD8+及CD4+/CD8+的水平,同时比较对照组CD3+、CD4+、CD8+及CD4+/CD8+的水平。
1.4 统计学处理 应用SPSS20.0软件,计量资料以s表示,采用t检验,以P<0.05表明差异具有统计学意义。
2 结果
2.1 两组治疗前后T细胞亚群变化情况比较 见表1。
表1两组治疗前后T细胞亚群变化情况比较(
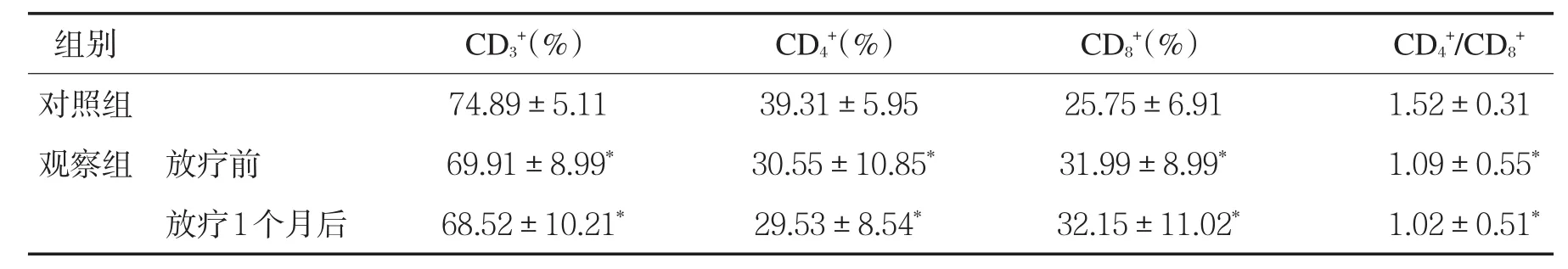
表1两组治疗前后T细胞亚群变化情况比较(
与对照组比较,*P<0.05。
组别CD3+(%)CD4+(%)CD8+(%)CD4+/CD8+对照组 74.89±5.11 39.31±5.95 25.75±6.91 1.52±0.31观察组 放疗前 69.91±8.99* 30.55±10.85* 31.99±8.99* 1.09±0.55*放疗1个月后 68.52±10.21* 29.53±8.54* 32.15±11.02* 1.02±0.51*
2.2疗效 近期疗效评价参照RECIST实体瘤评价标准,完全缓解(CR)为肿瘤完全消退并维持4周;部分缓解(PR)为靶病灶最长径之和减少≥30%,维持四周;稳定(SD)变化介于PR与PD之间;病变进展(PD)为靶病灶最长径总和>20%。结果显示:CR 3例(5%),PR 36例(60%),SD 18例(30%),PD 3例(5%)。
2.3 毒副反应 放射性肺炎:依据RTOG急性放射性肺炎分级标准,1级 6例(10%)、2级3例(5%),其余均为0级。放射性食管炎:参照NCI急性放射性食道炎评价标准,1级21例(35%)、2级6例(10%),其余均为0级
3 讨论
据国家癌症中心统计数据显示,肺癌在我国人群中不论是在发病率还是在死亡率方面都是上升速度最快的恶性肿瘤,而且新发肺癌病例数一直高居恶性肿瘤首位(60.59万),同时其占所有恶性肿瘤新发病例数的19.59%,同期死亡人数48.66万,占恶性肿瘤死因的24.87%[1]。我国肺癌的发病率有可能会进一步升高,故肺癌将是我们工作的重中之重。其中非小细胞肺癌占所有肺癌病例的75%~80%[4],临床工作中绝大多数肺癌患者就诊时已为局部晚期或晚期,且失去手术机会,当前治疗方法有放化疗、靶向治疗以及近几年兴起的免疫治疗,目前临床上各种化疗方案,均对患者免疫功能造成较大影响,故监测非小细胞肺癌患者免疫功能的变化,进而寻求非小细胞肺癌患者疗效个体化差异的原因,为肺癌寻求新的治疗途径提供一定的理论依据[5]。当免疫监视功能实验结果与既往研究结果不一样,显示了调强放射治疗后非小细胞肺癌患者的细胞免疫功能无明显变化,下降时,常引起肿瘤的发生与发展,进而出现全身多处转移。各种肿瘤的发生、发展均与人体自身的免疫功能密不可分,特别是与T淋巴细胞功能有关[6]。因而不难理解,恶性肿瘤患者免疫功能一般低于正常成人,特别是表现在细胞免疫功能的下降,既往一直认为放疗对患者的免疫功能下降起到不利的作用[7]。本研究显示IMRT治疗前,观察组患者外周血T淋巴细胞亚群中除CD8+细胞外的数据明显低于对照组健康成年人群,而CD8+细胞数值明显高于健康成年人群,且差异具有统计学意义(P均<0.05);IMRT后观察组患者外周血CD34+、CD4+以及CD4+/CD8+细胞所占比值同样明显低于对照组健康成年人群,CD8+比值明显高于对照组健康成人,上述差异具有统计学意义(P均<0.05);但是,IMRT治疗前后,观察组患者上述数据比较差异无统计学意义(P均>0.05),需要我们去认真思考一下,既往我们一直认为肿瘤患者经过放疗后,将会对患者细胞免疫功能造成明显的破坏,这可能是由于放疗主要对人体的体液免疫有影响,但对人体的T淋巴细胞亚群水平影响不明显[8],当然在现代放疗技术中,以及精准治疗的背景下,当前IMRT治疗技术已经是治疗非小细胞肺癌常规的放射治疗手段,因其靶区高精确度,较小的误差水平,且通过调整入射角度及剂量的方式,避开正常器官,特别是脊髓、心脏、正常肺组织、胸腺等器官,降低肿瘤周围的正常组织器官。临床显示IMRT治疗较普通放疗及普通适形放射治疗对骨髓的影响减小,对胸腺等免疫器官照射剂量及体积明显降低,同时在肿瘤治疗过程中给予相关升白细胞、提高免疫力、抗肿瘤、放射防护药物及营养支持,均减少了放疗反应的发生或降低了放疗反应的程度。
综上所述,但随着放疗技术的进步、靶区的精准勾画、临床药物的更新,相信放疗作为肿瘤治疗的重要手段将对人体的损伤逐渐减少,同时放疗与肿瘤患者免疫细胞及其调节机制需要进一步研究。
