内生颈管型宫颈癌患者预后影响因素分析
2020-04-14李艳华孔晨祥张新吉
李艳华 孔晨祥 张新吉
1 河南省内黄县人民医院妇产科 456300; 2 安阳市人民医院
宫颈癌是发病率和致死率位居第四的女性恶性肿瘤疾病,根据临床病理表现的不同分为外生型、内生型、溃疡型和颈管型,其中内生颈管型虽然其发病率仅占宫颈恶性肿瘤的10%~15%,但由于其病灶发生于宫颈管,临床症状不明显,且临床检查尚无法获取足够的颈管内细胞进行检验,因而漏诊率较高,确诊时大多恶性程度较高,对患者术后的生存有着较大的影响[1-2]。本文通过对内生颈管型宫颈癌患者临床资料进行回顾性分析,探讨其预后的影响因素,旨在为提高患者预后水平提供依据。
1 资料和方法
1.1 一般资料 以2015—2017年经我院手术治疗的108例内生颈管型宫颈癌患者作为观察对象,年龄27~75岁,平均年龄(51.01±5.13)岁。纳入标准:(1)原发宫颈癌;(2)经手术治疗,术后病理检验为宫颈浸润癌;(3)完成5年随访调查者。排除标准:(1)术前行放疗或化疗者;(2)既往有全子宫切除术史或全子宫切除术后确诊宫颈癌者;(3)合并有其他严重疾病或恶性肿瘤者;(4)随访中断者。
1.2 方法 对所有纳入对象的临床资料进行整理,并通过电话或门诊随访对患者术后5年的预后情况进行分组,存活者为预后良好组,死亡者为预后不良组,比较两组患者在临床资料方面的差异。
1.3 统计学方法 采用SPSS24.0统计分析软件对资料数据进行统计处理。计数资料采用例数和百分比表示,符合正态分布,方差齐性的比较采用方差分析;若不符合正态分布,方差不齐,则采用非参数秩和检验进行分析。对预后的影响因素进行多因素Logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 分组情况及两组临床资料比较 108例患者中死亡22例(预后不良组),存活86例(预后良好组)。与预后良好组相比,预后不良组鳞癌、术后肿瘤直径>4cm、术前肿瘤直径>4cm以及有宫旁入侵的患者明显增加(P<0.05),见表1。
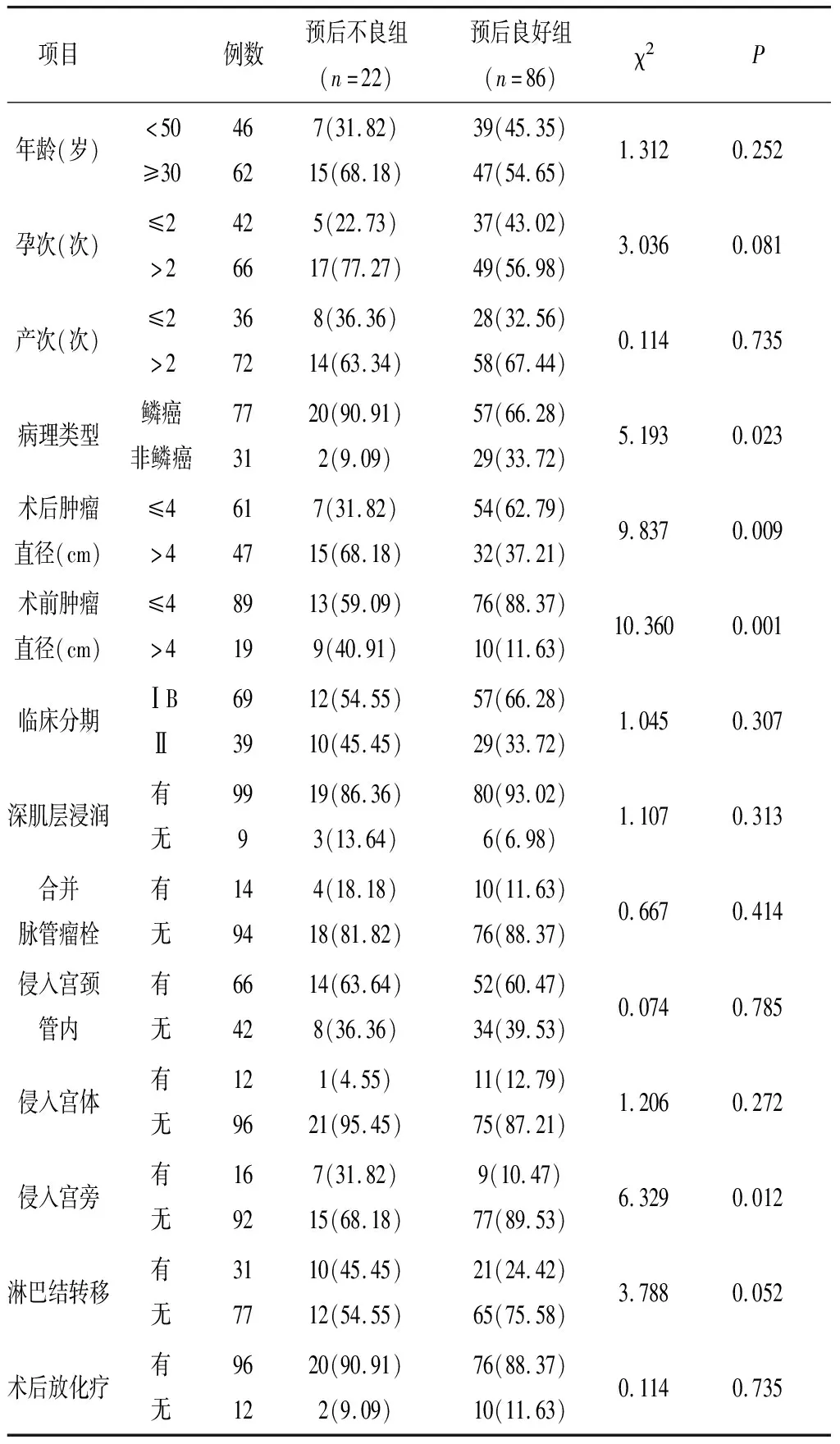
表1 两组临床资料比较[n(%)]
2.2 影响患者预后的多因素Logistic回归分析 经多因素Logistic回归分析显示,术后肿瘤直径>4cm是影响患者预后的独立危险因素(P<0.05)。见表2。

表2 影响患者预后的多因素Logistic回归分析
3 讨论
我国近年来的相关调查研究表明,随着对女性生殖系统常见恶性肿瘤知识教育的普及,越来越多的女性开始关注生殖系统的健康状态,加之宫颈细胞学筛查的发展和广泛应用,我国的宫颈癌发病率呈现出逐年下降的趋势[3-5],但内生颈管型宫颈癌却由于漏诊率高、预后差成为临床关注的重点。虽然目前对于改善该病预后的治疗尚无突破性进展,但对其预后因素的研究则可辅助临床发现影响其预后的危险因素,并作为临床及早判断预后并拟定相应防治措施的依据。
本文结果显示,与预后较好的患者相比,预后不良患者其病理类型为鳞癌、侵入宫旁、术后肿瘤直径>4cm以及术前肿瘤直径>4cm的患者人数明显增加,其中术后肿瘤直径>4cm为影响内生颈管型宫颈癌患者预后的独立危险因素。其原因本研究认为,术前对于病理类型的判断不准确往往会导致手术范围的实施不足,影响预后[6-7],而侵入宫旁可使宫旁变硬,在手术过程中实施输尿管、膀胱分离术以及电凝等操作时可增加损伤泌尿道的风险,因而可能导致患者术后发生其他并发症而对预后造成影响[8-9]。术前对于肿瘤直径的判断往往是决定手术难易程度的重要指标,若术前判断失误,术中肿块过大,较大体积的肿块则可能对周围组织造成挤压,影响术野的暴露,或使解剖位置发生改变,使预判的手术难度增加,而随之而来的则是对术中意外情况的预料不足,进而增加膀胱和输尿管损伤的风险。由此提示术前对于肿瘤大小的预判对于手术及其预后有着重要的意义,相关研究表明,经阴道多普勒彩色超声检查内生颈管型宫颈癌可表现出宫颈管低回声占位和血流信号异常杂乱的特点,这可辅助临床医师进行进一步的活检[10-11]。而MRI作为对软组织分辨率最高的影像学检测手段,其对局部肿瘤的检出率可高达91%,对于直径>1cm的肿瘤成像极为有利。有研究显示[12-13],宫颈癌患者中超过70%的患者其术前MRI显示肿瘤直径与术后肿瘤直径误差在5mm以内,因此在对内生颈管型宫颈癌患者实施手术前建议进行MRI检测对术前肿瘤直径进行评估,以辅助拟定手术方案,以达到尽可能改善患者预后的目的。
内生颈管型宫颈癌患者预后不良患者大多为鳞癌并伴有宫旁入侵,且术前或术后肿瘤直径>4cm,其中术后肿瘤直径>4cm是影响其预后的独立危险因素,建议手术前进行MRI检测对肿瘤直径进行评估。
