sCD36 在2 型糖尿病合并非酒精性脂肪性肝病患者中的研究
2020-04-12刘钜荣范德美郭庆陈诗意高丽丽戚兵沈静雪
刘钜荣, 范德美, 郭庆, 陈诗意, 高丽丽, 戚兵, 沈静雪
(1. 朝阳市第二医院内分泌科, 辽宁 朝阳122000; 2. 费县人民医院内分泌科; 3. 沈阳医学院内分泌专业硕士研究生; 4. 沈阳医学院附属中心医院内分泌科)
2 型糖尿病(type 2 diabetes mellitus, T2DM)已逐渐成为我国常见的慢性高发病, 严重损害人民的健康。 非酒精性脂肪性肝病(non-alcoholic fatty liver disease, NAFLD) 是指除外酒精和其他明确的肝损害因素所导致的、 以肝脏脂肪变性为主要特征的临床病理综合征, 包括非酒精性脂肪肝(non-alcoholic hepatic steatosis)、 脂肪性肝炎(non-alcoholic steatohepatitis, NASH)、 脂肪性肝纤维化、 肝硬化甚至肝癌(hepatocellular carcinoma, HCC)[1]等。 NAFLD 是T2DM 最常见的慢性并发症之一, 而T2DM 是NAFLD 发生发展的独立危险因素, 二者相互伴生, 相互促进, 它们之间存在共同的病理生理机制。 NAFLD 的“二次打击学说” 指出, 胰岛素抵抗(insulin resistance, IR)是NAFLD 的核心。 而T2DM 的发病机制也与IR密切相关。
近年来, sCD36 作为一种多样的细胞因子, 参与了T2DM、 NAFLD 等疾病的发生与发展, 与T2DM、 NAFLD 之间的关系受到广泛关注。 本研究通过对单纯T2DM 患者与T2DM 合并NAFLD 患者血清sCD36 测定及比较, 分析T2DM 合并NAFLD患者血清sCD36 水平及其相关影响因素。
1 资料与方法
1.1 一般资料 选择2018 年1 月至2018 年6 月我院收治的T2DM 患者100 例为研究对象, 年龄30~75 岁。 将T2DM 合并NAFLD 患者50 例列为观察组, 单纯T2DM 患者50 例列为对照组。 纳入标准: (1) 糖尿病诊断均符合1999 年WHO 提出的标准, 即①有糖尿病症状者随机静脉血浆血糖≥11.1 mmol/L (200 mg/dl) 者, ②无糖尿病症状者空腹血糖(FBG) ≥7.0 mmol/L 和(或) OGTT 2 h PG≥11.1 mmol/L 者。 注意必须在非应激状态下, 在它日重复测量2 次; (2) NAFLD 诊断符合2010 年中华医学会肝病学分会脂肪肝和酒精性肝病学组修订的《非酒精性脂肪性肝病诊疗指南》[2]诊断标准; 无严重心、 肺、 脑、 肾及外周血管、神经病变者。 排除标准: (1) 1 型糖尿病; (2)妊娠期糖尿病及其他特殊类型的糖尿病; (3) 糖尿病急性并发症或严重感染; (4) 恶性肿瘤病史;(5) 有饮酒史(饮酒折合乙醇量男性>140 g/周,女性>70 g/周); (6) 病毒性肝炎、 酒精性肝炎、自身免疫性肝炎及药物、 毒物引起的肝病。 2 组患者临床基本资料比较, 差异无统计学意义(P>0.05), 具有可比性, 见表1。

表1 2 组患者基本临床资料比较
1.2 方法 记录受试者一般信息: 性别、 年龄、吸烟史及家族史; 测定身高、 体重、 腰围(WC)、血压, 计算体重指数(BMI)。 禁食12 h 后, 晨起取肘静脉血, 测血常规、 FBG、 血脂[甘油三酯(TG)、 总胆固醇(TC)、 低密度脂蛋白胆固醇(LDL-C)、 高密度脂蛋白胆固醇(HDL-C) ]、肝功[γ-谷氨酰基转移酶(GGT)、 丙氨酸氨基转移酶(ALT)、 天门冬氨酸氨基转移酶(AST)]、血尿酸(UA)、 超敏C 反应蛋白(hs-CRP)、 空腹胰岛素(FINS)、 空腹血清C 肽(FCP)、 糖化血红蛋白(HbA1c) 等。 稳态模型评估胰岛素抵抗指数(HOMA-IR) = 空腹胰岛素(μU/ml) ×空腹血浆葡糖糖(mmol/L) / 22.5。 计算NAFLD纤维 化 评 分 (NAFLD Fibrosis Score, NFS) =-1.675+0.037×年龄(岁) +0.094×BMI (kg/m2)+1.13×空腹血糖受损糖尿病(DM) (是=1, 否=0)+0.99×AST/ALT-0.013×血小板计数(×109/L)-0.66×白蛋白 (g/dl)。 采用酶联免疫吸附法(ELISA) 测定sCD36, 试剂盒购于北京中杉金桥有限公司, 抗体为美国RD 公司提供。 肝脏彩超检查: 禁食12 h 后行肝脏B 超检查, 由固定的有经验的彩超专科医师检查。
1.3 统计学方法 应用SPSS 18.0 软件进行统计学分析。 计数资料用均数±标准差表示, 采用t 检验; 采用多元线性及Logistic 回归。 P <0.05 (双侧) 为差异有统计学意义。
2 结果
2.1 2 组患者生化指标及sCD36 水平的比较 观察组患者的WC、 BMI、 FINS、 HOMA-IR、 GGT、ALT、 AST、 TG、 LDL-C、 UA、 hs-CRP、 sCD36
水平显著高于对照组; 观察组患者的HDL-C 水平显著低于对照组, 差异均有统计学意义 (P <0.05), 见表2。

表2 2 组患者生化资料的比较
2.2 sCD36 与各指标的相关性分析 以所有患者的sCD36 为因变量, 各指标为自变量, 进行多元线性回归分析显示UA、 hs-CRP、 HOMA-IR、 TG与sCD36 呈线性相关, 见表3。
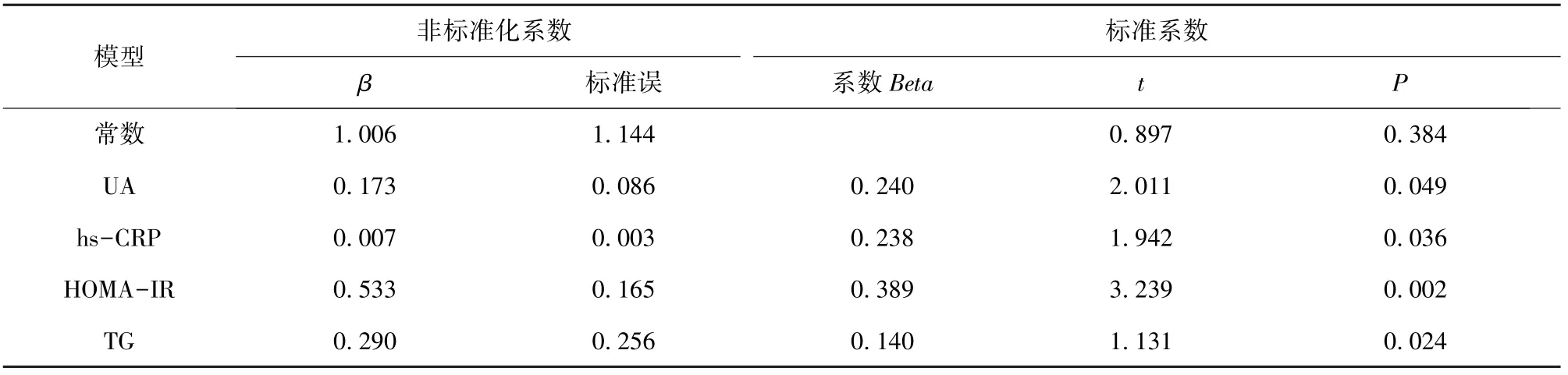
表3 sCD36 相关性的多元线性回归分析结果
2.3 T2DM 合并NAFLD 患者NFS 的危险因素分析 将T2DM 合并NAFLD 患者NFS 评分作为因变量, 将 各 项 指 标 作 为 协 变 量 (FBG、 HbA1c、FINS、 FCP、 HOMA-IR、 UA、 BMI、 ALT、 AST、GGT、 TC、 TG、 HDL - C、 LDL - C、 hs - CRP、sCD36 ) 进行Logistic 回归分析, 发现BMI、 TG、UA、 HOMA-IR、 sCD36 是T2DM 合并NAFLD 患者NFS 的危险因素, 见表4。

表4 NAFLD 纤维化程度的Logistic 分析
3 讨论
CD36 是1973 年被首次分离出的一种B 族清道夫受体, 是一种跨膜糖蛋白, 能够与多个器官、组织中的配体结合, 从而发挥不同的作用[3]。 它参与代谢性疾病如肥胖、 卒中、 冠心病、 DM 及NAFLD 的发生和发展, 与脂质代谢异常、 慢性低度炎症反应、 动脉粥样硬化、 胰岛素抵抗等病理生理状态密切相关。 sCD36 是CD36 在血浆中的游离形式, 可反映组织CD36 的表达, 并被确定为代谢综合征的生物学代谢物[4]。
有研究发现, T2DM 患者的血清sCD36 水平是正常成年人的4.5 倍, 且与血糖、 TG 水平等有关, 说明sCD36 水平与IR 有着密切关系。 而本研究将单纯T2DM、 T2DM 合并NAFLD 患者的sCD36水平进行对比, 发现当合并NAFLD 时, sCD36 会明显升高, 同时合并NAFLD 的T2DM 患者的
FINS、 BMI、 WC、 HOMA - IR、 TG、 LDL - C、ALT、 AST、 GGT、 hs - CRP、 UA 均 高 于 单 纯T2DM 患者。 并且相关分析得出, sCD36 水平与TG、 HOMA-IR、 hs-CRP、 UA 呈正相关。 这说明, 合并有NAFLD 的T2DM 患者, 与单纯T2DM患者相比, 有更高水平的sCD36, 更显著的脂代谢紊乱, 以及更严重的IR。 也说明CD36 升高与IR、脂代谢紊乱、 慢性低度炎症有关。 CD36 通过调控PPARγ (核因子过氧化物酶体增殖物活化受体γ)[5],促进脂肪酸的合成, 从而促进肝脏的脂肪堆积,诱发及加重IR, 提示CD36 可能是预防和治疗IR的潜在靶点。
T2DM 以及NAFLD 都是世界性的健康问题,早期发现和诊断这类疾病, 对于降低医疗费用,改善患者生存质量和预后至关重要。 目前认为,诊断NAFLD 的金标准是肝穿刺活检, 但因为有创性, 限制了在人群中广泛应用[6]。 国外报道700多例的NAFLD 患者, 经肝活检发现, 近70%患者存在不同程度的肝纤维化[7]。 因此, NAFLD 患者的肝脂肪变性、 纤维化程度值得我们临床医生重视。 本研究采用美国2012 年NAFLD 诊疗指南[8]推荐的NFS 评分, 来评估NAFLD 患者的病情程度。 将T2DM 合并NAFLD 患者的NFS 评分作为因变量, 以FBG、 HbA1c、 FINS、 FCP、 HOMA-IR、UA、 BMI、 ALT、 AST、 GGT、 TC、 TG、 HDL-C、LDL-C、 hs-CRP、 sCD36 等作为协变量纳入Logistic回归 分 析, 发 现BMI、 TG、 UA、 HOMA - IR、sCD36 是其危险因素, 可见sCD36 与肝脏纤维化有着相关性。
综上所述, sCD36 在T2DM 合并NAFLD 患者中有一定的改变, 而且血清水平与患者脂肪肝严重程度、 脂肪性纤维化程度有关, 在临床中可成为T2DM 合并NAFLD 患者判断病情发展变化的一个血清标志物, 为其早发现、 早治疗提供新思路。
