脊柱后路内固定术后硬膜外血肿的预防与护理体会
2020-04-05瞿礼平
瞿礼平
[摘要] 目的 探討脊柱后路内固定术后硬膜外血肿的预防与护理体会。 方法 遵照回顾性分析法选择我院2013年2月~2018年2月纳入的60例脊柱后路内固定术患者,依照不同理疗方式进行分组。其中30例给予常规药物治疗作为对照组,另30例除了常规治疗之外实施综合护理作为研究组,记录两组硬膜外血肿、腰椎术后血肿及颈椎术后血肿发生率,分别在干预前后进行生活质量评分(QOL)调查,出院时发放满意度调查问卷表,对比两组干预结果。 结果 研究组血肿发生率为6.67%,明显低于对照组的20.00%(P<0.05)。干预前两组的食欲、精神、睡眠、疼痛及日常生活评分相比差异无统计学意义(P>0.05),干预后研究组的各项评分均高于对照组(P<0.05)。研究组对干预效果的满意度为90.00%,明显高于对照组的76.67%(P<0.05)。 结论 护理干预运用于脊柱后路内固定中效果显著,能够有效减少硬膜外血肿的发生率,提升生活质量,促进病情稳定,患者满意度较高,可维持良好医患关系。
[关键词] 护理;脊柱后路内固定术;华法林;硬膜外血肿
[中图分类号] R682.3 [文献标识码] B [文章编号] 1673-9701(2020)04-0182-03
Prevention and nursing experience of epidural hematoma after spinal posterior internal fixation
QU Liping
Department of Orthopaedics, Xiangdong Hospital Affiliated to Hunan Normal University, Liling 412200, China
[Abstract] Objective To study the prevention and nursing experience of epidural hematoma after posterior spinal internal fixation. Methods 60 patients underwent posterior spinal internal fixation in our Hospital between February 2013 and February 2018 were retrospectively analyzed. They were divided into two groups according to different physical therapy methods. Among them, 30 cases treated with conventional medicine were the control group, while the other 30 cases treated with comprehensive nursing on the basis of conventional treatment were the study group. The incidence of epidural hematoma, postoperative hematoma of lumbar spine and postoperative hematoma of cervical spine in the two groups were recorded. Quality of life(QOL) survey was conducted before and after the intervention, and satisfaction questionnaire was issued at the time of discharge to compare the intervention results of the two groups. Results The incidence of hematoma in the study group was 6.67%, which was significantly lower than that in the control group's(20.00%)(P<0.05). Before the intervention, there was no statistical difference in scores of appetite, spirit, sleep, pain and daily life between the two groups(P>0.05). After the intervention, the scores in the study group were higher than those in the control group(P<0.05). The satisfaction degree of the study group was 90.00%, which was significantly higher than that of the control group (76.67%) (P<0.05). Conclusion Nursing intervention for posterior spinal internal fixation has significant effect. It can effectively reduce the incidence of epidural hematoma, improve the quality of life, promote the stability of the condition, and maintain a good doctor-patient relationship.
[Key words] Nursing experience; Posterior spinal internal fixation; Warfarin; Epidural hematoma
临床将硬脑膜与颅骨内板间的血肿称作硬膜外血肿,高发于幕上半球凸面,在外伤性颅内血肿中占30%。该症的临床表现主要为昏迷,且疾病进展与患者血肿部位、出血速度及年齡相关。除颅骨损伤外,硬膜外血肿的发生还与脊柱后路内固定手术有关[1-2]。该症亦属脊柱后路内固定术中常见的并发症,其发生机制可能与硬膜外麻醉插管、穿刺或者引流管等因素存在关联,其发生率约占0.1%~3.0%左右。一旦发生,其具有病情发展迅速、预后较差等特点,加上血肿压迫,明显增加神经功能障碍发生的风险,极易给患者带来严重后果[3-4]。若未能够尽早发现并及时选择有效干预,可能直接使患者脊髓神经功能产生不可逆的损害。临床通常选择常规药物进行术后预防,例如华法林等,其属于常见的抗凝药物,虽然取得过一定的应用价值,但效果并不理想[5-6]。近年来,随之护理事业的迅猛发展,临床发现除了常规药物预防之外,若能够给予针对性护理干预,可进一步提升预防效果,避免硬膜外血肿现象产生,保障患者身心安全,促进早日康复[7]。因此本文进行探究,遵照回顾性分析法选择我院2013年2月~2018年2月纳入的60例脊柱后路内固定术患者作为实验对象进行分析,现报道如下。
1 资料与方法
1.1 一般资料
遵照回顾性分析法选择我院2013年2月~2018年2月纳入的60例脊柱后路内固定术患者,依照不同理疗方式进行分组。其中30例给予常规药物治疗作为对照组,另30例在常规治疗基础上实施综合护理作为研究组。研究组中,男18例,女12例,年龄26~70岁,平均(53.47±2.36)岁,血肿量20~80 mL,平均(53.64±8.45)mL,致伤原因:摔伤8例,跌坠伤8例,车祸14例;对照组中,男17例,女13例,年龄25~70岁,平均(53.81±2.21)岁,血肿量25~80 mL,平均(53.91±8.72)mL,致伤原因:摔伤10例,跌坠伤7例,车祸13例。两组基本资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:(1)实验对象及家属均了解本次研究目的及环节,并签订同意书;(2)均在我院接受脊柱后路内固定术;(3)所有实验对象的基础信息完整,中途未退出研究者。排除标准:(1)存在精神方面疾病或者无法沟通者;(2)存在手术禁忌证或药物过敏史者;(3)实验前经检查显示肝肾疾病、器官功能异常、恶性肿瘤或全身性疾病者。
1.2 方法
对照组:给予常规药物治疗,选择华法林(上海信谊药厂有限公司,国药准字H31022123,2.5 mg),初始剂量3~4 mg/次,1次/d,随后可按照2.5~5.0 mg/次,1次/d剂量维持,持续口服2周。
研究组:在常规治疗基础上实施综合护理:(1)手术结束后将患者送至病房,密切关注其生命体征变化,保证呼吸道通畅,定时清理痰液防止气管堵塞,必要时予以吸痰干预。指导患者正确咳嗽方式,并鼓励其连续性、缓慢咳嗽,将痰液排出。(2)术后尽早告知患者手术结果,并讲解术后可能出现的并发症、应对情况及注意事项等,全面掌握患者心理状态,给予针对性疏导,主动安慰并鼓励患者,耐心解答其疑问,并指导转移注意力的方式,例如看电视、听音乐、画画等。(3)增加巡房次数,加强对引流管的管理,定时检查防止其受压或打折,同时密切关注切口辅料情况,一旦发现渗液应及时更换,从而保证辅料清洁干燥。每日交接班时应认真核对,尤其对导管的交接,避免导管滑脱现象出现。(4)术后应协助患者调整体位,不可采取平卧位,可选择左右侧位交替方式,每间隔2 h帮助患者调整体位。进食时也应保持侧卧位,避免呛咳、血管破裂或切口血肿现象产生,并予以营养干预加快患者康复进程。
1.3 观察指标
(1)记录两组硬膜外血肿、腰椎术后血肿及颈椎术后血肿发生率,分别在干预前后进行生活质量评分(QOL)调查,出院时发放满意度调查问卷表,对比两组干预结果。(2)QOL评分:其中包含食欲、精神、睡眠、疼痛及日常生活等方面,各项总分60分,分值越高表示患者生活质量越佳[8]。(3)满意度:以我院自制百分制调查问卷评估患者对护理干预效果的满意度情况:①满意:80~100分;②比较满意:60~79分;③不满意:0~59分。
1.4 统计学处理
应用SPSS18.0统计学软件进行数据分析,计量资料用(x±s)表示,采用t检验;计数资料用[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
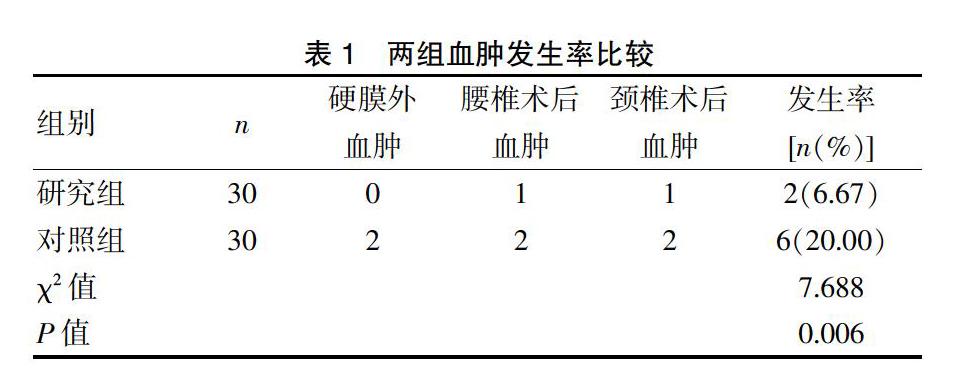
2.1 两组血肿发生率比较
研究组血肿发生率为6.67%,明显低于对照组的20.00%(P<0.05)。见表1。
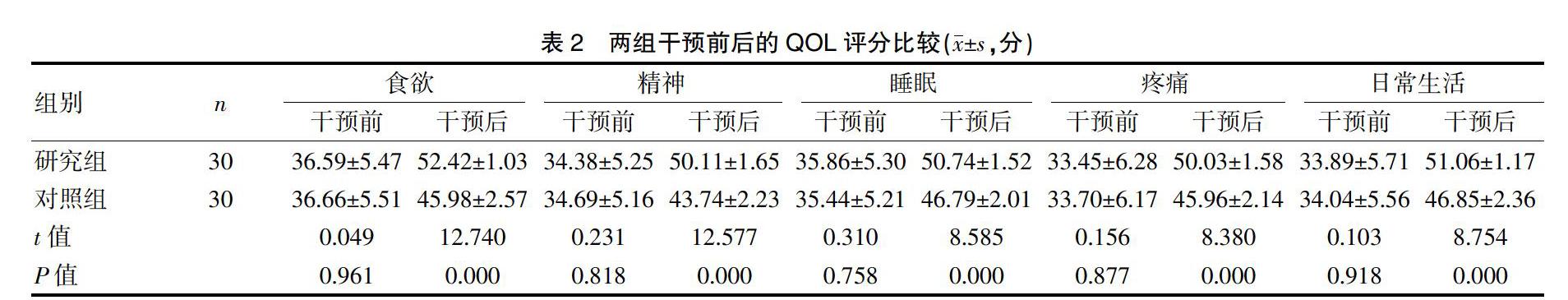
2.2 两组干预前后的QOL评分比较
干预前两组的食欲、精神、睡眠、疼痛及日常生活评分相比差异无统计学意义(P>0.05),干预后研究组的各项评分均高于对照组(P<0.05)。见表2。
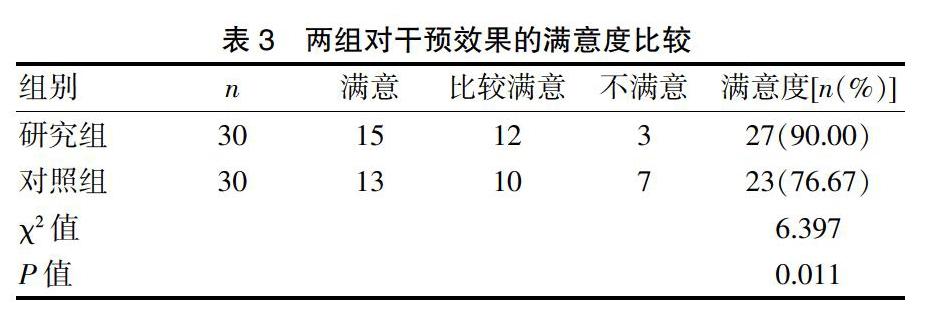
2.3 两组对干预效果的满意度比较
研究组对干预效果的满意度为90.00%,明显高于对照组的76.67%(P<0.05)。见表3。
3 讨论
临床认为脊柱后路内固定术后发生硬膜外血肿的因素以凝血功能异常为主,还可能与止血不彻底、抗凝治疗、两个节段以上的手术、引流不畅等因素息息相关。一旦发生后,病情迅速发展,血肿可能压迫神经,提升瘫痪甚至死亡的发生率,给患者带来严重后果,受到医疗界重点关注[9-10]。因此选择有效干预至关重要,在保障患者身心安全中具有重要意义。
临床既往多选择华法林进行预防,其属于双香豆素类中效抗凝剂,进入机体后能够对抗维生素K,防止肝细胞中凝血因子发生合成反应,同时避免凝血酶诱导血小板堆积,最终达到抗血小板堆积及抗凝作用[11]。虽然能够有效减少术后硬膜外血肿的发生率,但效果并不理想。近年来,随着护理事业的完善发展,临床认为除了常规药物治疗之外,选择有效护理干预成为关键[12]。本文对此进行探究,结果表明:研究组血肿发生率为6.67%,明显低于对照组的20.00%(P<0.05)。干预前两组的食欲、精神、睡眠、疼痛及日常生活评分相比差异无统计学意义(P>0.05),干预后研究组的各项评分均高于对照组(P<0.05)。研究组对干预效果的满意度为90.00%,明显高于对照组的76.67%(P<0.05),提示研究组可有效防止硬膜外血肿发生,提升生活质量,增加患者满意度,避免医疗纠纷,为预后提供保障。
术后应密切关注患者病情变化,保证呼吸通畅,加强体位管理,定时检查切口辅料,使其维持干燥整洁,防止引流不畅、渗血、导管滑脱等现象出现。同时指导患者正确咳嗽方式,避免剧烈咳嗽或咳痰造成切口内小血管破裂引发硬膜外血肿[13]。
为避免患者清醒前发生喉痉挛、舌后墜、吞咽反射减弱或呼吸道分泌物增多等现象,因误吸呕吐物以致吸入性肺炎,造成病情恶化,还需强化体征监控,做到保障患者呼吸道始终通畅,必要时予以吸痰处理,可有效降低因通气不足所致的低氧、高碳酸血症等并发症。引流管的护理同样必要,做到定期更换,认真检查引流液流量与颜色,并保持固定防止扭曲脱落。更换时严格遵循无菌操作,做到预防感染,进而减轻临床治疗负担。
营养方面,因患者术后虚弱,机体需要补充大量营养以实现更佳的恢复。此方面护理主要是指导患者高维生素、高热量、高蛋白的营养摄取,采用常规“流质-半流食-正常”的饮食方案,若存在吞咽功能障碍者,应及时予以鼻饲治疗,注意管道护理预防呼吸道感染[14]。
另外患者术后可能出现肢体功能障碍现象,加上对疾病了解甚少,对恢复情况担忧,从而极易产生焦虑、抑郁等负性情绪,直接影响术后康复,因此护理人员应掌握其内心真实想法,并鼓励、安慰患者,给予健康教育及心理疏导,减轻患者负性情绪,积极面对疾病,并提升配合治疗的依从性,促进病情早日康复。早期功能锻炼帮助患者更好地实现机体功能恢复;同时利于机体良好血运的维系,进一步预防长期卧床所致的卧床综合征发生[15]。
因此常规药物预防+护理干预效果更好,可有效避免硬膜外血肿的发生,保障患者身心安全,值得临床推广使用。但本次研究中仍存在一定不足,例如研究前制定严格的纳入及排除标准,但最终确定的研究对象是否合理仍有待商讨;另外研究对象数量较少,且研究时间较为短暂,因此临床可纳入更多研究对象,保证其多样性,同时延长研究时长,使研究结果存在一定有效性及精确性。
综上所述,护理干预运用于脊柱后路内固定中效果显著,能够有效减少硬膜外血肿的发生率,提升生活质量,促进病情稳定,患者满意度较高,可维持良好医患关系。
[参考文献]
[1] 田仁富,陈治标.颅脑肿瘤手术后并发远隔部位急性硬膜外血肿的危险因素分析[J].神经损伤与功能重建,2016, 11(1):39-41.
[2] 李野,陈晶,高忠文,等.颈椎前路手术后早发性硬膜外血肿的早期诊断和治疗[J].中华骨科杂志,2016,36(17):1076-1084.
[3] 张艳平,刘天娇,金姬延,等.脊柱后路内固定术后硬膜外血肿的预防与护理[J].中国微创外科杂志,2017,17(8):765-766.
[4] 王峰,杜伟,雷涛,等.腰椎后路椎间融合内固定术后早期深静脉血栓分级预防的回顾性研究[J].中华骨科杂志,2015,35(11):1105-1110.
[5] 于丽.高龄患者腰椎管内神经鞘瘤切除合并脊柱内固定术1例围术期护理[J].齐鲁护理杂志,2016,22(4):91-93.
[6] 陈长青,冯万强,王成,等.后路内固定复位治疗上颈椎骨折脱位发生椎动脉损伤的临床分析[J].中国脊柱脊髓杂志,2018,28(7):607-612.
[7] 曾忠友,裴斐,张建乔,等.腰椎后路内固定融合术并发神经损伤的原因分析和处理[J].脊柱外科杂志,2016, 14(2):83-86.
[8] 夏天,孙宇,王少波,等.颈椎后路手术后有症状硬膜外血肿及其危险因素[J].中国脊柱脊髓杂志,2018,28(2):118-123.
[9] 李哲,宋小虎.颈椎前路术后早期硬膜外血肿形成患者的护理[J].中国实用护理杂志,2015,31(16):1207-1208.
[10] 李宝丽,李昊儒,王秋苓,等.优化流程在脊柱外科术后硬膜外血肿护理中的应用及效果分析[J].河北医药,2017,39(9):1438-1440.
[11] 柴婷婷,陈爱琴.急性椎管内硬膜外血肿1例的围手术期护理[J].护理与康复,2016,15(12):1191-1193.
[12] 黄博婷,陈宏武.微创手术治疗创伤性硬膜外血肿的疗效和护理[J].中国校医,2016,30(11):868-869,872.
[13] 吕卫新,窦锐,金秀均,等.胸椎管狭窄症椎板切除术后硬膜外血肿并发脊髓损伤的术后护理[J].中华损伤与修复杂志(电子版),2014,9(1):78-80.
[14] 耿黎霞.全面护理质量管理在颅底骨折合并硬膜外血肿患者中的应用[J].齐鲁护理杂志,2017,23(22):47-49.
[15] 王丽燕,史淑芳,宋佳璐,等.颈椎前路术后硬膜外血肿的早期观察及护理[J].实用骨科杂志,2016,22(5):478-480.
(收稿日期:2019-10-21)
