无精症及少精症患者血清生殖激素水平和睾丸生精功能相关性
2020-03-27赵凯峰
赵凯峰
昆明市送子鸟医院男性生殖科,云南昆明 650206
无精症及少精症在当前临床泌尿外科病发率中,病发综述占据10%~20%, 且随着现如今辅助生殖类技术的不断发展, 同样为无精症及少精症患者创造生育权利。 但是临床中导致患者无精及少精的病因尚未统一[1],涉及了患者所处环境、染色体、性激素等多方面成因,由此该次研究选取于2017 年8 月—2018 年8 月期间的60 例无精症及少精症患者, 探讨分析无精症及少精症患者血清生殖激素水平与睾丸生精功能的相关性,现报道如下。
1 资料与方法
1.1 一般资料
通过选取60 例无精症及少精症患者展开研究,年龄均为 19~42 岁,平均年龄为(28.94±3.18)岁,均经过临床两次以上精液离心沉渣镜检确诊, 所有患者均行门诊局部麻醉经皮睾丸或附睾穿刺术, 在术后通过对患者的血清中 T、FSH、LH、PRL、E2 各项指标水平,以患者的睾丸或附睾穿刺病理结果实现对患者分组 (A 组)功能正常组 20 例, 年龄为 24~46 岁, 平均为 (30.2±3.19)岁;(B 组)生精功能低下组 20 例,年龄为 23~47岁,平均为(30.35±6.07)岁;(C 组)唯支持细胞综合征组20 例,年龄为 24~48 岁,平均为(27.94±3.83)岁。该次研究经过伦理委员会批准,患者及其家属均知情同意。
1.2 方法
对所有患者行浓度2%规格5 mL 利多卡因 (国药准字H20050166),封闭穿刺点及精索神经局部麻醉,后以输精管分离钳穿过患者阴囊各层, 在穿破白膜时可以存在明显突破感。进入至患者睾丸内深度2~5 mm 左右,钳取数条曲细精管。 曲细精管行Bouin 液固定后病理检查。 假若患者两侧的睾丸质地及体积相似,行单侧睾丸或附睾穿刺; 假若两侧睾丸质地及体积存在较大差距,选择相对较大且正常的一侧睾丸或附睾穿刺。
1.3 观察测定指标
针对所有患者均于早晨空腹状态抽取静脉血,所用检测性激素仪器型号为BeckmanCoulterVnicelDeI800全自动微粒子化学发光仪.
参考值[2]FSH 1.27~19.26 mIU/mL,LH 1.24~8.62 mIU/mL,T 1.75 ~7.81 ng/mL,PRL l2.64 ~13.13 ng/mL,E2 -20.00~47.00 pg/mL。
1.4 统计方法
该文数据利用SPSS 20.0 统计学软件处理,计量资料用均数±标准差()表示,进行t检验,计数资料以[n(%)]表示,进行 χ2检验,P<0.05 为差异有统计学意义。
2 结果
经研究发现睾丸生精能力不同, 患者血清性激素水平也存在不同。 经相关分析发现患者睾丸生精功能及T 水平呈正相关,及LH、FSH 指标水平呈负相关,及PRL、E2 水平并未存在相关性。 见表1、表2、表3。
表1 A、B 两组血清生殖激素水平相较(±s)

表1 A、B 两组血清生殖激素水平相较(±s)
组别T(ng/mL)FSH(mIU/mL)LH(mIU/mL)PRL(ng/mL)E2(pg/mL)A 组B 组t 值P 值4.53±1.25 3.28±2.35 1.241>0.05 5.29±2.41 8.07±7.83 0.245>0.05 4.19±2.19 5.21±2.39 2.157>0.05 11.16±0.28 12.65±0.38 1.574>0.05 35.02±7.88 38.19±16.15 0.587>0.05
表2 B、C 两组性激素水平相较(±s)
组别T(ng/mL)FSH(mIU/mL)LH(mIU/mL)PRL(ng/mL)E2(pg/mL)B 组C 组t 值P 值3.28±2.35 27.94±3.83 1.241>0.05 8.07±7.83 16.07±2.61 8.571<0.05 5.21±2.39 8.03±0.52 7.569<0.05 12.65±0.38 13.01±0.04 7.547<0.05 38.19±16.15 31.49±10.52 9.458<0.05
表3 A,C 两组性激素水平相较(±s)
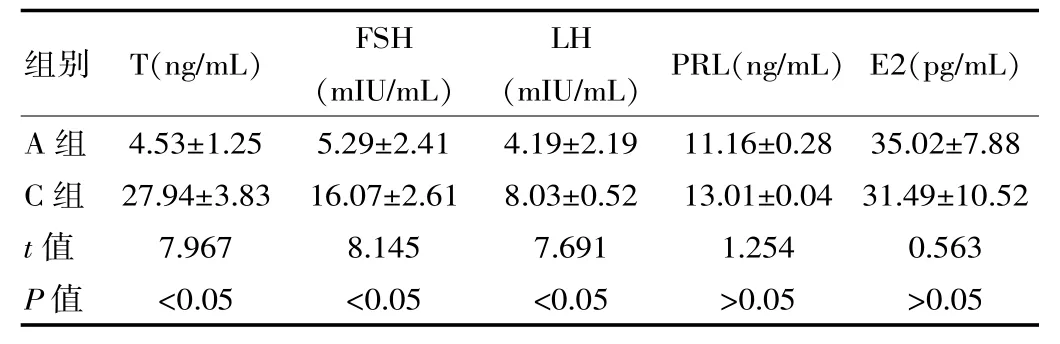
表3 A,C 两组性激素水平相较(±s)
组别T(ng/mL)FSH(mIU/mL)LH(mIU/mL)PRL(ng/mL) E2(pg/mL)A 组C 组t 值P 值4.53±1.25 27.94±3.83 7.967<0.05 5.29±2.41 16.07±2.61 8.145<0.05 4.19±2.19 8.03±0.52 7.691<0.05 11.16±0.28 13.01±0.04 1.254>0.05 35.02±7.88 31.49±10.52 0.563>0.05
3 讨论
精子发生调控作为临床细胞学研究的难点领域,主要受下丘脑-垂体-性腺轴, 对精子发生过程起到关键作用[3],性腺轴分泌了血清生殖激素以T、LH、FSH、PRL 为主, 直接与患者机体的各项生殖功能及机能密切相关,且借助不同反馈调节,对患者的体内血清性激素水平平衡加以维持。 无精症及少精症患者[4-6],通常会存在生精功能异常,所致血清性激素水平过于紊乱。 经该次研究发现C 组患者的FSH 及LH 指标, 相较B 组明显较高, 而FSH 指标数升高的水平程度相较LH 指标明显较大,与临床中相关研究证实,血清FSH 指标水平通常会由于存在严重血曲精细损伤呈明显增高趋势这一说法相符[7]。 且 A 组、C 组相较,发现 A 组的血清T指标水平明显较高, 在FSH 及LH 指标水平则相较C组明显较低,其他指标并无显著差异。 是由于睾丸生精过程中,睾酮占据了对生精的维持和启动作用,高浓度睾酮是确保生精正常的必须基础, 因此A 组的T 指标浓度相较C 组明显较高。 且经研究发现经相关分析发现患者睾丸生精功能及T 水平呈正相关, 及LH、FSH指标水平呈负相关, 及PRL、E2 水平并未存在相关性。张继跃等[8]在研究过程中指出,唯支持细胞综合征组患者 FSH (22.64±8.53) mIU/mL、LH (13.14±4.53)mIU/mL、IN-HB (9.21±3.15)pg/mL 与对照组、生精功能正常组相比,差异有统计学意义(P<0.05):精子成熟阻滞组和生精功能低下组FSH、LH 水平有不同程度的升高,INHB 水平下降,差异有统计学意义(P<0.05)。 该次认为当FSH超过正常值上限 2 倍以上、INHB<18 pg/mL 时, 则考虑睾丸有不可逆损伤。和该次研究结果一致,具有研究价值。
综上所述, 无精症及少精症患者的血清生殖激素水平,与睾丸生精功能存在一定相关性,血清生殖激素水平存在对睾丸生精功能的预测价值, 能够在临床中用于给予患者及时指治疗及预后判断中。
